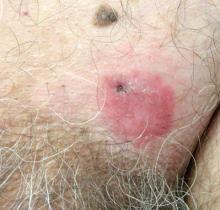
70-letý muž prezentovány s nonpruritic erytematózní šupinaté plaku v levém suprapubickou regionu 6 měsíců, která nedokázala reagovat na terbinafin smetany 1% po 1 měsíci léčby podezření na tinea cruris. Jeho zdravotní historii byl pozoruhodný pro hypertenze, hyperlipidemie, chronická obstrukční plicní nemoc, benigní hyperplazie prostaty, aneurysma břišní aorty, závislost na alkoholu, užívání tabáku poruchy, a neúmyslná ztráta hmotnosti 15 liber za poslední rok.
Diagnóza: žlázy extramammary Pagetovy Choroby
biopsie deska odhalila intraepidermal šíření velké buňky s hojnou jasnou cytoplazmou a velké vezikulární jádra rozloženy po celé epidermis (Obrázek 1). Neoplastické buňky byly obarveny pozitivně jak pro periodické barvení acid-Schiff (Obrázek 2), tak pro CK7 (obrázek 3). Panel chemie a funkce jater, analýza moči, hladiny karcinoembryonálního antigenu a hladiny prostatického specifického antigenu byly v referenčním rozmezí. Kompletní počet krevních buněk odhalil mírnou megaloblastickou anémii. Následná počítačová tomografie hrudníku, břicha a pánve odhalila aneuryzma břišní aorty a zvětšení prostaty bez jakéhokoli důkazu potenciálních malignit. Kolonoskopie odhalila několik hyperplastických polypů a tubulární adenom. Cystoskopie byla normální, s výjimkou důkazů o zvětšení prostaty. Cytologie moči byla všední. Pacient byl odkázán na vyříznutí léze Mohsovou mikrografickou chirurgií. Sledování bylo doporučeno každé 3 měsíce po dobu prvních 2 let po operaci a poté každých 6 měsíců ke sledování recidivy nebo sekundárních novotvarů.
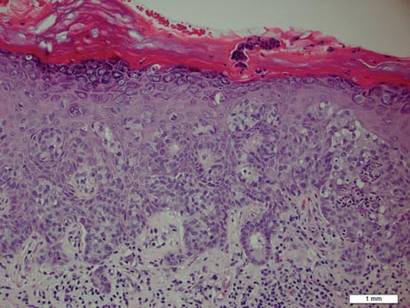
Obrázek 1. Intraepidermal šíření velké buňky s hojnou jasnou cytoplazmou a velké vezikulární jádra rozloženy po celé epidermis jako jednotlivé buňky a tak různě velkých agregátů buněk (H&E, originální zvětšení ×200). (Referenční sloupec označuje 1 mm.)
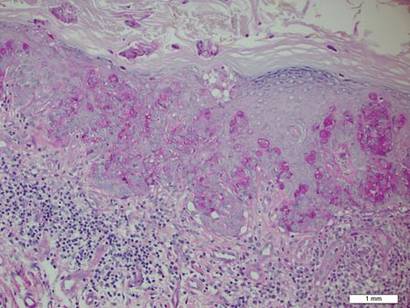
Obrázek 2. Granulární cytoplazma byla pozitivní na periodické barvení acid-Schiff (Původní zvětšení ×200). (Referenční sloupec označuje 1 mm.)
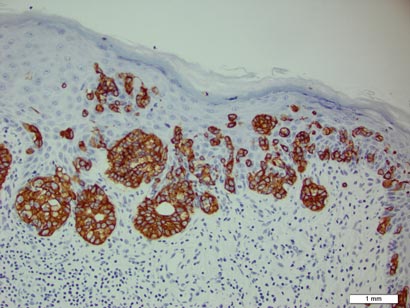
Obrázek 3. Neoplastické Pagetovy buňky byly charakteristicky pozitivní na barvení pro CK7 (Původní zvětšení ×200). (Referenční sloupec označuje 1 mm.)
Sir James Paget poprvé popsána mléčné Pagetovy choroby bradavky v roce 1874 ve své zprávě z 15 žen s kožní vyrážky bradavky a dvorce a následný karcinom hlubších prsu.1 Paget také popsal pacienta s podobným erupce na žaludu penisu a Crocker2 popsáno žlázy extramammary Pagetovy choroby (EMPD) v šourku a penis v roce 1889. Zásadním rozdílem mezi onemocněním prsu Paget a EMPD je anatomické umístění.
žlázy extramammary Pagetovy choroby je vzácné onemocnění, které typicky postihuje pacienty ve věku 50 až 80 let a je častější u žen a bílou pletí závody.3 Extramamární Pagetova choroba se často zaměřuje na kožní místa bohatá na apokrinní žlázy. Nejčastěji postiženým místem je vulva následovaná perineální, perianální, skrotální a penilní kůží. Méně často mohou být ovlivněny axily, hýždě, stehna, oční víčka a vnější sluchové kanály.4
Pacienti s EMPD typicky přítomné s dobře vymezené, nonresolving, erytematózní a ekzematické plaky, které mohou mít přidružené krusty, olupování, nádory excrescences, lichenifikace, vředy nebo krvácení. Nejčastějším příznakem je pruritus, následovaný pálením, podrážděním, bolestí a něhou.5 deset procent pacientů je asymptomatických. Průměrný interval mezi nástupem symptomů a diagnózou je 2 roky.5
Histopatologické vyšetření odhaluje difúzně infiltrující, nepravidelné, neoplastické Pagetovy buňky v epidermis, které jsou velké a vakuolizované s bohatou světle modro cytoplazmou a velké vezikulární jádra, které mohou být centrálně nebo bočně stlačený. Buňky mohou být distribuovány jednotlivě nebo ve skupinách jako prameny, hnízda, nebo žlázové vzory v dolní epidermis, rete hřebeny, a adnexální struktury. Může být také přítomna hyperkeratóza, akantóza a parakeratóza. Pagetovy buňky, barvení imunohistochemické markery apokrinní a ekrinní odvození včetně low-molecular-weight cytokeratins, hrubé cystická onemocnění tekutiny protein 15, periodic acid–Schiff skvrnu, a karcinoembryonální antigen.5 Perrotto et al6 studoval 98 vzorků z 61 pacientů a zjistil, že CK7 pozitivní ve všech EMPD exempláře, zatímco CK20 a hrubé cystická onemocnění tekutiny protein 15 byly pozitivní ve velké části primární a sekundární EMPD. Případy EMPD sekundární k anorektálnímu adenokarcinomu byly převážně ERBB2 (dříve HER2/neu) negativní a CDX2 pozitivní.6
po diagnóze EMPD by mělo následovat důkladné vyšetření základních karcinomů. V recenzi 197 případů EMPD, 24% pacientů s EMPD měl souborům hlubších in situ nebo invazivní adnexální apokrinní karcinom, který byl spojen s vyšší úmrtností než u pacientů bez této základní malignity. Navíc 12% pacientů s EMPD mělo přidruženou základní vnitřní malignitu.7 Tyto malignity mohou zahrnovat karcinomy močové trubice, močového měchýře, vagíny, děložního čípku, endometria, prostaty, tlustého střeva a konečníku. Perianální EMPD má vyšší frekvenci přidružených malignit než vulvární EMPD.5 umístění EMPD se vztahuje k umístění základní malignity; například, perianální EMPD je spojena s kolorektálním adenokarcinomu, a EMPD penisu, šourku a v tříslech je spojena s pohlavní malignit. Vyšetřování hledat souborům malignit u pacientů s EMPD mohou zahrnovat pánevní ultrasonografie a/nebo magnetické rezonance, hysteroskopie, kolonoskopie, sigmoidoskopie, cystoskopie, intravenózní pyelogram, mamogram, a/nebo rentgenový snímek hrudníku.