konjunktivitis er et generelt udtryk, der kan henvise til ethvert I et spektrum af sygdomme og lidelser, der primært påvirker bindehinden. Patienter påvirket vil præsentere klager over rødme eller” pink eye”, som skyldes dilaterede konjunktival blodkar.1 de kan også klage over smerter, kløe eller udflod. Mens de fleste tilfælde er selvbegrænsende og sjældent resulterer i synstab, kan nogle udvikle sig og kan resultere i alvorlige okulære komplikationer, og synstab er ikke ude af spørgsmålet. Af denne grund er det vigtigt at udelukke de synstruende årsager til røde øjne.
derudover kan konjunktivitis stamme fra forskellige rødder, og at skelne dem kan hjælpe med at identificere behandlingsmuligheder. Konjunktivitis kan påvirke mennesker i enhver alder, demografisk gruppe eller socioøkonomisk status.2 Vi kan bredt kategorisere det som enten akut eller kronisk og enten infektiøs eller ikke-infektiøs, men inden for disse findes der flere underklassifikationer.2
denne artikel giver en dybdegående forklaring på alle de konjunktivitis-typer, du sandsynligvis vil støde på—og nogle, der er ret sjældne. Vi gennemgår protokollen til differentiel diagnose og styring af hver af de mulige konjunktivitis tilfælde.2
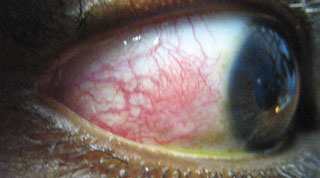
denne patient demonstrerer episcleritis, en præsentation forbundet med klager over ubehag eller irritation (snarere end ægte øjensmerter), rødme og ødem til det berørte område over sclera. Klik på billedet for at forstørre.
etiologi og epidemiologi
konjunktivitis er den mest almindelige årsag til rødme og udflod i øjnene.2 de tre mest almindelige typer er virale, allergiske og bakterielle.2 allergener, toksiner og lokale irritanter er ansvarlige for ikke-infektiøs konjunktivitis.2
akut konjunktivitis af alle årsager anslås at forekomme hos seks millioner amerikanere årligt.3 de højeste satser er blandt børn yngre end syv år med den højeste forekomst mellem fødsel og fire år.2 En anden top forekommer hos kvinder i alderen 22 og mænd i alderen 28,4 samlet konjunktivitis satser er lidt højere hos kvinder end mænd.4 Peak sæsonbetinget forekomst forekommer hos børn i Marts og i andre aldersgrupper i Maj, og denne sæsonbestemte forekomst er konsistent i alle geografiske regioner uanset ændringer i klima-eller vejrmønstre.4 allergisk konjunktivitis er den hyppigste årsag, der påvirker 15% til 40% af befolkningen og ses oftest om foråret og sommeren. Akut bakteriel konjunktivitis er næst mest almindelig, og dens satser er højest fra December til April.1,4-7
Viral
virus forårsager op til 80% af alle tilfælde af akut conjunctivitis, med mange tilfælde fejldiagnosticeret som bakteriel conjunctivitis.8,9 mellem 65% og 90% af viral conjunctivitis (VC) er forårsaget af adenovirus, og de producerer de tre mest almindelige præsentationer forbundet med VC; follikulær conjunctivitis, pharyngoconjunctival feber og epidemisk keratoconjunctivitis.9,10
follikulær conjunctivitis er den mildeste form for en viral konjunktival infektion. Det har en akut debut, oprindeligt ensidig med det andet øje bliver involveret i en uge. Det præsenterer med en vandig udledning, konjunktival rødme, follikulær reaktion og en preaurikulær lymfadenopati på den berørte side. De fleste tilfælde løser spontant.10
Pharyngoconjunctival feber er kendetegnet ved en høj feber, der pludselig opstår, samt en ondt i halsen, periaurikulær lymfeknudeforstørrelse og en bilateral konjunktivitis.
epidemisk keratokonjunktivitis, den mere alvorlige af de to, præsenterer en ipsilateral lymfadenopati, konjunktival rødme, hævelse og vandig udflod.11 lymfadenopati ses i op til 50% af VC-tilfælde og er mere udbredt i VC end bakteriel konjunktivitis.9
laboratorier og kulturer er sjældent nødvendige for at bekræfte bakteriel konjunktivitis og er generelt forbeholdt alvorlige eller genstridige tilfælde.12 hurtig antigen-test på kontoret er tilgængelig for adenovirus og kan bruges til at bekræfte mistænkte virale årsager til konjunktivitis for at forhindre unødvendig brug af antibiotika. Adenoviral conjunctivitis test er en hurtig, immunokromatografisk test til visuel, kvalitativ in vitro påvisning af adenovirale antigener direkte fra okulær væske. En undersøgelse, der sammenlignede hurtig antigen-test med polymerasekædereaktion og viral kultur og bekræftende immunofluorescerende farvning, viste, at hurtig antigen-test havde en 89% følsomhed og 94% specificitet.13
Adenoviral conjunctivitis er meget smitsom, med risiko for transmission omkring 50%.14,15 infektionen betegnes ofte epidemisk keratokonjunktivitis på grund af adenovirusens evne til hurtigt at inficere familiemedlemmer, klassekammerater eller kolleger. Virussen spreder sig gennem direkte kontakt med fingre, svømmebassinvand og personlige genstande og kan spredes i op til 14 dage.16-18 med så høje transmissionshastigheder er håndvask bydende nødvendigt. En undersøgelse viste, at 46% af de inficerede individer havde positive kulturer dyrket af vatpind i deres hænder.18 patienter med mulig adenoviral infektion skal isoleres fra andre patienter på kontoret, og alle instrumenter og overflader skal desinficeres efter potentiel eksponering.19
selvom der endnu ikke findes nogen effektiv behandling af VC, inkluderer understøttende foranstaltninger til at hjælpe med symptomer kunstige tårer, aktuelle antihistaminer og kolde kompresser.12 tilgængelige antivirale lægemidler er ikke nyttige, og topiske antibiotika er ikke indiceret.20,21 Povidonjod-et bredspektret antimikrobielt middel med høje mikrobielle dræberhastigheder—kan anvendes i et 5% oftalmisk præparat off-label til behandling af adenoviral conjunctivitis.22 faktisk er en topisk oftalmisk suspension af povidonjod 0,6% og 0,1% under klinisk undersøgelse.23 denne medicin har potentialet til at behandle både de virale og inflammatoriske komponenter i adenoviral infektion såvel som immunrelaterede følger, såsom subepiteliale infiltrater.23

hurtig antigen-test ved hjælp af enheder som denne kan forhindre unødvendig brug af antibiotika. Undersøgelser viser, at de har høj følsomhed og specificitet. Klik på billedet for at forstørre.
bakteriel
mens viral konjunktivitis er mere almindelig, kan bakteriel konjunktivitis (BC) være mere en klinisk udfordring. Det er den næst mest forekommende infektiøse årsag i en konjunktivitis præsentation.5,17 f. kr.er langt mere almindelig hos børn end voksne, og patogenerne, der er ansvarlige for BC, varierer afhængigt af aldersgruppen. Den mest almindelige årsag til BC hos børn er Haemophilus influensae, efterfulgt af Streptococcus pneumoniae og Moraksella catarrhalis.24 bakteriel infektion hos voksne er oftere stafylokok oprindelse, med Staphylococcus aureus mere almindeligt fundet hos voksne, med en stigning i konjunktivitis sekundært til methicillinresistent Staphylococcus aureus (MRSA).7 Gram-negative infektioner er mere udbredte hos kontaktlinsebrugere, hvor Pseudomonas aeruginosa er den mest almindelige årsag i denne gruppe.25 Pseudomonas er også den mest sandsynlige årsag til BC hos den kritisk syge og indlagte patient.7 akut BC hos nyfødte er typisk resultatet af Neisseria gonorrhoeae og Chlamydia trachomatis.1
BC kan opdeles i tre kliniske præsentationer: akut, hyperakut og kronisk.10 de mest almindelige patogener er de førnævnte Staphylococcus aureus, Streptococcus pneumoniae og Haemophilus influensae.10
tegn og symptomer på akut BC inkluderer hurtig ensidig indtræden af et rødt øje, purulent eller mucopurulent udflod og konjunktival ødem. Det andet øje bliver typisk involveret en eller to dage senere.10 Bilateral øjenlågsmatning og øjenlåg, der klæber sammen, mangel på kløe og ingen historie med tidligere konjunktivitis eksponering er stærke positive forudsigere for akut BC.26 akut BC-behandling består af topiske antibiotiske dråber eller salver. Mens BC-infektioner normalt er selvbegrænsende inden for en til to uger efter præsentationen, antibiotikabehandling fremskynder opløsningen og mindsker sygdommens sværhedsgrad.17 et bredspektret antibiotikum kan anvendes i fem til syv dage. Intet klinisk bevis tyder på, at et antibiotikum er bedre end et andet.12
hyperakut BC er oftest forårsaget af Neisseria gonorrhoeae.27 sygdommen har en alvorlig rigelig purulent udflod, nedsat syn, ofte hævelse af øjenlåg, øjensmerter ved palpation og præaurikulær adenopati. Infektionen bærer en høj risiko, hvis hornhindeinddragelse og efterfølgende hornhindeperforering.1 Konjunktivalkulturer anbefales kraftigt i denne præsentation. Behandlingsregimen for gonokok conjunctivitis omfatter et gram intramuskulært ceftriakson. Hvis der er et hornhindesår, anbefales indlæggelse med et gram IV ceftriakson i tre dage.10
kronisk bakteriel konjunktivitis bruges til at beskrive enhver konjunktivitis, der varer mere end tre uger, hvor Staphylococcus aureus, moraksella lacunata og enteriske bakterier er de mest almindelige syndere.10 en kronisk stafylokok konjunktivitis kan vise tegn inklusive en diffus konjunktival rødme med minimal udflod. Papiller eller follikler kan være til stede såvel som øjenlågsinddragelse, der kan vise rødme, vippetab, udvidede små blodkar, lågkraver, tilbagevendende hordeola og kan føre til marginale hornhindesår. Behandlingen af kronisk BC inkluderer antimikrobiel terapi og god låghygiejne. Acithromycin dråber, erythromycin og bacitracin salver er effektive topiske antibiotika. Kombination af antibiotika / steroiddråber eller salver kan gnides i lågmargenerne, hvis der er alvorlig betændelse.10 orale tetracyclin-klasse antibiotika kan være nødvendige for mere alvorlige præsentationer.10
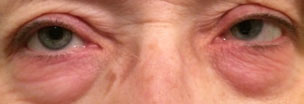
denne patient oplever en allergisk reaktion på og omkring øjenlågene såvel som bindehinden. Ved allergeneksponering bliver huden rød, stram og kløende. Klik på billedet for at forstørre.
allergisk
okulær allergi er en almindelig tilstand, der ses i klinisk praksis. Allergisk sygdom er steget dramatisk i de sidste årtier, hvor stigningen anses for at være forårsaget af en række faktorer, herunder genetik, øget luftforurening i byområder, kæledyr og eksponering i den tidlige barndom.28-30 allergisk konjunktivitis er en generel betegnelse, der omfatter sæsonbetinget allergisk konjunktivitis (SAC), flerårig allergisk konjunktivitis (PAC), vernal keratoconjunctivitis (VKC) og atopisk konjunktivitis (AKC). Kontaktlinser eller okulær protese associeret kæmpe papillær konjunktivitis (GPC) er ofte inkluderet i denne gruppe, men alligevel er GPC ikke en ægte allergisk sygdom, men en mere kronisk okulær mikrotraumeforstyrrelse.31
SAC og PAC er de mest almindelige former for okulære allergier, der påvirker 15% til 20% af befolkningen.29 specifikke IgE-antistoffer kan dokumenteres i næsten alle tilfælde af SAC og PAC.30 patogenesen af allergisk konjunktivitis er stort set en IgE-medieret overfølsomhedsreaktion, hvor allergener interagerer med IgE bundet til sensibiliserede mastceller, hvilket forårsager degranulering. Denne mastcellegranulering forårsager øgede niveauer af histamin, prostaglandiner og leukotriener og inducerer også aktivering af vaskulære endotelceller, som igen udtrykker kemokiner og adhæsionsmolekyler. Denne tidlige fase reaktion varer klinisk 20 til 30 minutter.32 kemokinfrigivelsen initierer rekruttering af inflammatoriske celler i konjunktivalslimhinden, hvilket fører til den sene fase allergiske reaktion, kendetegnet ved infiltration af inflammatoriske celler, der forekommer et par timer efter den indledende mastcelleaktivering.33
tegn og symptomer er de samme i SAC eller PAC. SAC er normalt forårsaget af luftbårne pollen, der forekommer om foråret og sommeren og aftager om vinteren. PAC forekommer hele året med eksponering for allergener, som patienten er følsom over for. Kliniske træk ved både SAC og PAC består af kløe, rødme og hævelse. Kløe er et konsistent symptom på både SAC og PAC. Et gammelt ordsprog gælder her: “hvis det klør, er det allergi.”Heldigvis er hornhindeinddragelse sjælden.
kontaktallergiske reaktioner forekommer normalt på huden inklusive øjenlågene, men bindehinden kan også se kontaktallergiske reaktioner. Ved allergeneksponering bliver huden rød, stram og kløende. Behandling inkluderer at undgå kontakt med det krænkende middel. Aktuelle og orale antihistaminer, topiske steroider og kolde kompresser kan hjælpe med at lette symptomerne.
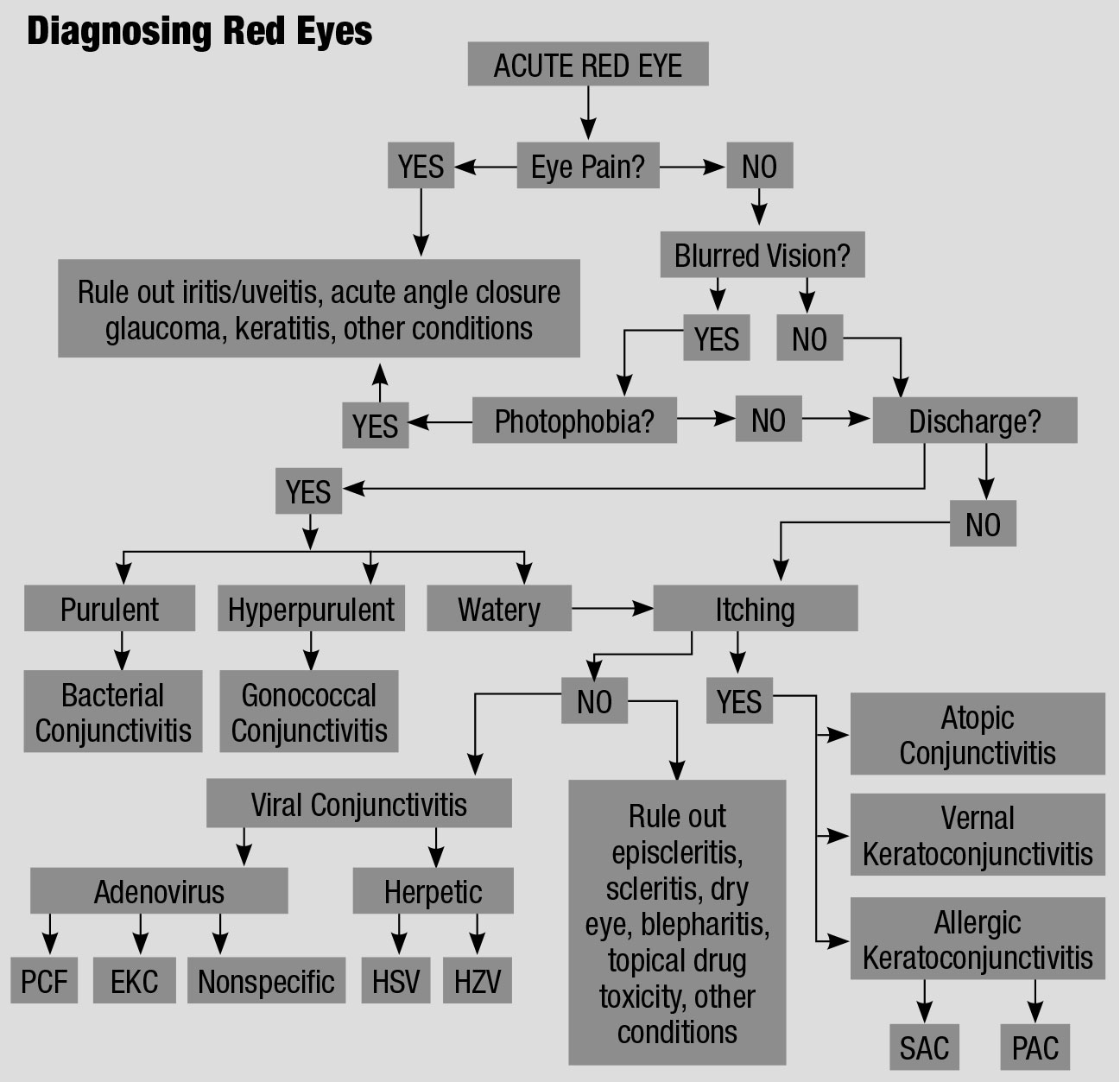
dette rutediagram til differentiel diagnose af et rødt øje, tilpasset fra forskellige kilder, forklarer en ordnet tilgang til behandling af disse irriterede patienter.61,62 klik tabel for at forstørre.
behandlingsmuligheder for allergisk konjunktivitis
den første behandling for alle typer AC er at undgå det krænkende allergen, hvis det er muligt, hvilket er vanskeligt, hvis midlet ikke er let kendt. Kunstige tårer giver en barriere mellem det krænkende middel og bindehinden og hjælper med at fortynde og vaske allergenet væk fra den okulære overflade.
at holde tårerne nedkølet giver også beroligende lindring, ligesom kolde kompresser. Farmakologisk terapi består af antiallergiske midler såsom antihistaminer, mastcellestabilisatorer og dobbeltvirkende medicin. På grund af deres korte virkningsvarighed kræver topiske antihistaminer hyppig dosering op til fire gange dagligt. Kombination antihistamin / decongestants er mere effektive end antihistaminer alene.34 dekongestanter er primært vasokonstriktorer, og selvom de er effektive til at reducere rødme, bør de kun bruges til kortvarig lindring og anbefales ikke til brug hos patienter med snævervinklet glaukom. Mastcellestabilisatorer lindrer ikke eksisterende symptomer og bruges profylaktisk til at forhindre mastcelledegranulering.
de mest almindeligt anvendte lægemidler til okulær allergibehandling er de multi-action agenter, der udøver flere farmakologiske virkninger. Disse omfatter olopatadin, ketotifen, epinastin og bepostatin. Disse lægemidler er de valgte lægemidler til hurtig symptomatisk lindring til patienter, der lider af AC. Når disse lægemidler ikke giver den ønskede kontrol, er det næste trin antiinflammatoriske midler. Ikke-steroide antiinflammatoriske lægemidler (NSAID ‘ er) kan tilsættes for at reducere symptomerne.
steroider er de mest potente lægemidler, der anvendes i AC og er effektive til behandling af både akutte og kroniske præsentationer.35 men som med enhver medicin er der begrænsninger med steroidbrug, herunder forsinket sårheling, sekundær infektion, forhøjet intraokulært tryk og kataraktdannelse. På grund af disse potentielle bivirkninger er et kort kursus af steroidbehandling passende. Baseline intraokulær linseevaluering og IOP-målinger bør tages, hvis der er behov for et udvidet steroidforløb.36
immunterapi kan være effektiv til behandling af de okulære symptomer på AC og kan overvejes til langvarig AC-kontrol.37 orale antihistaminer bruges ofte til behandling af nasale og okulære allergisymptomer. De nyere anden generation antihistaminer foretrækkes, da de producerer færre bivirkninger, især mindre døsighed, men de kan producere okulær tørhed, som faktisk kan forværre okulære allergisymptomer, og forskere foreslår samtidig brug af topiske dråber kan mere effektivt behandle okulære allergisymptomer.38,39
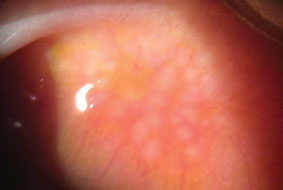
Giant papilliary conjunctivitis forårsager denne betændelse karakteriseret ved papillær hypertrofi af den overlegne tarsale conjunctiva. Klik på billedet for at forstørre.
Vernal
VKC er en sygdom i varme klimaer (mere almindelig i troperne) og varme måneder, men det er ikke usædvanligt at se lejlighedsvis VKC-patient i Nordamerika.40 for det meste børn og unge voksne, typisk mænd, med en historie med atopi påvirkes.41 symptomer inkluderer okulær kløe (som kan være ret intens), rødme, hævelse og udflod. Patienter kan ofte have fotofobi. De mest karakteristiske tegn er kæmpe, “brostensbelagte” papiller på den øvre tarsale conjunctiva, der let ses på lågudvending med slimudslip.42
hornhinden kan blive påvirket i VKC. Trantas prikker (klumper af nekrotiske eosinofiler) kan forekomme ved limbus, når VKC er aktiv og aftager, når symptomerne aftager.33 ikke-infektiøse skjoldsår kan forekomme i den overlegne hornhinde. Hornhindeepitelpunktat keratitis kan være til stede og kan udvikle sig til hornhindemakroerosioner, sår og plak.28
atopisk
AKC er en bilateral kronisk inflammatorisk sygdom i øjenlågene og den okulære overflade og den “okulære modstykke” af atopisk dermatitis eller atopisk eksem.42 okulære fund kan omfatte mild til svær konjunktival injektion og hævelse. Kæmpe papiller og Trantas prikker er måske ikke til stede, men konjunktival ardannelse er almindelig. AKC-patienter kan også udvikle atopiske grå stær, og det er ikke usædvanligt, at AKC-patienter gennemgår grå stær i en ung alder.43 både VKC og AKC kan præsentere med kæmpe papiller og Trantas prikker. VKC løser efter alder 20, mens AKC kan fortsætte hele livet.33
Giant papillary conjunctivitis
GPC er en konjunktival inflammation karakteriseret ved papillær hypertrofi af den overlegne tarsal conjunctiva svarende til VKC, men uden hornhindeinddragelse.33 GPC kan være forårsaget af limbale suturer, øjenproteser og kontaktlinser.44 GPC er derfor ikke en sand allergisk sygdom, da drivkraften for de papillære konjunktivalændringer er inert materiale og ikke allergener.
Herpetic Conjunctivitis
Hvis din patients conjunctivitis ikke er relateret til adenovirus, kan det være en af de næsten 50.000 nye eller tilbagevendende tilfælde af okulær herpes virus (HSV) relateret conjunctivitis diagnosticeret i USA hvert år.1 HSV udgør 1,3% til 4,8% af alle tilfælde af akut konjunktivitis.2 Du kan begynde at skelne det fra adenoviral konjunktivitis, fordi HSV næsten altid er ensidig, mens adenoviral normalt er bilateral.2 ved HSV kan follikulær konjunktivitis, vandig udflod og vesikulære øjenlågslæsioner være til stede.
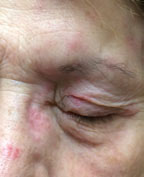
denne patient viser herpes-virus i panden med okulær involvering. 75% af tilfældene, når nasociliærnerven påvirkes. Klik på billedet for at forstørre.
i modsætning til behandling af adenoviral konjunktivitis bruges topiske og orale antivirale midler til at forkorte HSV-sygdommens varighed.3 aktuelle behandlinger inkluderer trifluridin en procent en dråbe hver anden time, reduceret til fem gange om dagen efter tre til syv dage eller ganciclovir 0,15% gel fem gange om dagen. Orale behandlinger inkluderer acyclovir 400 mg tre til fem gange om dagen hos voksne, valcyclovir 500 mg tre gange om dagen eller famciclovir 250 mg tre gange om dagen.1 Undgå topisk steroidbrug i HSV, da de forbedrer virussen og kan forårsage skade.4
den virus, der er ansvarlig for helvedesild, er en reaktivering af en varicella-infektion (skoldkopper) og kan invadere okulært væv, hvor øjenlågene oftest er involveret efterfulgt af bindehinden.5 HS i panden involverer øjet i cirka 75% af tilfældene, når nasociliærnerven påvirkes.6
patienter med øjenlågsinddragelse eller dem, der præsenterer med vesikler i slutningen af næsen (Hutchinson-tegnet), bør undersøges omhyggeligt, da HV næsten altid ledsages af okulær involvering. Mens Hutchinson-tegnet er en biomarkør, er det hverken følsomt eller specifikt, og okulær involvering kan forekomme, selvom Hutchinson-tegnet er fraværende.7 behandling består normalt af orale antivirale midler og topiske steroider. Aktuelle antivirale midler har ingen rolle i behandlingen af HV. Oral acyclovir kan anvendes 800 mg fem gange om dagen i syv til 14 dage. Valacyclovir og famciclovir kan også anvendes. Til behandling af HSV er en god tommelfingerregel at fordoble doserne af de lægemidler, der anvendes til HSV keratitis.7 orale antivirale midler startet inden for 72 timer efter symptomdebut kan reducere sygdommens sværhedsgrad og langvarige komplikationer.6
1. Afmystificering af okulær herpesvirus. EyeNet. www.aao.org/eyenet/article/demystifying-ocular-herpes-simplex-virus.januar 2013. Adgang Til 11. November 2019.
2. Uchio E, Takeuchi S, Itoh N, et al. Kliniske og epidemiologiske træk ved akut follikulær conjunctivitis med særlig henvisning til den, der er forårsaget af herpes type 1. Br J Ophthalmol. 2000;84:968-972.
3. American Academy of Ophthalmology. Hornhinde / Eksternt Sygdomspanel. Konjunktivitis Foretrukne Praksis Mønster. American Academy of Ophthalmology: San Francisco, CA: 2018.
4. K. diagnose og behandling af herpes stromal keratitis. Hornhinde. 1987;6:286-91.
5. Puri L, Shrestha G, Shah D, et al. Okulære manifestationer i helvedesild ophthalmicus. Nepal J Ophthalmol. 2011;3:165-71.
6. Roat M. Herpes zoster ophthalmicus. Merck manual. www.merckmanuals.com/professional/eye-disorders/corneal-disorders/herpes-zoster-ophthalmicus. August 2018. Accessed November 11, 2019.
7. American Academy of Ophthalmology. Herpes zoster ophthalmicus. www.aao.org/focalpointssnippetdetail.aspx?id=8367b620-245c-4ebf-89e7-eca0c8d35aa3. Accessed November 11, 2019.
Episcleritis
Any discussion of the red eye must include episcleritis. Dette er en akut ensidig eller bilateral betændelse i episclera, det tynde lag af løst bindevæv mellem bindehinden og sclera. Episcleritis kan være diffus, sektorspecifik eller nodulær, er normalt idiopatisk og selvbegrænsende, men er undertiden forbundet med systemiske kollagen vaskulære sygdomme og autoimmune sygdomme.
en underliggende årsag findes i omkring en tredjedel af tilfældene.45 disse tilstande inkluderer rheumatoid arthritis, Chron-sygdom, ulcerøs colitis, psoriasisartrit, systemisk lupus erythematosus, reaktiv arthritis, recidiverende polykronritis, anklyloserende spondylitis, polyarteritis nodosa, be lehet-sygdom, Cogan-syndrom og Vegener granulomatose.46 nogle infektioner er også forbundet med episcleritis, herunder Lyme-sygdom, katteskratfeber, syfilis og herpesvirus, men er meget mindre almindelige end kollagen vaskulære og autoimmune sygdomme.46
Episcleritis diagnosticeres almindeligvis hos unge til middelaldrende kvinder og diagnosticeres sjældent hos børn. Patienter med episcleritis klager over ubehag eller irritation (snarere end ægte øjenpine), rødme og ødem til det berørte område over sclera. Visuel skarphed påvirkes ikke, Og der er sjældent udledning eller fotofobi. Episcleritis beskrives som diffus, hvor hele eller en del af episclera er betændt eller nodulær, hvor betændelsen er begrænset til et område med tilstedeværelsen af en veldefineret, ikke-mobil, rød knude. Diffus episcleritis forekommer i omkring 70% af tilfældene, mens nodulær episcleritis forekommer i cirka 30%.47 nodulær episcleritis er ofte mere ubehagelig end en diffus episcleritis og tager længere tid at løse.
tilstanden er selvbegrænsende og kører generelt kurset om et par dage, mens den nodulære form kan vare i uger. Mange patienter kan kræve behandling for rødme og ubehag. Kolde kompresser og kunstige tårer giver symptomatisk lindring. Aktuelle ikke-steroide antiinflammatoriske lægemidler (NSAID ‘ er) og steroider anvendes til vedvarende symptomer. Sjældent kan systemiske steroider være nødvendige. Immunsuppressiv behandling til kontrol af en underliggende autoimmun lidelse er den sidste udvej for resistente tilfælde.48 selvom episcleritis normalt er en godartet tilstand med en god prognose, kan der være nogle tilfælde, hvor kommunikationen med patientens reumatolog er i orden.
konjunktivitis omfatter en lang række sygdomme, der forekommer over hele verden. Det forårsager sjældent permanent synstab, men dets indvirkning på patienternes livskvalitet kan være betydelig. Det kan få dem til at gå glip af arbejde eller skole, for ikke at nævne dets virkning på deres tegnebog.49 vores kliniske pligt er at diagnosticere og om nødvendigt behandle denne tilstand, uanset dens oprindelse, med en målrettet tilgang.han er en tidligere modtager af Georgia Optometric Association ‘ s Bernard Kahn Memorial pris for fremragende service til det optometriske erhverv.
1. AA, Barney NP. Konjunktivitis: en systematisk gennemgang af diagnose og behandling. JAMA. 2013;310:1721-9.
2. Ryder E, Benson S. Konjunktivitis. Statperler. Treasure Island (FL): StatPearls Udgivelse; 2019.
3. Topiske antibiotika til akut bakteriel conjunctivitis: Cochrane systematisk gennemgang og meta-analyse. Br J Gen Praksis. 2005;55(521):962-4.
4. D, Porco T, Lietman T, et al. Epidemiologi af konjunktivitis i amerikanske akutafdelinger. JAMA Ophthalmol. 2017;135(10):1119-21.
5. Patel PB, mc, Bennett JE, et al. Kliniske træk ved bakteriel conjunctivitis hos børn. Acad Emerg Med. 2007;14(1);1-5.
6. Alfonso SA. Prim Pleje 2015; 42(3):325-45.
7. Leung A, Hon K, Vong A, et al. Bakteriel conjunctivitis i barndommen: ætiologi, kliniske manifestationer, diagnose og ledelse. Seneste Pat Inflamm Allergi Stof Discov. 2018;12(2):120-7.
8. Fitch C, Rapos P, Ove S, et al. Epidemiologi og diagnose af akut conjunctivitis på et indre by hospital. Ophthalmol. 1989;96(8):1215-20.
9. O ‘ Brien T, Jeng B, McDonald M, et al. Akut conjunctivitis: sandhed og misforståelser. Curr Med Reg Opin. 2009;25(8):1953-61.
10. Rubenstein J, Spektor T. konjunktivitis: infektiøs og ikke-infektiøs. I: Yanoff M, Duker JS, eds. Oftalmologi. 5. udgave. Philadelphia: Elsevier; 2019: 183-191.
11. Mahood AR, Narang kl. Diagnose og håndtering af det akutte røde øje. Emer Clin North Am. 2008;26(1):35-55.
12. American Academy of Ophthalmology. Hornhinde / Eksternt Sygdomspanel. Konjunktivitis Foretrukne Praksis Mønster. American Academy of Ophthalmology: San Francisco, CA: 2018.
13. Sambursky R, Tauber S, Schippa F, et al. RPS adeno detektor til diagnosticering af adenoviral conjunctivitis. Ophthalmol. 2006;113(10):1758-64.
14. Udeh B, Schneider J, Ohsfeldt R. Omkostningseffektivitet af en point of care test for adenoviral conjunctivitis. Er J Med Sci. 2008;336(3):254-64.
15. Kaufman han. Adenovirus fremskridt: nye diagnostiske og terapeutiske muligheder. Curr Opin Ophthalmol. 2011;22(4):290-3.
16. Adhikary a, Banik U. Human adenovirus type 8: det største middel til epidemisk keratokonjunktivitis (EKC). J Clin Virol. 2014;61(4):477-86.
17. Hovding G. akut bakteriel conjunctivitis. Acta Ophthalmol. 2008;86(1):5-17.
18. D, Burk K, et al. Mulige konsekvenser af at ryste hænder med dine patienter med epidemisk keratokonjunktivitis. Am J Ophthalmol. 1996;121(6):711-2.
19. Calkavur S, Olukman O, Okturk A, et al. Epidemisk adenoviral keratokonjunktivitis muligvis relateret til oftalmologiske procedurer i en neonatal intensivafdeling: lektioner fra et udbrud. Oftalmisk Epidemiol. 2012;19(6);371-9.
20. Skevaki C, Galani J, Pararas M, et al. Behandling af viral conjunctivitis med antivirale lægemidler. Stoffer. 2011;71(3):331-47.
21. Cronau H, Kankanala R, Mauger T. diagnose og styring af røde øjne i den primære pleje. Am Fam Læge. 2010;81(2):137-44.
22. Chronister D, Kovalski R, Mah F, et al. En uafhængig in vitro sammenligning af povidonjod og SteriLid. J Ocul Pharmaco Thera. 2010;26(3):277-80.
23. Pepose J, Ahuja A, Liu et al. Randomiseret, kontrolleret fase 2-forsøg med povidonjod/deksamethason oftalmisk suspension til behandling af adenoviral conjunctivitis. Am J Opthalmol. 2018;194(10):7-15.
24. Chen F, Chang T, Cavoto K. patient demografiske og mikrobiologi tendenser i bakteriel conjunctivitis hos børn. J AAPOS. 2018;22(1):66-7.
25. M, Holden B. Kontaktlinserelaterede hornhindeinfektioner. Biosci Rep. 2001; 21 (4): 445-61.
26. Rietveld R, ter Riet G, Bindels P, et al. Forudsigelse af bakteriel årsag i infektiøs konjunktivitis. BMJ. 2004;329(7459):206-10.
27. Mannus M. bakteriel conjunctivitis. I: Tasman m, Jaeger EA (eds.) Duanes kliniske oftalmologi. vol. 4. Philadelphia: JB Lippencott; 1990: 5.3-5.7.
28. Leonardi a, broget L, Bortolotti me, allergi og øjne. Clin Immunol. 2008; 153 (Suppl 1): 17-21.
29. A, Barg S, Leung A. sæsonbetonet og flerårig conjunctivitis. Seneste Pat Inflamm Allergi Stof Discov. 2009;3(2):118-27.
30. Bonini S. atopisk conjunctivitis. Allergi 2004; 59 (Suppl 78): 71-3.
31. Leonardi A, Bogacka E, Faukert J, et al. Okulær allergi: genkendelse og diagnosticering af overfølsomhedsforstyrrelser på den okulære overflade. Allergivenlig. 2012;87(11):1327-37.
32. Leonardi S, Del Gludice Miraglia M, La Rosa M, et al. Atopisk sygdom, immunsystemet og miljøet. Allergi Astma Proc 2007; 28 (1-2): 410-7.
33. Friedlander M. okulær allergi. Curr Opin Allergi Clin Immunol. 2011;11(5):477-82.
34. Ben-Eli H, Solomon A. Aktuelle antihistaminer, mastcellestabilisatorer og dobbeltvirkende middel i okulær allergi: aktuelle tendenser. Curr Opin Allergi Clin Immunol. 2018;18(5):411-6.
35. Pflugfelder S, Maskin S, Anderson B, et al. En randomiseret, dobbeltmaskeret, placebokontrolleret, multicenter sammenligning af loteprednol etabonat oftalmisk suspension 0,5% og placebo til behandling af keratoconjunctivitis sicca hos patienter med forsinket tåreclearance. Am J Ophthalmol. 2004;138(3):444-57.
36. Constock T, Decory H. fremskridt inden for kortikosteroidbehandling til okulær betændelse: loteprednol etabonat. Int J Inflamm. 2012;2012:789623.
37. Starchenka S, Heath MD, Lineberry A, et al. Transkriptomanalyse og sikkerhedsprofil for den tidlige fase klinisk respons på en adjuveret græsallergoid immunterapi. Verden Allergi Orgel J. 2019;12(11):100087.
38. Brasky T, et al. Er astma og allergi hos børn og unge stigende. Resultater fra isaac fase i og Fase II undersøgelser i Munster, Tyskland. Allergivenlig. 2003;58:572-79.
39. D, Osler G, Nally L, et al. Okulær tørring forbundet med orale antihistaminer (loratadin) i den normale population – en evaluering af overdreven dosiseffekt. Med Biol. 2002;506:1051-5.
40. Kumar S. Vernal konjunktivitis: en større gennemgang. Acta Ophthalmol. 2009;87:133-47.
41. Vichyanond P, Pacharn P, Pleyer U, et al. Vernal keratoconjunctivitis: en alvorlig allergisk øjensygdom med ombygningsændringer. Pediatr Allergi Immunol 2014; 25: 314-22.
42. Barney NP. Vernal og atopisk keratoconjunctivitis. I: hornhinde: Fundamentals, diagnose og Ledelse, 3.udgave. Krachner JA, Mannus MJ, Holland EJ, Red. St. Louis: Mosby Elsevier; 2011: 573.
43. Guglielmetti S, Dart J, Calder V. atopisk keratoconjunctivitis og atopisk dermatitis. Curr Opin Allergi Clin Immunol. 2010;10(5):478-85.
44. Forister J, Forister E, Yeung K, et al. Udbredelse af kontaktlinserelaterede komplikationer: UCLA-kontaktlinsestudie. Øjenkontaktlinse. 2009;35(4):176-80.
45. Goldstein D, Tessler H. Episcleritis og scleritis. I: Yanoff M, Duker JS, eds. Oftalmologi, 3. udgave. Philadelphia: Elsevier 2009: 255-61.
46. Schonberg S, Slokkermans TJ. Episcleritis. Statperler. Treasure Island (FL): StatPearls Udgivelse; 2019.
47. M, Molina N, M, M, M, M, M, M, M, M, M, M, M, M. Kliniske egenskaber ved en stor kohorte af patienter med scleritis og episcleritis. Ophthalmol. 2012;119(1):43-50.
48. Salama A, Elsheikh A, Alviis R. Er dette et bekymrende rødt øje? Episcleritis i den primære plejeindstilling. J Community Hosp Praktikant Med Perspect. 2018;8(1):46-8.
49. Skøn over de direkte og indirekte omkostninger ved bakteriel konjunktivitis i USA. BMC Ophthalmol. 2009;9:13.