起立性不耐症は混乱のトピックです。 混乱のいくつかは条件の臨床変形の最近の感謝から起き、いくつかは多様な根本的なpathophysiologiesの出現の理解から起き、いくつかは少なくとも毎年変わるようで
orthostasisという用語は、文字通り直立することを意味します。 起立性不耐症(OI)は、「直立している間、臥床によって緩和される立っている間の症状の発症」と定義することができる。”起立性不耐症のような言葉の使用は論理的に直立したとき印および徴候の存在を意味するが、血の流れおよび血圧(BP)の規則の変化はまた仰臥位か坐ったときに見られるが、これらは検出するように特別な装置を必要とするかもしれ、従って起立性圧力が明白になるまで容易に識別できないかもしれない。
正常に立つには、重力静脈プーリングの影響を補う血液量、身体的、神経学的、体液性、および血管因子の相互作用が必要です。 通常の条件下では、急性体液性変化は直立に対する初期応答とはほとんど関係がないが、慢性起立性不耐性の間または直立した立っている間に比較的遅い間に重要な役割を果たす可能性がある。 また、このような要因の変化は、安静時または強直応答に影響を及ぼし、したがって、背景効果を介して全体的な血管調節に影響を及ぼす可能性があ仰臥位で症状が始まると、OIはありません。
一過性のOIは、脱水または感染症の間に一般的に経験される。 典型的な印および徴候は下記のものを含んでいます:意識の損失かより少し認識欠損(記憶喪失、減らされた推論および集中);視覚難しさ;lightheadedness;頭痛;疲労;BP(高血圧)の増加、BP(低血圧)の減少;弱さ;悪心および腹部の苦痛;発汗;tremulousness;および練習の不寛容。 害の方法(例えば、崖の上に立って)でない限り、OIは致命的ではありません。 吐き気や発汗などのOI所見の中には、自律神経の活性化に直接関係するものもあります。 しかし、意識の喪失、重度の立ちくらみ、および神経認知喪失は、中枢神経系(CNS)機能不全および義務的なリカンベンスに関連している。
CNSの症状は、おそらく脳幹を含む脳血流の変化によって産生される。 脳血流(CBF)速度は、OIの二つの一般的な形態、血管迷走性失神(VVS)と姿勢頻脈症候群(POTS)のために下の画像に示されています。 大脳のautoregulationは鍋およびVVSでように妥協され、過換気およびhypocapneic大脳のvasoconstrictionによって減るかもしれません。 不随意姿勢過換気、主に過呼吸は、すべてのVVS患者と私たちの研究室でPOTS患者の50%で観察されます。 三叉神経、交感神経、または副交感神経の活動も起立性CBFに影響を与える可能性があります。
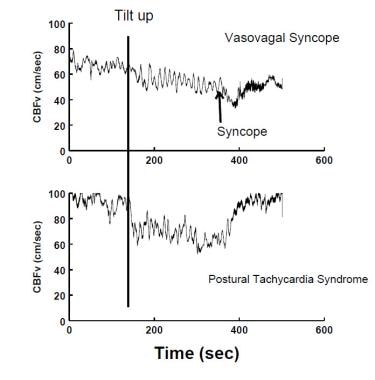 経頭蓋ドップラー超音波によって測定されたCBFvの減少は、VVS(上パネル)および姿勢頻脈症候群(POTS)(下パ VVSの間に、CBFは患者が鋭く意識を失うと同時に最初に次第に低下し、次により急に低下します。 POTSでは、CBFはかなり均一に減少します;立ちくらみが典型的ですが、意識の損失はありません。
経頭蓋ドップラー超音波によって測定されたCBFvの減少は、VVS(上パネル)および姿勢頻脈症候群(POTS)(下パ VVSの間に、CBFは患者が鋭く意識を失うと同時に最初に次第に低下し、次により急に低下します。 POTSでは、CBFはかなり均一に減少します;立ちくらみが典型的ですが、意識の損失はありません。 起立性不耐性は、必ずしも自律神経または他の代償機能不全によるものではなく、環境ストレス要因に対する代償機構の不十分な応答に起因す 例えば、脱水されている人は起立性低血圧を生じることなく立ち上がることができないかもしれないが、自律神経機能障害は存在せず、したがって神経原性起立性低血圧は存在しない;その代わりに、自律神経および他の調節システムは、循環血液量の損失を十分に補うことができない。
一方、アドレナリン作動性血管収縮が欠損している神経原性OIは、原発性自律神経障害と関連しており、関連疾患を有する患者は立ったままではな したがって、OIは、直立姿勢で実証可能であるが、すべての位置で異常な所見を有する可能性のある血流、心拍数、および心肺調節不全を有する任意の状態を包含する。 このような状況下では、OIは、多くの場合、統合的な神経血管生理学におけるより広範な障害の最も明白な症状である。
以下のセクションでは、さまざまなタイプのOIについて説明します。
初期起立性低血圧
起立性低血圧(OH)は、収縮期血圧の持続的な減少として定義されています>20mmHgまたは拡張期血圧>10mmHg3分以内に立っているか、またはヘッドアップチルトに続く60o.the持続的な減少の要件は、初期起立性低血圧(IOH)を除外します。….. この定義は比較的最近のものであり、2011年にコンセンサスパネルによって組み立てられた。 それ以前は、OHの一貫した定義はありませんでした。 非神経原性OHは、薬物、脱水、失血、年齢、および二次的に急性または慢性の血液量減少を引き起こす病気によって引き起こされ得る。 神経原性O hは,交感神経血管運動ニューロンからのノルエピネフリンの不十分な放出による自律神経障害と同定され,血管収縮障害を引き起こす。 自律神経障害のほとんどの原因は、年齢とともにいずれかのプライマリとして取得されるので、神経原性OHは若者ではまれです(例:、純粋な自律神経障害、PAF)または二次(糖尿病)疾患。 自律神経障害は、神経節前、神経節後、またはその両方(例えば、パーキンソン病)の形態の交感神経機能障害を伴う原発性であり得る。 しかし、家族性自律神経失調症(ライリー-デイ症候群)や非常にまれなドーパミンベータヒドロキシラーゼ欠乏症(DBH欠乏症)などの先天性遺伝的変異が存在する。 自律神経障害は自己免疫性であり,感染後のギラン-バレー症候群を呈することがあるが,自律神経機能障害は最終的な転帰にほとんど影響を及ぼさないようである。 自律神経障害は、糖尿病などの全身性疾患の二次的側面として最も一般的に獲得される。 交感神経性心臓脱神経はパーキンソン病の中心的な側面であり、他の形態の自律神経障害に見られることがある。 心臓副交感神経の神経支配はまた頻繁に下のイメージに示すように起立性挑戦の間に少し反射の頻脈のBPの安定した落下に終って不完全です。
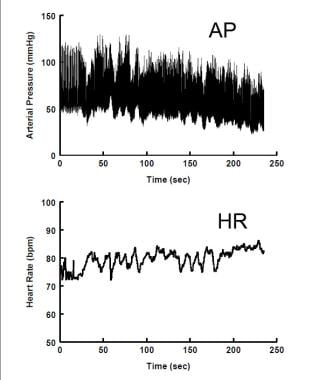 神経原性起立性低血圧。 動脈血圧(上部パネル)は直立姿勢の間に着実に低下し、心拍数(下部パネル)はわずかに増加するだけである。
神経原性起立性低血圧。 動脈血圧(上部パネル)は直立姿勢の間に着実に低下し、心拍数(下部パネル)はわずかに増加するだけである。 非神経原性OHは若年者では比較的一般的である。 これは、薬物または血液量減少(例えば、脱水、出血)によって引き起こされる可能性がある。 それははるかに若者のOHの最も一般的な形です。 自律神経機能の障害はなく、過度の非自律性ストレッサーに対する不完全なANS補償はない。
神経原性OH(NOH)は、深刻な自律神経疾患を意味します。 それは交感神経からのノルエピネフリンの不十分な解放による本当の自律神経のvasoconstrictorの失敗と識別され、HRは立つことと適切に増加しないかもしれま
姿勢性頻脈症候群
姿勢性頻脈症候群(POTS)は、過度の直立性頻脈に関連するが、低血圧には関連しない起立性不耐性(OI)の日々の症状によって定義される(下
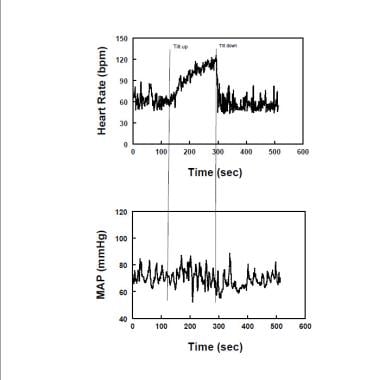 代表的な心拍数(上のパネル)と姿勢頻脈症候群患者(POTS)における直立傾斜中の平均動脈圧(MAP-下のパネ 心拍数は増加するが、マップはポット内の傾き全体で安定している。
代表的な心拍数(上のパネル)と姿勢頻脈症候群患者(POTS)における直立傾斜中の平均動脈圧(MAP-下のパネ 心拍数は増加するが、マップはポット内の傾き全体で安定している。 成人の過度の頻脈は、30bpmを超えるHRの直立した増加または120bpmを超える心拍数によって定義される。 Orthostasisに対する正常なHR応答はHRの増加であるが、自律神経障害患者は直立時にHRの有意な増加を示さないことが多いことを思い出してください。 より大きい心拍数の増分は過剰診断の回避で知ってが重要である鍋を持つ若者で観察されます。 OIの症状は、過度の頻脈と同時でなければならない。 症状はなく、ポットもありません。 従ってpotsの特定の診断がなされるべきなら避けるべきである非常に延長されたorthostaticテストの間に頻脈および同時徴候は非常に頻繁に観察されます。 POTSはしばしば、部分的な交感神経脱神経またはアドレナリン作動性低活性が存在すると仮定される「神経障害性POTS」と、直立したアドレナリン作動性過活動が絵を支配する「高アドレナリン作動性POTS」とに分けられている。
Neuropathic POTS
もともと記載されているように、neuropathic POTSは、下肢の交感神経アドレナリン作動性血管収縮の減少、下肢のノルエピネフリンの流出の減少および下肢の血管収縮の減少に関連することによって引き起こされる。 仰臥位であっても下肢の血流(「高流量」)が増加することが多い。 別の神経因性変異体は、正常な下肢血行動態(”正常な流れ”)を有するが、内臓循環における局所交感神経アドレナリン作動性血管収縮を減少させた。 神経障害性POTSは、自己免疫性自律神経障害を表すことができます。 従って、直立したとき、neuropathic POTS患者は依存したvasculatureにより圧反射によって仲介される頻脈およびvasoconstrictionを引き起こすことへの血の正常な再分配より大きいです。 心臓圧反射応答もポットで鈍くなります。 中枢性血液量減少はまた、圧反射によって媒介されるメカニズムを介して患者のほぼ50%において過呼吸およびhypocapniaをもたらす可能性がある。
高Adrenergic POTS
高adrenergic POTSの頻脈は、シナプス前またはシナプス後のアドレナリン作動性増強の増加によって引き起こされる。 これには、中枢交感神経活動と交感神経活動の増加が含まれる可能性があります。 仰臥位交感神経活動の増加が報告されているが、普遍的には報告されていない。 これまでのところ、私たちの研究室では、一人のPOTS患者で直立筋交感神経活動の増加を観察しているだけです。 高adrenergic鍋の一つの原因は、シナプスノルエピネフリンの増加です。 ノルエピネフリントランスポーター欠乏症ヘテロ接合体は、このメカニズムの主要な例であるが、唯一の血統で常染色体変異として発見されています。 より少なく厳しい、多分epigeneticノルエピネフリンの運送者(網)の不足はまた最近示され、より広い流行があるかもしれません。
メカニズムの別の考慮事項は、強化されたノルエピネフリンの合成と放出を介してアドレナリン作動性シナプスの変調、および局所および体液性 したがって、例えば、一酸化窒素(NO)およびアンジオテンシン-IIの相互作用は、それぞれアドレナリン作動性活性を低下させ、増強する。 抑制性神経伝達物質としてのNOの役割は現在よく知られている。 副交感神経活動を有する神経から放出されるニトロ作動性N Oは,シナプス前およびシナプス後の部位で作用し,交感神経インパルスが血管平滑筋収縮を引き起こす過程であるアドレナリン作動性伝達を減少させる。 これには、神経血管シナプスからのノルエピネフリンの放出および結合の減少、シナプス後の神経伝達の干渉、ノルエピネフリンの化学的変性、およびアドレネルギー受容体のダウンレギュレーションが含まれる。
逆に、交感神経興奮の研究では、アンジオテンシンIIはAT1受容体を介して作用し、シナプス前交感神経ニューロンにおける脳内の活性酸素(ROS)および窒素種の産生を増加させ、末梢で作用し、シナプス前および後の交感神経伝達の増強、およびアドレナリン作動性受容体のアップレギュレーションを産生することが示されている。 さらに、アンギオテンシン-IIの存在下で、ノルエピネフリンの効果と同様に、ノルエピネフリンの放出および結合が促進される。 これはrosの形成に決定的に依存し、これもNOを減少させ、しばしば一酸化窒素シンターゼを脱共役させる。 このメカニズムは、頻脈、蒼白、血管収縮(”低流量”)、および仰臥位であっても絶対的な血液量減少に関連する”高adrenergic POTS”の変種で起こる。 NO,血しょうレニン,血清アルドステロンは減少するが,血しょうアンジオテンシン-IIはACE-2の欠損により増加する。
姿勢失神(vasovagal失神、急性OI、単純な失神)
失神(失神)は、”急速な発症、短い期間、および自発的な完全な回復を特徴とする一過性の大脳低灌流に起因する意識の完全な喪失”と定義されている。”ほとんどの失神は、全身性低血圧と脳血流の低下によって引き起こされます。 小児科では報告されていませんが、脳血管事故が同様の方法で存在する可能性があります。 失神は、すでに議論されている起立性低血圧(OH)によって引き起こされる可能性がある。 OHは、3分間の立位試験によって容易に除外されます(下の図を参照)。
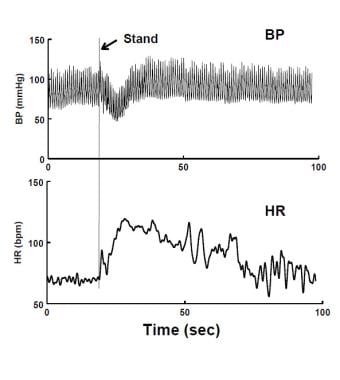 立ったときに即時起立性低血圧(IOH)。 血圧の短命の低下(BP-上部パネル)および心拍数の増加(HR-下部パネル)がある。 BPの低下は20秒以内に解決されます。 患者は一時的な立ちくらみを経験した。
立ったときに即時起立性低血圧(IOH)。 血圧の短命の低下(BP-上部パネル)および心拍数の増加(HR-下部パネル)がある。 BPの低下は20秒以内に解決されます。 患者は一時的な立ちくらみを経験した。 失神は、心血管失神、頻繁に不整脈または構造的心肺疾患、および反射性または神経性失神に分けられる。 心原性失神は生命を脅かす可能性があり、心臓の病態生理が治療されない限り予後不良である。 心原性失神は、臥床が特に改善をもたらさないため、OIではない。 反射性失神は予後良好である。 反射性失神には血管迷走性失神と頸動脈洞失神を含む状況性失神が含まれ、これは小児科には本質的に知られていない。 えん下、排便、排尿、および咳失神は若年ではほとんど観察されず、毛のグルーミングおよび青年期のストレッチ失神の変種は青年期に特有である。 運動中の失神は、心原性失神のための”赤い旗”を上げ、心臓評価が完了するまで、さらなるスポーツ活動を縮小する必要があります。 それにもかかわらず、若年者の運動関連失神の最も一般的な原因はvvsである。 心原性失神は、通常は姿勢的に関連していませんが、最初の失神後に自動的に却下することはできません。 したがって、心血管評価前の最初および結果のエピソードは緊急として扱われるべきである。 失神が続いて非心原性であることが判明した場合、緊急性は減少し、単純な操作はしばしば状況に鋭く対処するのに十分である。 初期評価は、状態が心臓または非心臓病因であるかどうかを決定する必要がありますので、心臓専門医は、多くの場合、失神の早期評価に関与しています。 心臓疾患は、発見された場合、特異的に治療される。 心臓失神は最初に冠状、全身の、および肺の循環と全面的な心機能に生理学的な圧力を置く練習の間に明示するかもしれません。 運動関連失神または心臓症状(例えば、頻脈、胸痛)を伴う失神は、根底にある心臓病の検索を示す。 しかし、若者の運動関連失神は、ほとんどの場合、非心原性であり、生理学は単純な失神に似ている可能性があります。
しかし、神経心原性低血圧が関与している場合であっても、呼吸困難を伴う呼吸の変化、運動誘発性心臓病を示唆する化学反射および圧反射機能不全を含む病態生理および臨床歴はより複雑である可能性がある。 それでも、若い運動選手の失神に付随する懸念の相対的な程度にもかかわらず、そのようなエピソードのほとんどは、起源が非心原性である。 それにもかかわらず、これは潜在的に致命的な心臓疾患のためのそのような患者を評価する必要性を取り除くべきではない。 心原性失神は他の場所でよく説明されており、本明細書では議論されていない。
姿勢性失神および感情的または恐怖症性失神は、反射性失神カテゴリ内の最大のサブグループであるVVSを構成する。 血管拡張の局所的またはシステム全体の損失は、少なくとも終末事象として、すべてのVVSの要素である; それは常に交感神経活動の喪失によるものではないかもしれません。 姿勢失神は急性OIであり、患者の約三分の二は女性であるが、これを持つ十代の少年は背が高く、薄く、急速に成長する傾向がある。 意識の喪失は、しばしばOI症状、特に立ちくらみ、吐き気、発汗、衰弱、および視力のぼけの前兆が先行する。 伝統的に、姿勢失神は、Bezold-Jarisch反射に類似した過収縮性、満たされていない心臓からの反射によるものであると考えられていた。 そのような刺激は短命であろう。 圧受容器のアンロードのために、瀕死の出血した猫のObergとThorenによる元の実験では、求心性神経はほとんど興奮していなかった。 VVSは心室脱神経移植レシピエントで発生する可能性があり、心臓は失神前に空でも過収縮でもありません。 まだ我々は完全に単純なかすかなの病態生理を理解していません。
若い患者に発生する姿勢性失神の最も一般的な変種では、姿勢性失神は三つの段階(下の画像を参照)を含み、出血中に見られる循環変化に強く似ている。
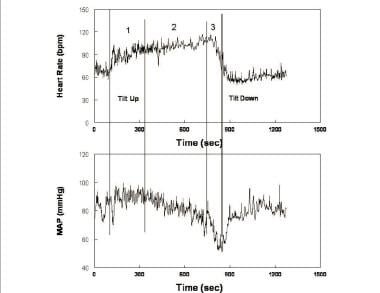 心拍数(上パネル)および平均動脈圧(MAP-下パネル)。 傾きの間の変更は3つの段階に起こります:最初の段階(1)の間に、最初の低血圧に続いて、MAPは心拍数が増加する間、休息圧力よりわずかに高く安定します。 第二段階(2)の間に、MAPは徐々に低下し始め、心拍数は増加し続けます。 仰臥位から直立までの心拍数の増加は、姿勢性頻脈症候群(POTS)の頻脈基準を満たすことに注意してください。 第三段階(3)の間に、MAPとその後の心拍数は、意識の喪失がsupervenesとして急激かつ急速に低下します。
心拍数(上パネル)および平均動脈圧(MAP-下パネル)。 傾きの間の変更は3つの段階に起こります:最初の段階(1)の間に、最初の低血圧に続いて、MAPは心拍数が増加する間、休息圧力よりわずかに高く安定します。 第二段階(2)の間に、MAPは徐々に低下し始め、心拍数は増加し続けます。 仰臥位から直立までの心拍数の増加は、姿勢性頻脈症候群(POTS)の頻脈基準を満たすことに注意してください。 第三段階(3)の間に、MAPとその後の心拍数は、意識の喪失がsupervenesとして急激かつ急速に低下します。 初期の起立性低血圧および循環恒常性の回復後、BPは安定し、HRはステージ1で増加する。 BPの安定性は本当OHから状態のかすかな区別する。 BPは、多くの場合、おおよその10秒の周期(0.1Hz)で”メイヤー波”と呼ばれるこの段階の間にリズミカルな変動を示す。 同様の周期性は、心拍数、交感神経活動、および末梢抵抗の変動によって共有される。 変動は、交感神経圧反射応答の閉ループ時間(すなわち、BP変化の検出および補償にかかる時間)である。 振動はorthostasisの間に起こるのような中央血の容積の減少の間に強調されます。 この段階の間に総周辺抵抗は減らされた心拍出量に直面してBPを支えるために増加します(下のイメージを見て下さい)。
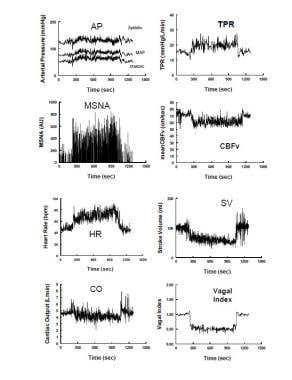 代表的な健康なボランティアにおける直立傾斜中の血行力学的および神経血管 左のパネルは上から下に示しています:動脈圧、腓骨神経からの筋肉交感神経活動(MSNA)、心拍数(HR)および心拍出量。 右のパネルには、上から下に表示されます: 全末梢抵抗(TPR)、経頭蓋ドップラー超音波による脳血流速度(CBFv)、ストロークボリュームとHR変動の周波数スペクトルの呼吸洞不整脈成分から計算された迷走 275秒(s)の直立した傾きの間に、脈圧はおよそ40%打撃容積の減少と減るが、収縮期の、diastolicおよび幹線圧力はわずかに増加します。 心拍出量はHRの増加のために20%だけ減少するようにHRが増加する。CBFvは5-10%減少する。 全末梢血管抵抗と筋交感神経活動の両方が増加し,迷走神経指数はそれぞれ交感神経活性化と副交感神経撤退を反映して減少する。
代表的な健康なボランティアにおける直立傾斜中の血行力学的および神経血管 左のパネルは上から下に示しています:動脈圧、腓骨神経からの筋肉交感神経活動(MSNA)、心拍数(HR)および心拍出量。 右のパネルには、上から下に表示されます: 全末梢抵抗(TPR)、経頭蓋ドップラー超音波による脳血流速度(CBFv)、ストロークボリュームとHR変動の周波数スペクトルの呼吸洞不整脈成分から計算された迷走 275秒(s)の直立した傾きの間に、脈圧はおよそ40%打撃容積の減少と減るが、収縮期の、diastolicおよび幹線圧力はわずかに増加します。 心拍出量はHRの増加のために20%だけ減少するようにHRが増加する。CBFvは5-10%減少する。 全末梢血管抵抗と筋交感神経活動の両方が増加し,迷走神経指数はそれぞれ交感神経活性化と副交感神経撤退を反映して減少する。 ステージ2の間に、圧反射がHRをさらに増加させるにつれてBPはゆっくりと低下する。 血圧の低下は、交感神経活動および末梢動脈抵抗が持続しているにもかかわらず、心拍出量の減少に最も頻繁に関連する。 その後,抵抗および圧力振動は持続的な交感神経興奮にもかかわらず減少する。 過呼吸およびhypocapniaはほとんどの患者のこの段階で起こります。 一部の患者では、ステージ2が省略されています。 これはエピソードがasystoleと関連して突然起こる動乱性失神の患者のために特に本当です。
痙攣性または無収縮性失神(下の画像を参照)は、前者のEEG活性の低下および臥位によるopisthotonic姿勢のほぼ即時の解決によっててんかんと区別される。 外見にもかかわらず、無収縮失神は心原性ではなく反射性であり、恐怖症失神にも見られる単純な血管迷走性失神の比較的珍しい形態である。/p>
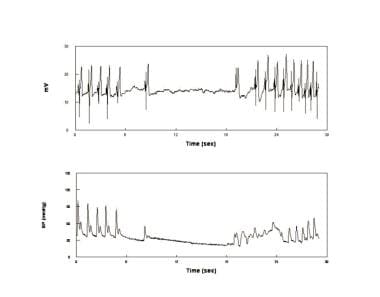 無収縮性のかすかな。 失神の間に無収縮を経験した患者の心電図(上パネル)および血圧(BP)(下パネル)。 これは、エピソード的、比較的まれであり、内因性洞結節疾患とは無関係である。 無収縮失神はopisthotonic姿勢と関連付けられ、時々動乱性失神と言われました。 いくつかの患者では、VVSに対していくつかのメカニズムが提案されている。 安静時血圧が低下したVVS患者はチロシンヒドロキシラーゼとN e合成が減少し,正常血圧群は過剰なNETを有していた。 血管収縮および静脈収縮の選択的欠損も実証されている。 Prodromal OIの徴候は段階2の間に始まり、従って臨床医は実験室の設定の鍋の診断を心に抱くかもしれません。 臨床歴は、症状が慢性的に存在するPOTSから症状(姿勢失神)のない長期の急性エピソード失神を有する患者を区別するための最良の方法を提供しています。 淡いおよび血管収縮に対応する姿勢の失神、高adrenergic POTS患者は一般に観察されません。 ほとんどの場合、私たちの経験では、POTS患者は日常的な症状を持っていますが、失神しませんが、失神患者は一時的な失神を持っていますが、毎日の症状 この区別は時間の経過とともにあまり明確になっていません。 したがって、いくつかの慢性OI(POTS)患者は失神し、いくつかのエピソード失神者はまた、OIの基礎となる毎日の症状を持っています。 しかし、実験室でのPOTS患者の失神は慎重に見なければならず、それ自体では現実世界の失神の証拠とみなすことはできません。 失神と互換性のある”現実世界の”臨床歴は必須です。
無収縮性のかすかな。 失神の間に無収縮を経験した患者の心電図(上パネル)および血圧(BP)(下パネル)。 これは、エピソード的、比較的まれであり、内因性洞結節疾患とは無関係である。 無収縮失神はopisthotonic姿勢と関連付けられ、時々動乱性失神と言われました。 いくつかの患者では、VVSに対していくつかのメカニズムが提案されている。 安静時血圧が低下したVVS患者はチロシンヒドロキシラーゼとN e合成が減少し,正常血圧群は過剰なNETを有していた。 血管収縮および静脈収縮の選択的欠損も実証されている。 Prodromal OIの徴候は段階2の間に始まり、従って臨床医は実験室の設定の鍋の診断を心に抱くかもしれません。 臨床歴は、症状が慢性的に存在するPOTSから症状(姿勢失神)のない長期の急性エピソード失神を有する患者を区別するための最良の方法を提供しています。 淡いおよび血管収縮に対応する姿勢の失神、高adrenergic POTS患者は一般に観察されません。 ほとんどの場合、私たちの経験では、POTS患者は日常的な症状を持っていますが、失神しませんが、失神患者は一時的な失神を持っていますが、毎日の症状 この区別は時間の経過とともにあまり明確になっていません。 したがって、いくつかの慢性OI(POTS)患者は失神し、いくつかのエピソード失神者はまた、OIの基礎となる毎日の症状を持っています。 しかし、実験室でのPOTS患者の失神は慎重に見なければならず、それ自体では現実世界の失神の証拠とみなすことはできません。 失神と互換性のある”現実世界の”臨床歴は必須です。
最後の段階では、ステージ3では、CBF、BP、およびHRは急速にその順序で落ち、一見BP–CBF因果関係に反しています。 同様の効果は、十分に強い外部信号がリンクされた信号を巻き込むたびに、あらゆる種類の非線形システムでよく見られます。 したがって、最近の研究では、失神の前に心臓血管および交感神経圧反射遠心腕の両方が障害され、メイヤー波が消えることが示されている。 同様に脳の自己調節はhyperpneic呼吸であるかもしれない外因性信号によってCBF、BPおよびHRの巻き込みと損なわれるようになります。 圧反射の完全性が失われる理由はまだ知られていないが、これは異常なBP-HRおよびBP-MSNA機能関係をもたらし、HR、BP、および交感神経活動がすべて減少し、徐脈、低血圧、および交感神経沈黙をもたらす。 失神は著明な全身のvasodilationとcbfが低下するBPと落ちる間、関連付けられます。 最近の研究では、最終的な潜在意識の沈殿物としての同情的な沈黙の必要性に挑戦している。 血管拡張は常に起こるが、交感神経圧反射は、血圧と交感神経活性化との間の機能的関係の喪失のために、交感神経沈黙の有無にかかわらず失敗する 血圧と交感神経活動との間の機能的結合の喪失は、心拍数ではなく、徐脈のない血管拡張が起こる血管圧迫失神の患者で起こる。 代償性血管収縮の進行性の損失を引き起こす交感神経遠心性圧反射の損失があるが、cardiovagal圧反射はそのまま残る。
POTSと姿勢失神は、両方ともhyperpneic過換気に関連付けられています。 過呼吸および結果として生じるhypocapniaは事実上あらゆるvasovagal失神の患者の意識不明に先行します。 低血圧と徐脈は,代償性圧反射効果による肺伸展反射によって説明される可能性がある。 過呼吸の原因は不明であるが,動脈圧反射の換気遠心腕に関連している可能性がある。 過呼吸の同様の所見は、失神しない中枢性血液量減少症を有するPOTS患者の約50%に見られる。
非常に頻繁または極端に延長された失神は、心因性失神または変換応答を指すことができます。
低血圧やCBFの低下がないため、これらは実験室での真の失神とは容易に区別されますが、攻撃は患者にとって本当のものである可能性があります。 何人かの患者は学んだか、または調節された応答としてより頻繁な心因性のエピソードと散在しているbonafide VVSがあったかもしれません。 思考の一つの学校は、そのような患者が実際に兆候なしに真のVVSの症状を経験することを示唆しています。起立性不耐性は一般的ですが、しばしば誤解されています。
起立性不耐性は一般的です 条件の調査は統合的な生理学的な調査の展開の分野である。 姿勢VVSは急性起立性不耐性で同定される。 その普遍性にもかかわらず、科学者はなぜ一部の人々が気絶するのかまだ理解していません。 POTSは慢性起立性不耐性と同定される。 しかし、POTSは異質な存在のままであり、様々な病因の可能性が高い。 より良い理解が達成されるまで、治療は科学よりも当て推量のままです。