Conjunctivitis to ogólny termin, który może odnosić się do dowolnego w spektrum chorób i zaburzeń, które przede wszystkim wpływają na spojówki. Pacjenci dotknięci będą skarżyć się na zaczerwienienie lub „różowe oko”, które jest spowodowane rozszerzonymi naczyniami krwionośnymi spojówek.1 mogą również skarżyć się na ból, swędzenie lub wydzielinę. Podczas gdy większość przypadków są samoograniczające i rzadko prowadzą do utraty wzroku, niektóre mogą postępu i może prowadzić do poważnych powikłań ocznych, a utrata wzroku nie jest wykluczone. Z tego powodu konieczne jest wykluczenie groźnych dla wzroku przyczyn efektu czerwonych oczu.
dodatkowo zapalenie spojówek może wynikać z różnych korzeni, a rozróżnienie ich może pomóc zidentyfikować możliwości leczenia. Zapalenie spojówek może dotyczyć osób w każdym wieku, grupy demograficznej lub statusu społeczno-ekonomicznego.2 możemy ogólnie sklasyfikować go jako ostry lub przewlekły i zakaźny lub niezakaźny, ale w ramach tych istnieje kilka podkategorii.2
Ten artykuł zawiera dogłębne wyjaśnienie wszystkich typów zapalenia spojówek, które możesz napotkać – i niektóre, które są dość rzadkie. Przeglądamy protokół diagnostyki różnicowej i postępowania z każdym z możliwych przypadków zapalenia spojówek.2
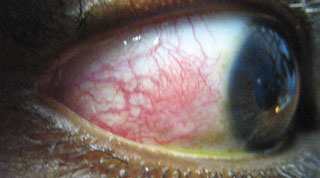
ten pacjent wykazuje zapalenie nadsklerzy, prezentację związaną z dolegliwościami dyskomfortu lub podrażnienia (zamiast prawdziwego bólu oka), zaczerwienienie i obrzęk dotkniętego obszaru nad twardówką. Kliknij obraz, aby powiększyć.
etiologia i epidemiologia
zapalenie spojówek jest najczęstszą przyczyną zaczerwienienia i wydzieliny oka.2 trzy najczęstsze typy są wirusowe, alergiczne i bakteryjne.2 alergeny, toksyny i miejscowe substancje drażniące są odpowiedzialne za niezakaźne zapalenie spojówek.2
ostre zapalenie spojówek wszystkich przyczyn szacuje się na sześć milionów Amerykanów rocznie.3 najwyższe wskaźniki występują wśród dzieci w wieku poniżej siedmiu lat, z najwyższą zachorowalnością występującą między urodzeniem a czterema latami.2 inny szczyt występuje u kobiet w wieku 22 lat i mężczyzn w wieku 28,4 ogólny wskaźnik zapalenia spojówek jest nieco wyższy u kobiet niż u mężczyzn.4 Najwyższa sezonowa częstość występowania występuje u dzieci w marcu i w innych grupach wiekowych w maju, a to sezonowe występowanie jest spójne we wszystkich regionach geograficznych, niezależnie od zmian klimatu lub wzorców pogodowych.4 alergiczne zapalenie spojówek jest najczęstszą przyczyną, dotykającą 15% do 40% populacji i najczęściej występuje wiosną i latem. Ostre bakteryjne zapalenie spojówek jest drugim najczęstszym i jego stawki są najwyższe od grudnia do kwietnia.1,4-7
wirusowe
wirusy powodują do 80% wszystkich przypadków ostrego zapalenia spojówek, przy czym wiele przypadków jest błędnie diagnozowanych jako bakteryjne zapalenie spojówek.8,9 między 65% a 90% wirusowego zapalenia spojówek (VC) jest spowodowane przez adenowirusy i wytwarzają trzy najczęstsze postacie związane z VC; pęcherzykowe zapalenie spojówek, gorączka krtaniowo-spojówkowa i epidemiczne zapalenie rogówki i spojówki.9,10
pęcherzykowe zapalenie spojówek jest najłagodniejszą formą wirusowego zakażenia spojówek. Ma ostry początek, początkowo jednostronny, z drugim okiem angażującym się w ciągu tygodnia. Przedstawia wodnistą wydzielinę, zaczerwienienie spojówek,reakcję pęcherzykową i limfadenopatię przeduszkową po dotkniętej stronie. Większość przypadków ustępuje samoistnie.10
gorączka krtaniowo-spojówkowa charakteryzuje się wysoką gorączką, która pojawia się nagle, a także bólem gardła, powiększeniem węzłów chłonnych okołouchwytnych i obustronnym zapaleniem spojówek.
epidemiczne zapalenie rogówki i spojówki, cięższe z dwóch, objawia się limfadenopatią ipsilateralną, zaczerwienieniem spojówek, obrzękiem i wodnistą wydzieliną.Limfadenopatia występuje do 50% przypadków VC i jest bardziej rozpowszechniona w VC niż bakteryjne zapalenie spojówek.9
laboratoria i kultury rzadko są konieczne do potwierdzenia bakteryjnego zapalenia spojówek i są zwykle zarezerwowane dla ciężkich lub opornych przypadków.W przypadku adenowirusów dostępne jest szybkie badanie antygenowe w gabinecie, które może być stosowane w celu potwierdzenia podejrzewanych wirusowych przyczyn zapalenia spojówek, aby zapobiec niepotrzebnemu stosowaniu antybiotyków. Quidel quidel quidel quidel adenoviral conjunctivitis test jest szybkim, immunochromatograficznym testem do wizualnego, jakościowego wykrywania antygenów adenowirusowych in vitro bezpośrednio z płynu ocznego. W badaniu porównującym szybkie testowanie antygenu z reakcją łańcuchową polimerazy i hodowlą wirusa oraz potwierdzającym immunofluorescencyjnym barwieniem stwierdzono, że szybkie testowanie antygenu ma 89% czułości i 94% swoistości.
adenowirusowe zapalenie spojówek jest wysoce zaraźliwe, a ryzyko przeniesienia zakażenia wynosi około 50%.14,15 zakażenie jest często określane epidemicznym zapaleniem rogówki i spojówki ze względu na zdolność adenowirusa do szybkiego zarażania członków rodziny, kolegów z klasy lub współpracowników. Wirus rozprzestrzenia się poprzez bezpośredni kontakt z palcami, wodą w basenie i przedmiotami osobistymi i może być rozprzestrzeniany do 14 dni.16-18 przy tak wysokich prędkościach transmisji konieczne jest mycie rąk. Jedno z badań wykazało, że 46% zakażonych osób miało pozytywne Kultury wyhodowane z wymazów z rąk.Pacjenci z możliwym zakażeniem adenowirusem powinni być odizolowani od innych pacjentów w gabinecie, a wszystkie instrumenty i powierzchnie muszą zostać zdezynfekowane po potencjalnym narażeniu.
chociaż nie istnieje jeszcze skuteczne leczenie VC, środki wspomagające w leczeniu objawów obejmują sztuczne łzy, miejscowe leki przeciwhistaminowe i zimne okłady.12 dostępne leki przeciwwirusowe nie są użyteczne i miejscowe antybiotyki nie są wskazane.20,21 powidon jod-środek przeciwbakteryjny o szerokim spektrum działania o wysokim współczynniku uśmiercania drobnoustrojów-może być stosowany w 5% preparacie okulistycznym off-label do leczenia adenowirusowego zapalenia spojówek.W rzeczywistości, miejscowa zawiesina okulistyczna powidonu JOD 0,6% i deksametazonu 0,1% jest przedmiotem badań klinicznych.Lek ten może leczyć zarówno wirusowe, jak i zapalne składniki zakażenia adenowirusowego, a także następstwa związane z odpornością, takie jak nacieki podnabłonkowe.23

szybkie testowanie antygenów, przy użyciu takich urządzeń, może zapobiec niepotrzebnemu stosowaniu antybiotyków. Badania wykazują, że mają wysokie wskaźniki czułości i swoistości. Kliknij obraz, aby powiększyć.
bakteryjne
podczas gdy wirusowe zapalenie spojówek jest bardziej powszechne, bakteryjne zapalenie spojówek (BC) może być bardziej wyzwaniem klinicznym. Jest drugą najczęściej występującą zakaźną przyczyną zapalenia spojówek.5,17 BC jest znacznie bardziej powszechne u dzieci niż dorosłych, a patogeny odpowiedzialne za BC różnią się w zależności od grupy wiekowej. Najczęstszą przyczyną BC u dzieci jest Haemophilus influenzae, a następnie Streptococcus pneumoniae i Moraxella catarrhalis.Zakażenie bakteryjne u osób dorosłych częściej występuje u gronkowca złocistego, u osób dorosłych częściej występuje Staphylococcus aureus, ze wzrostem zapalenia spojówek wtórnym do opornego na metycylinę Staphylococcus aureus (MRSA).7 Gram-ujemnych zakażeń jest bardziej rozpowszechnionych u osób noszących soczewki kontaktowe, z Pseudomonas aeruginosa najczęstszą przyczyną w tej grupie.25 Pseudomonas jest również najbardziej prawdopodobną przyczyną BC u krytycznie chorych i hospitalizowanych pacjentów.7 ostry BC u noworodków jest zazwyczaj wynikiem Neisseria gonorrhoeae i Chlamydia trachomatis.1
BC można podzielić na trzy postaci kliniczne: ostre, nadgorliwe i przewlekłe.Najczęstszymi patogenami są wymienione wyżej Staphylococcus aureus, Streptococcus pneumoniae i Haemophilus influenzae.10
objawy ostrego BC obejmują szybki jednostronny początek zaczerwienienia oka, ropne lub mukopurulentne wydzieliny i obrzęk spojówek. Drugie oko zazwyczaj bierze udział jeden lub dwa dni później.10 obustronne matowienie powiek i sklejanie się powiek, brak swędzenia i brak wcześniejszej ekspozycji na zapalenie spojówek są silnymi dodatnimi czynnikami predykcyjnymi ostrego zapalenia spojówek.26 ostre leczenie BC składa się z miejscowych kropli antybiotyków lub maści. Podczas gdy zakażenia BC są zwykle samoograniczające się w ciągu jednego do dwóch tygodni od prezentacji, antybiotykoterapia przyspiesza rozdzielczość i zmniejsza nasilenie choroby.Antybiotyk o szerokim spektrum działania może być stosowany przez pięć do siedmiu dni. Żadne dowody kliniczne nie sugerują, że jeden antybiotyk jest lepszy od drugiego.
Hiperacute BC jest najczęściej wywoływane przez Neisseria gonorrhoeae.Choroba objawia się ciężką obfitą ropną wydzieliną, zmniejszonym widzeniem, często obrzękiem powiek, bólem oka przy palpacji i adenopatią przeduszkową. Zakażenie niesie ze sobą wysokie ryzyko, jeśli zajęcie rogówki, a następnie perforacji rogówki.1 Kultury spojówkowe są zdecydowanie zalecane w tej prezentacji. Schemat leczenia gonokokowego zapalenia spojówek obejmuje jeden gram domięśniowego ceftriaksonu. W przypadku wystąpienia owrzodzenia rogówki zaleca się hospitalizację przez trzy dni 1 gram ceftriaksonu podawanego dożylnie.10
przewlekłe bakteryjne zapalenie spojówek jest używane do opisania zapalenia spojówek trwającego dłużej niż trzy tygodnie, przy czym najczęstszymi winowajcami są Staphylococcus aureus, Moraxella lacunata i bakterie jelitowe.Przewlekłe gronkowcowe zapalenie spojówek może wykazywać objawy, w tym rozproszone zaczerwienienie spojówek z minimalną wydzieliną. Mogą występować brodawki lub pęcherzyki, a także zajęcie powiek, które może wykazywać zaczerwienienie, utratę rzęs, rozszerzone małe naczynia krwionośne, kołnierze powiek, nawracające owrzodzenia rogówki i może prowadzić do marginalnych owrzodzeń rogówki. Leczenie przewlekłego BC obejmuje terapię przeciwdrobnoustrojową i dobrą higienę pokryw. Krople azytromycyny, erytromycyna i maści bacytracyny są skutecznymi antybiotykami miejscowo. Połączenie kropli antybiotykowych / steroidowych lub maści można wcierać w krawędzie pokrywy, jeśli występuje ciężkie zapalenie.W przypadku cięższej postaci leku mogą być konieczne doustne antybiotyki z grupy tetracyklin.10
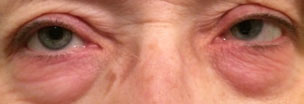
u tego pacjenta występują reakcje alergiczne na powiekach i wokół spojówek. Po ekspozycji na alergen skóra staje się zaczerwieniona, napięta i swędząca. Kliknij obraz, aby powiększyć.
alergia
alergia oczna jest częstą chorobą obserwowaną w praktyce klinicznej. Choroby alergiczne dramatycznie wzrosły w ostatnich dziesięcioleciach, a wzrost uważany jest za spowodowany wieloma czynnikami, w tym genetyką, zwiększonym zanieczyszczeniem powietrza w obszarach miejskich, zwierzętami domowymi i narażeniem na wczesne dzieciństwo.28-30 alergiczne zapalenie spojówek to ogólny termin obejmujący sezonowe alergiczne zapalenie spojówek (SAC), wieloletnie alergiczne zapalenie spojówek (PAC), wiosenne zapalenie rogówki i spojówki (VKC) i atopowe zapalenie spojówek (AKC). Soczewki kontaktowe lub związane z protezą oka gigantyczne brodawkowe zapalenie spojówek (GPC) są często zaliczane do tej grupy, ale GPC nie jest prawdziwą chorobą alergiczną, ale bardziej przewlekłym zaburzeniem mikrourazowym oka.31
SAC i PAC są najczęstszymi formami alergii ocznych, dotykającymi 15% do 20% populacji.Swoiste przeciwciała IgE można udokumentować w prawie wszystkich przypadkach SAC i PAC.Patogeneza alergicznego zapalenia spojówek jest w dużej mierze reakcją nadwrażliwości pośredniczoną przez IgE, w której alergeny wchodzą w interakcje z IgE związanymi z uwrażliwionymi komórkami tucznymi, powodując degranulację. Ta degranulacja komórek tucznych powoduje wzrost poziomu histaminy, prostaglandyn i leukotrienów, a także indukuje aktywację komórek śródbłonka naczyniowego, które z kolei wyrażają chemokiny i cząsteczki adhezyjne. Ta wczesna faza reakcji trwa klinicznie 20 do 30 minut.Uwalnianie chemokiny inicjuje rekrutację komórek zapalnych do błony śluzowej spojówki, co prowadzi do późnej fazy reakcji alergicznej, charakteryzującej się naciekaniem komórek zapalnych, występującej kilka godzin po początkowej aktywacji komórek tucznych.
objawy są takie same w SAC lub PAC. SAC jest zwykle spowodowane przez pyłki powietrza występujące wiosną i latem i zanika w zimie. PAC występuje przez cały rok z narażeniem na alergeny, na które pacjent jest wrażliwy. Cechy kliniczne SAC i PAC składają się ze świądu, zaczerwienienia i obrzęku. Swędzenie jest stałym objawem zarówno SAC, jak i PAC. Stosuje się tu stare powiedzenie: „jeśli swędzi, to alergia.”Na szczęście zaangażowanie rogówki jest rzadkie.
kontaktowe reakcje alergiczne zwykle występują na skórze, w tym na powiekach, ale spojówki mogą również zobaczyć kontaktowe reakcje alergiczne. Po ekspozycji na alergen skóra staje się zaczerwieniona, napięta i swędząca. Leczenie obejmuje unikanie kontaktu ze środkiem naruszającym. Miejscowe i doustne leki przeciwhistaminowe, miejscowe sterydy i zimne okłady mogą pomóc złagodzić objawy.
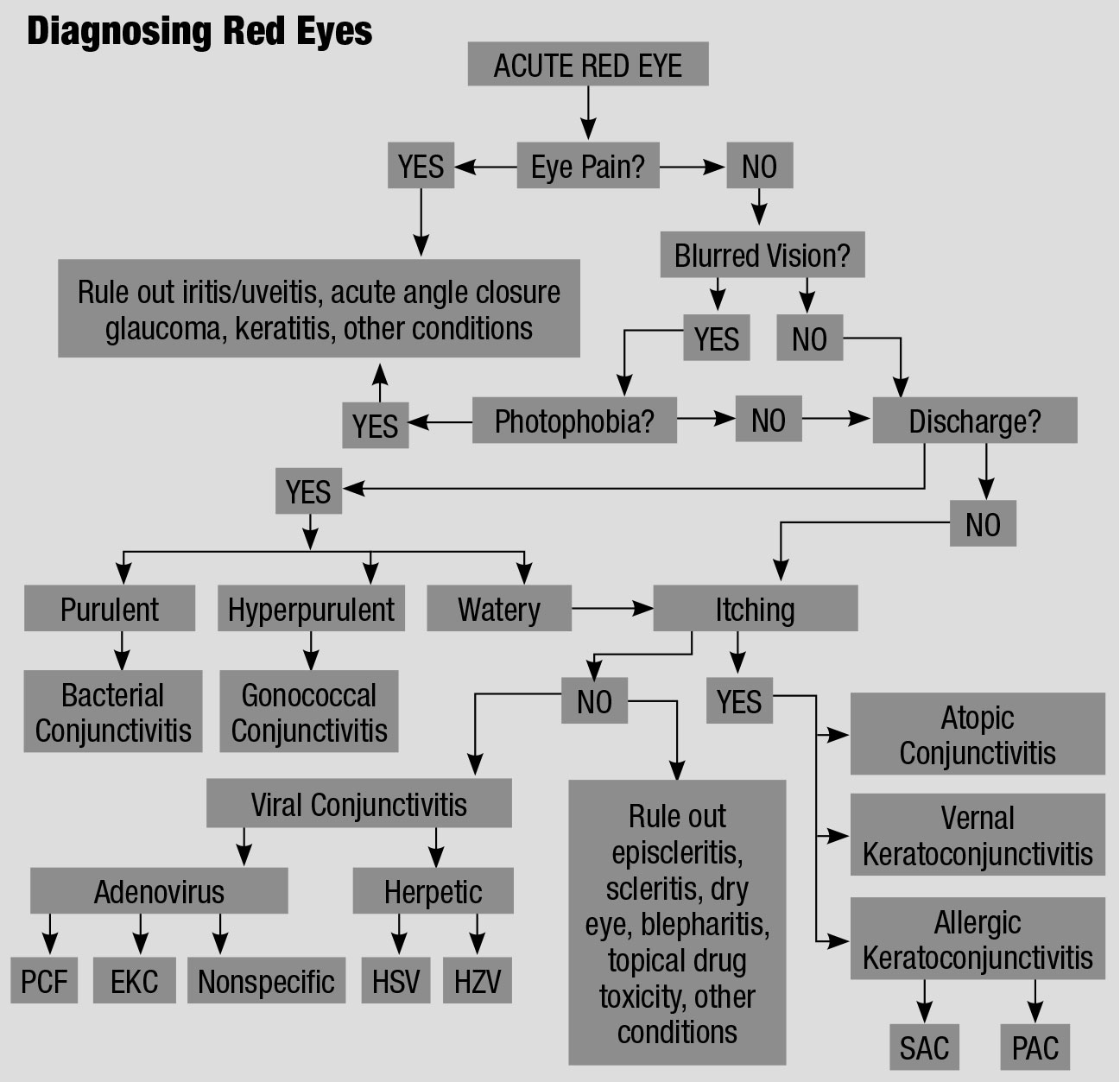
Ten schemat diagnostyki różnicowej czerwonych oczu, dostosowany z różnych źródeł, wyjaśnia uporządkowane podejście do leczenia tych podrażnionych pacjentów.61,62 kliknij tabela, aby powiększyć.
możliwości leczenia alergicznego zapalenia spojówek
pierwszym leczeniem dla wszystkich typów AC jest uniknięcie alergenu, jeśli to możliwe, co jest trudne, jeśli środek nie jest łatwo znany. Sztuczne łzy stanowią barierę między środkiem naruszającym a spojówką oraz pomagają rozcieńczyć i zmyć alergen z powierzchni oka.
trzymanie łez w lodówce również zapewnia kojącą ulgę, podobnie jak zimne okłady. Terapia farmakologiczna składa się z leków przeciwalergicznych, takich jak leki przeciwhistaminowe, stabilizatory komórek tucznych i leki o podwójnym działaniu. Ze względu na krótki czas działania miejscowe leki przeciwhistaminowe wymagają częstego dawkowania, do czterech razy dziennie. Kombinowane leki przeciwhistaminowe / zmniejszające przekrwienie są skuteczniejsze niż leki przeciwhistaminowe w monoterapii.Leki obkurczające naczynia krwionośne są przede wszystkim czynnikami obkurczającymi naczynia krwionośne i chociaż są skuteczne w zmniejszaniu zaczerwienienia, powinny być stosowane tylko w celu krótkotrwałego złagodzenia i nie są zalecane do stosowania u pacjentów z jaskrą z wąskim kątem przesączania. Stabilizatory komórek tucznych nie łagodzą istniejących objawów i są stosowane profilaktycznie, aby zapobiec degranulacji komórek tucznych.
najczęściej stosowanymi lekami w terapii alergii ocznej są środki wielozadaniowe, które wywierają wiele efektów farmakologicznych. Należą do nich: olopatadyna, ketotifen, Azelastyna, epinastyna i bepostatyna. Leki te są lekami z wyboru dla zapewnienia szybkiego złagodzenia objawów u pacjentów cierpiących na AC. Gdy leki te nie dają pożądanej kontroli, następnym krokiem są środki przeciwzapalne. W celu zmniejszenia objawów można dodać niesteroidowe leki przeciwzapalne (NLPZ).
sterydy są najsilniejszymi lekami stosowanymi w AC i są skuteczne w leczeniu ostrych i przewlekłych postaci.35 jednak jak w przypadku każdego leku istnieją ograniczenia stosowania sterydów, w tym opóźnione gojenie się ran, wtórne zakażenie, podwyższone ciśnienie wewnątrzgałkowe, i powstawanie zaćmy. Ze względu na te potencjalne działania niepożądane, krótki przebieg terapii steroidowej jest odpowiedni. Wyjściowa ocena soczewki wewnątrzgałkowej i pomiary IOP należy podjąć, jeśli potrzebny jest rozszerzony kurs sterydów.
immunoterapia może być skuteczna w leczeniu objawów ocznych AC i może być rozważana przy długotrwałej kontroli AC.Doustne leki przeciwhistaminowe są powszechnie stosowane w leczeniu objawów alergii nosa i oczu. Nowsze leki przeciwhistaminowe drugiej generacji (cetyryzyna, feksofenadyna, loratadyna) są korzystne, ponieważ powodują mniej skutków ubocznych, zwłaszcza mniej senności, ale mogą powodować suchość oka, która może faktycznie pogorszyć objawy alergii ocznej, a naukowcy sugerują, że jednoczesne stosowanie miejscowych kropli może skuteczniej leczyć objawy alergii ocznej.38,39
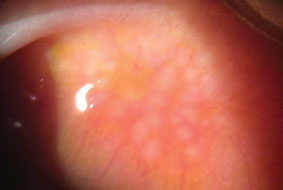
Gigantyczne brodawkowe zapalenie spojówek powoduje to zapalenie charakteryzujące się przerostem brodawkowatym spojówki górnej. Kliknij obraz, aby powiększyć.
Vernal
VKC jest chorobą o ciepłym klimacie (częściej w tropikach) i ciepłych miesiącach, ale nie jest niczym niezwykłym, aby zobaczyć okazjonalnego pacjenta VKC w Ameryce Północnej.Dotyczy to głównie dzieci i młodych dorosłych, zazwyczaj mężczyzn, z atopią w wywiadzie.Objawy obejmują świąd oka (który może być dość intensywny), zaczerwienienie, obrzęk i wydzielinę. Pacjenci często mogą mieć światłowstręt. Najbardziej charakterystycznymi objawami są gigantyczne,” brukowate ” brodawki na górnej spojówce tarsalnej, łatwo widoczne na zwinięciu pokryw, z wydzieliną śluzową.
rogówka może mieć wpływ na VKC. Kropki Trantas (grudki nekrotycznych eozynofilów) mogą pojawić się w limbus, gdy VKC jest aktywny i słabnąć, gdy objawy ustępują.W rogówce górnej mogą występować nieinfekcyjne owrzodzenia tarczkowe. Nabłonek rogówki punktowe zapalenie rogówki może być obecny i może przekształcić się w rogówki, owrzodzenia i blaszki.
atopowe
AKC jest obustronną przewlekłą chorobą zapalną powiek i powierzchni oka oraz „ocznym odpowiednikiem” atopowego zapalenia skóry lub wyprysku atopowego.Objawy ze strony oka mogą obejmować łagodne do ciężkich wstrzyknięcie spojówek i obrzęk. Gigantyczne brodawki i kropki Trantas mogą być obecne, ale blizny spojówek są powszechne. Pacjenci z AKC mogą również rozwijać atopową zaćmę i nie jest niczym niezwykłym dla pacjentów AKC poddać się operacji zaćmy w młodym wieku.43 zarówno VKC, jak i AKC mogą występować z gigantycznymi kropkami brodawek i Trantas. VKC ustępuje w wieku 20 lat, podczas gdy AKC może utrzymywać się przez całe życie.33
Giant papillary conjunctivitis
GPC jest zapaleniem spojówek charakteryzującym się przerostem brodawkowatym spojówki górnej, podobnym do VKC, ale bez udziału rogówki.GPC może być spowodowane przez szwy limbal, protezy oczne i soczewki kontaktowe.44 dlatego GPC nie jest prawdziwą chorobą alergiczną, ponieważ impulsem do zmian brodawkowych spojówek są obojętne materiały, a nie alergeny.
opryszczkowe zapalenie spojówek
Jeśli zapalenie spojówek twojego pacjenta nie jest związane z adenowirusem, może to być jeden z prawie 50,000 nowych lub powtarzających się przypadków opryszczki oka wirusa simplex (HSV) związane z zapaleniem spojówek diagnozowanych w Stanach Zjednoczonych każdego roku.1 HSV stanowi od 1,3% do 4,8% wszystkich przypadków ostrego zapalenia spojówek.2 można zacząć odróżniać go od adenowirusowego zapalenia spojówek, ponieważ HSV jest prawie zawsze jednostronny, podczas gdy adenowirusowy jest zwykle dwustronny.2 w HSV mogą występować pęcherzykowe zapalenie spojówek, wodnista wydzielina i pęcherzykowe zmiany powiek.
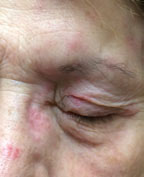
u tego pacjenta występuje wirus półpaśca na czole z zajęciem oka. Oko jest zaangażowany w około 75% przypadków, gdy nerw nosowo-żółciowy jest dotknięty. Kliknij obraz, aby powiększyć.
w przeciwieństwie do leczenia adenowirusowego zapalenia spojówek, miejscowe i doustne leki przeciwwirusowe są stosowane w celu skrócenia czasu trwania choroby HSV.3 miejscowe zabiegi obejmują triflurydynę jeden procent jednej kropli co dwie godziny, zmniejszoną do pięciu razy dziennie po trzech do siedmiu dni lub gancyklowir 0,15% żelu pięć razy dziennie. Leczenie doustne obejmuje acyklowir 400 mg trzy do pięciu razy dziennie u dorosłych, walcyklowir 500 mg trzy razy dziennie lub famcyklowir 250 mg trzy razy dziennie.1 unikaj miejscowego stosowania sterydów w HSV, ponieważ wzmacniają one wirusa i mogą powodować szkody.4
wirus odpowiedzialny za półpasiec, półpasiec (HZV), jest reaktywacja ospy wietrznej półpaśca (ospa wietrzna) zakażenia i może zaatakować tkanki oczne, z powiek najczęściej zaangażowanych następnie spojówki.5 HZV czoła dotyczy oka w około 75% przypadków, gdy nerw nosowo-żółciowy jest dotknięty.
pacjenci z zajęciem powiek lub z pęcherzykami na końcu nosa (znak Hutchinsona) powinni być dokładnie zbadani, ponieważ HZV prawie zawsze towarzyszy zajęciu oka. Podczas gdy znak Hutchinsona jest biomarkerem, nie jest ani wrażliwy, ani specyficzny, a zaangażowanie oczu może wystąpić, nawet jeśli znak Hutchinsona jest nieobecny.Leczenie zwykle składa się z doustnych leków przeciwwirusowych i miejscowych sterydów. Miejscowe leki przeciwwirusowe nie odgrywają żadnej roli w leczeniu HZV. Doustny acyklowir można stosować, 800 mg pięć razy dziennie, przez siedem do 14 dni. Można również stosować walacyklowir i famcyklowir. W leczeniu HZV dobrą zasadą jest podwajanie dawek leków stosowanych w zapaleniu rogówki HSV.Doustne leki przeciwwirusowe rozpoczęte w ciągu 72 godzin od wystąpienia objawów mogą zmniejszyć nasilenie choroby i długotrwałe powikłania.6
1. Weiner G. Demystifying the ocular herpes simplex virus. EyeNet. www.aao.org/eyenet/article/demystifying-ocular-herpes-simplex-virus. styczeń 2013. 11 Listopada 2019
2. Uchio E, Takeuchi S, Itoh N, et al. Cechy kliniczne i epidemiologiczne ostrego pęcherzykowego zapalenia spojówek ze szczególnym uwzględnieniem opryszczki typu 1. Br J Ophthalmol. 2000;84:968-972.
3. American Academy of Ophthalmology. Panel Chorób Rogówki/Zewnętrznych. Zapalenie Spojówek Preferowany Wzór Praktyki. American Academy of Ophthalmology: San Francisco, CA: 2018.
4. Wilhelmus K. Diagnostyka i leczenie opryszczkowego zapalenia rogówki. Rogówka. 1987;6:286-91.
5. Puri L, Shrestha G, Shah D, et al. Objawy oczne w półpaścu ophthalmicus. Nepal J Ophthalmol. 2011;3:165-71.
6. Roat M. Herpes zoster ophthalmicus. Merck manual. www.merckmanuals.com/professional/eye-disorders/corneal-disorders/herpes-zoster-ophthalmicus. August 2018. Accessed November 11, 2019.
7. American Academy of Ophthalmology. Herpes zoster ophthalmicus. www.aao.org/focalpointssnippetdetail.aspx?id=8367b620-245c-4ebf-89e7-eca0c8d35aa3. Accessed November 11, 2019.
Episcleritis
Any discussion of the red eye must include episcleritis. Jest to ostre jednostronne lub obustronne zapalenie krocza, cienkiej warstwy luźnej tkanki łącznej między spojówką a twardówką. Zapalenie nadsklerzy może być rozproszone, sektorowe lub guzkowe, zwykle jest idiopatyczne i samoograniczające się, ale czasami wiąże się z układowymi chorobami naczyń kolagenowych i chorobami autoimmunologicznymi.
przyczyna znajduje się w około jednej trzeciej przypadków.Choroby te obejmują reumatoidalne zapalenie stawów, chorobę Krona, wrzodziejące zapalenie jelita grubego, łuszczycowe zapalenie stawów, toczeń rumieniowaty układowy, reaktywne zapalenie stawów, nawracające zapalenie wieloskładnikowe stawów kręgosłupa, anklylozujące zapalenie stawów kręgosłupa, guzowate zapalenie wielostawowe, chorobę Beçheta, zespół Cogana i ziarniniakowatość Wegenera.Niektóre infekcje są również związane z zapaleniem nadsklerzy, w tym z boreliozą, gorączką kocią, kiłą i wirusem opryszczki, ale są znacznie mniej powszechne niż w przypadku chorób naczyniowych i autoimmunologicznych.
zapalenie Nadsklerzy jest powszechnie diagnozowane u kobiet w młodym lub średnim wieku i rzadko jest diagnozowane u dzieci. Pacjenci z zapaleniem nadsklerzy skarżą się na dyskomfort lub podrażnienie (zamiast prawdziwego bólu oka), zaczerwienienie i obrzęk dotkniętego obszaru nad twardówką. Ostrość wzroku nie ma wpływu i rzadko występuje wydzielina lub światłowstręt. Zapalenie nadsklerzy jest opisane jako rozproszone, gdzie wszystkie lub część nadsklerzy jest stan zapalny, lub guzkowy, gdzie stan zapalny jest ograniczony do obszaru z obecnością dobrze zdefiniowanego, non-mobile, czerwony guzek. Rozlane zapalenie nadsklerzy występuje w około 70% przypadków, podczas gdy guzkowe zapalenie nadsklerzy występuje w około 30%.Guzkowe zapalenie nadsklerzy jest często bardziej niewygodne niż rozproszone zapalenie nadsklerzy i trwa dłużej, aby rozwiązać.
stan jest samoograniczający się, zwykle przebiega w ciągu kilku dni, podczas gdy forma guzkowa może trwać kilka tygodni. Wielu pacjentów może wymagać leczenia zaczerwienienia i dyskomfortu. Zimne okłady i sztuczne łzy zapewniają ulgę objawową. Miejscowe niesteroidowe leki przeciwzapalne (NLPZ) i steroidy są stosowane do trwałych objawów. Rzadko, steroidy ogólnoustrojowe mogą być konieczne. Leczenie immunosupresyjne w celu kontrolowania choroby autoimmunologicznej jest ostatecznością dla opornych przypadków.Chociaż zapalenie nadsklerzy jest zwykle łagodnym stanem z dobrym rokowaniem, mogą istnieć przypadki, w których komunikacja z reumatologiem pacjenta jest w porządku.
zapalenie spojówek obejmuje szeroki zakres chorób występujących na całym świecie. Rzadko powoduje trwałą utratę wzroku, ale jej wpływ na jakość życia pacjentów może być znaczny. Może to spowodować, że przegapią pracę lub szkołę, nie wspominając o jej wpływie na ich portfel.49 naszym obowiązkiem klinicznym jest właściwe diagnozowanie i, w razie potrzeby, leczenie tego schorzenia, niezależnie od jego pochodzenia, z ukierunkowanym podejściem.
Dr Bowling jest byłym laureatem nagrody Bernard Kahn Memorial Award przyznawanej przez Georgia Optometric Association za wybitne zasługi dla zawodu optometryka.
1. Azari AA, Barney NP. Zapalenie spojówek: systematyczny przegląd diagnostyki i leczenia. JAMA. 2013;310:1721-9.
2. Ryder E, Benson S. Zapalenie Spojówek. StatPearls. Treasure Island (FL): StatPearls Publishing; 2019.
3. Sheikh a, Hurwitz B. Topical antibiotics for acute bacterial conjunctivitis: Cochrane systematic review and meta-analysis. Praktyka Br J Gen. 2005;55(521):962-4.
4. Ramirez D, Porco T, Lietman T, et al. Epidemiologia zapalenia spojówek w oddziałach ratunkowych USA. JAMA Ophthalmol. 2017;135(10):1119-21.
5. Patel PB, Diaz MC, Bennett JE, et al. Cechy kliniczne bakteryjnego zapalenia spojówek u dzieci. Acad Emerg Med. 2007;14(1);1-5.
6. Alfonso SA, Fawley JD, AlexaLu X. zapalenie spojówek. Prim Care 2015;42(3):325-45.
7. Leung a, Hon K, Wong a i in. Bakteryjne zapalenie spojówek w dzieciństwie: etiologia, objawy kliniczne, diagnostyka i postępowanie. Ostatnie Pat Inflamm Alergia Lek Discov. 2018;12(2):120-7.
8. Fitch C, Rapoza P, Owens S, et al. Epidemiologia i diagnostyka ostrego zapalenia spojówek w szpitalu śródmiejskim. Ophthalmol. 1989;96(8):1215-20.
9. O ’ Brien T, Jeng B, McDonald m, et al. Ostre zapalenie spojówek: prawda i nieporozumienia. Curr Med Reg Opin. 2009;25(8):1953-61.
10. Rubenstein J, Spektor T. zapalenie spojówek: zakaźne i niezakaźne. W: Yanoff M, Duker JS, eds. Okulistyka. 5.ed. Philadelphia:Elsevier; 2019: 183-191.
11. Mahood AR, Narang AT. Diagnostyka i leczenie ostrego efektu czerwonych oczu. Emer Clin North Am. 2008;26(1):35-55.
12. American Academy of Ophthalmology. Panel Chorób Rogówki/Zewnętrznych. Zapalenie Spojówek Preferowany Wzór Praktyki. American Academy of Ophthalmology: San Francisco, CA: 2018.
13. Sambursky R, Tauber S, Schippa F, et al. Detektor RPS adeno do diagnozowania adenowirusowego zapalenia spojówek. Ophthalmol. 2006;113(10):1758-64.
14. Udeh B, Schneider J, Ohsfeldt R. Efektywność kosztowa testu punktowego na adenowirusowe zapalenie spojówek. Am J Med Sci. 2008;336(3):254-64.
15. Kaufman HE. Adenowirus advances: nowe możliwości diagnostyczne i terapeutyczne. Curr Opin Ophthalmol. 2011;22(4):290-3.
16. Adhikary a, Banik U. Human adenovirus type 8: the major agent epidemic keratoconjunctivitis (EKC). J Clin Virol. 2014;61(4):477-86.
17. Hovding G. ostre bakteryjne zapalenie spojówek. Acta Ophthalmol. 2008;86(1):5-17.
18. Azar m, Dhaliwal D, Bower K, et al. Możliwe konsekwencje drżenie rąk z pacjentami z epidemicznym zapaleniem rogówki i spojówki. Am J Ophthalmol. 1996;121(6):711-2.
19. Calkavur S, Olukman O, Ozturk A, et al. Epidemia adenowirusowe zapalenie rogówki i spojówki prawdopodobnie związane z procedurami okulistycznymi na oddziale intensywnej terapii noworodków: lekcje z wybuchu. Epidemiol Okulistyczny. 2012;19(6);371-9.
20. Skevaki C, Galani J, Pararas m, et al. Leczenie wirusowego zapalenia spojówek lekami przeciwwirusowymi. Narkotyki. 2011;71(3):331-47.
21. Cronau H, Kankanala R, Mauger T. Diagnostyka i leczenie efektu czerwonych oczu w podstawowej opiece zdrowotnej. Jestem Lekarzem. 2010;81(2):137-44.
22. Chronister D, Kowalski R, Mah F, et al. Niezależne porównanie in vitro powidonu jodu i Sterylidu. J Ocul Pharmaco Thera. 2010;26(3):277-80.
23. Pepose J, Ahuja a, Liu W, et al. Randomizowane, kontrolowane badanie fazy 2 z zastosowaniem powidonu JOD/deksametazon zawiesiny okulistycznej do leczenia adenowirusowego zapalenia spojówek. Am J Opthalmol. 2018;194(10):7-15.
24. Chen F, Chang T, Cavoto K. Patient demographic and microbiology trends in bacterial conjunctivitis in children. J AAPOS. 2018;22(1):66-7.
25. Willcox M, Holden B. Zakażenia rogówki związane z soczewkami kontaktowymi. Biosci Rep. 2001;21(4):445-61.
26. Rietveld R, ter Riet G, Bindels P, et al. Przewidywanie przyczyny bakteryjnej w zakaźnym zapaleniu spojówek. BMJ. 2004;329(7459):206-10.
27. Mannus M. bakteryjne zapalenie spojówek. W: Tasman w, Jaeger EA (eds.) Duane ’ s Clinical Ophthalmology. vol. 4. Philadelphia: JB Lippencott; 1990: 5.3-5.7.
28. Leonardi a, Motterle L, Bortolotti M, alergia i oko. Clin Exp Immunol. 2008;153 (Suppl 1): 17-21.
29. Wong a, Barg S, Leung A. sezonowe i wieloletnie zapalenie spojówek. Ostatnie Pat Inflamm Alergia Lek Discov. 2009;3(2):118-27.
30. Bonini S. atopowe zapalenie spojówek. Allergy 2004;59 (Suppl 78): 71-3.
31. Leonardi a, Bogacka e, Fauquert J, et al. Alergia oczna: rozpoznawanie i diagnozowanie zaburzeń nadwrażliwości powierzchni oka. Alergia. 2012;87(11):1327-37.
32. Leonardi S, del Gludice Miraglia m, la Rosa m, et al. Choroby atopowe, układ odpornościowy i środowisko. Alergia Astma Proc 2007;28(1-2):410-7.
33. Friedlander M. alergia oczna. Curr Opin Allergy Clin Immunol. 2011;11(5):477-82.
34. Ben-Eli H, Solomon A. Miejscowe leki przeciwhistaminowe, stabilizatory komórek tucznych i środek o podwójnym działaniu w alergii ocznej: aktualne trendy. Curr Opin Allergy Clin Immunol. 2018;18(5):411-6.
35. Pflugfelder S, Maskin s, Anderson B, et al. Randomizowane, podwójnie zamaskowane, kontrolowane placebo, wieloośrodkowe porównanie etabonianu loteprednolu w zawiesinie oftalmicznej 0,5% i placebo w leczeniu sicca zapalenia rogówki i spojówki u pacjentów z opóźnionym klirensem łez. Am J Ophthalmol. 2004;138(3):444-57.
36. Constock T, Decory H. postępy w leczeniu kortykosteroidami w zapaleniu oka: etabonian loteprednolu. Int J Inflamm. 2012;2012:789623.
37. Starchenka S, Heath MD, Lineberry A, et al. Analiza transkryptomowa i profil bezpieczeństwa wczesnej fazy odpowiedzi klinicznej na adiuwantową immunoterapię alergoidami traw. World Allergy Organ J. 2019;12(11):100087.
38. Maziak w, Behrens T, Brasky T, et al. Czy astma i alergie u dzieci i młodzieży wzrasta. Wyniki badań Izaaka fazy I i fazy II w Munster w Niemczech. Alergia. 2003;58:572-79.
39. Welch D, Osler G, Nally L, et al. Osuszanie oczu związane z podawaniem doustnych leków przeciwhistaminowych (loratadyna) w prawidłowej populacji-ocena nadmiernego działania dawki. Adv Exp Med Biol. 2002;506:1051-5.
40. Kumar S. Vernal conjunctivitis: a major review. Acta Ophthalmol. 2009;87:133-47.
41. Vichyanond P, Pacharn P, Pleyer U, et al. Wiosenne zapalenie rogówki i spojówki: ciężka alergiczna choroba oczu ze zmianami przebudowy. Pediatr Allergy Immunol 2014;25: 314-22.
42. Barney NP. Wiosenne i atopowe zapalenie rogówki i spojówki. W:rogówka: podstawy, diagnoza i postępowanie, wyd.3 Krachner ja, Mannus MJ, Holland EJ, eds. St. Louis: Mosby Elsevier; 2011: 573.
43. Guglielmetti S, Dart J, Calder V. atopowe zapalenie rogówki i spojówki oraz atopowe zapalenie skóry. Curr Opin Allergy Clin Immunol. 2010;10(5):478-85.
44. Forister J, Forister E, Yeung K, et al. Częstość występowania powikłań związanych z soczewkami kontaktowymi: badanie UCLA dotyczące soczewek kontaktowych. Soczewki Kontaktowe Oka. 2009;35(4):176-80.
45. Goldstein D, Tessler H. W: Yanoff M, Duker JS, eds. Ophthalmology, 3rd ed. Philadelphia:Elsevier 2009: 255-61.
46. Schonberg S, Slokkermans tj. Zapalenie nadkłykcia. StatPearls. Treasure Island (FL): StatPearls Publishing; 2019.
47. Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Charakterystyka kliniczna dużej kohorty pacjentów z zapaleniem twardziny i zapaleniem nadsklerzy. Ophthalmol. 2012;119(1):43-50.
48. Salama a, Elsheikh a, Alweis R. Czy to niepokojące czerwone oko? Zapalenie nadkłykcia w podstawowej opiece zdrowotnej. J Community Hosp Intern Med Perspect. 2018;8(1):46-8.
49. Smith a, Waycaster C. Estimate of the direct and indirect cost of bacterial conjunctivitis in the United States. BMC Ophthalmol. 2009;9:13.