podstawy polymyalgia rheumatica
Polymyalgia rheumatica (PMR) jest zaburzeniem, które powoduje sztywność i ból, który rozpoczyna się w obszarach szyi, ramion i bioder. Nie wiadomo, czy jest to choroba mięśni stawów czy tętnic. Uważa się jednak, że stan zapalny w tych obszarach prowadzi do bólu i sztywności.
częstość występowania
polimialgia reumatyczna zazwyczaj dotyka osoby w wieku 60 i 70 lat. rzadko występuje przed ukończeniem 50 roku życia. Dotyka ludzi pochodzenia północnoeuropejskiego, szczególnie tych ze Skandynawii. Jest rzadki wśród ludzi Pochodzenia afrykańskiego.
PMR nie ma silnych skłonności dziedzicznych.
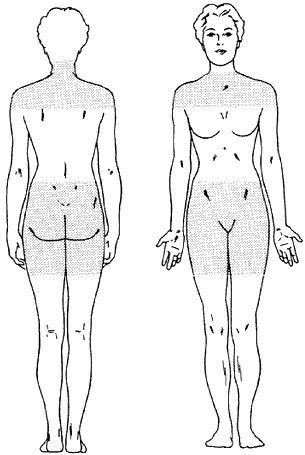
zwykle dotknięte PMR
objawy
Polymyalgia rheumatica (PMR) zazwyczaj zaczyna się bardzo nagle. Osoby z PMR mogą być doskonale dobrze jednego dnia, a następnie poczuć pełne skutki tej choroby następnego dnia. PMR powoduje sztywność i ból mięśni wokół szyi barków i bioder (patrz ryc. 1). Większość osób z PMR mają objawy w co najmniej dwóch z tych trzech obszarów. Region barku obejmuje mięśnie górnej części ramienia. Region biodra obejmuje mięśnie dolnej części pleców i ud.
sztywność jest główną cechą PMR. Najgorsze jest pierwsze rano, a kiedy jest ciężko, ludzie narzekają, że muszą się wytoczyć z łóżka. Ból zazwyczaj budzi ludzi w nocy i przewracanie się w łóżku może być trudne. Sztywność może być gorsza w okresach bezczynności, takich jak po długiej jeździe samochodem.
PMR może powodować inne objawy. Należą do nich zmęczenie, utrata masy ciała i niewielka gorączka. Stawy w innych obszarach ciała mogą również boleć. Czasami pęcznieją stawy w rękach. Drętwienie i mrowienie palców (zespół cieśni nadgarstka) może również wystąpić z PMR.
większość osób z tą chorobą była w dobrym zdrowiu przed pierwszymi objawami. Ludzie często nie rozumieją, dlaczego czują się tak okropnie, gdy zaczyna się choroba. Objawy te zwykle sprawiają, że czują się zupełnie inaczej niż wcześniej i mogą być dość przytłaczające ze względu na ich wpływ na codzienne życie.
PMR zwykle nie jest związany z żadną inną chorobą. Jednak osoba z PMR może również rozwijać inne formy zapalenia stawów. U niektórych osób z PMR występuje również stan zwany olbrzymiokomórkowym zapaleniem tętnic, który opisano później.
diagnoza
nie ma jednego testu, który mógłby być użyty do postawienia diagnozy PMR u wszystkich ludzi.
PMR jest zespołem, który jest zbiorem objawów. Może to utrudnić diagnozę PMR. Aby postawić diagnozę lekarz rozważy objawy wraz z wynikami badania fizykalnego i badań laboratoryjnych. Inne choroby reumatyczne infekcje i nowotwory mogą powodować objawy podobne do PMR. Może to trochę potrwać, aby ostatecznie postawić diagnozę PMR.
aby dowiedzieć się, czy masz PMR, lekarz będzie:
- zapytaj o objawy i ostatnie zmiany w stanie zdrowia
- wykonaj badanie fizykalne
- wykonaj określone badania krwi
te badania krwi będą wykorzystywane do sprawdzania chorób, które powodują objawy podobne do PMR, takich jak reumatoidalne zapalenie stawów. Badanie krwi o nazwie sedymentacja erytrocytów (ESR) będzie prawdopodobnie włączone. ESR może mierzyć ilość obecnego stanu zapalnego. Ten test mierzy, jak szybko czerwone krwinki przylegają do siebie, spadają i osiadają w kierunku dna szklanej rurki, jak osad w ciągu godziny. Gdy stan zapalny jest obecny czerwone krwinki opadają szybciej i ESR jest wyższa niż normalnie. Jak zapalenie reaguje na leki ESR zwykle idzie w dół. U prawie wszystkich osób z PMR ESR jest wyższy niż normalnie. Jednak ESR jest wyższa niż normalnie w innych chorobach oprócz PMR. W rezultacie rozpoznanie PMR nie może być postawione przez badanie krwi, ponieważ badanie krwi nie może odróżnić PMR od innych stanów, takich jak zakażenie lub inne formy zapalenia stawów.
leczenie
leczenie obejmuje leki, które pomagają zmniejszyć stan zapalny, a także odpowiednie ćwiczenia i odpoczynek dla niektórych osób w celu utrzymania siły i funkcji mięśni elastyczności stawów.
celem leczenia PMR jest pomoc w łagodzeniu bólu, sztywności i obolałości.
leki
leki kortykosteroidowe, silne leki, które pomagają zmniejszyć stan zapalny, są zwykle leki stosowane w leczeniu PMR. Pomagają również złagodzić sztywność i ból. Działają szybko w PMR. Większość ludzi czuje się lepiej w ciągu kilku dni, a czasami nawet następnego dnia. Istnieje wiele form kortykosteroidów. Na przykład prednizon jest lekiem często stosowanym w PMR.
Jeśli lekarz zaleci stosowanie kortykosteroidów, należy postępować zgodnie z instrukcjami. Lekarz może zalecić przyjęcie całej dawki rano lub podzielić ją przez cały dzień. Prawdopodobnie wkrótce po rozpoczęciu stosowania leku pacjent poczuje się lepiej. Ważne jest, aby kontynuować przyjmowanie leku, nawet jeśli pacjent czuje się lepiej. PMR może powrócić w przypadku zbyt szybkiego odstawienia leku. Zwykle dawka prednizonu wynosi od 10 do 20 mg na dobę.
może być konieczne przyjmowanie kortykosteroidów tak krótko, jak sześć miesięcy lub tak długo, jak jeden lub dwa lata. Niektóre osoby mogą wymagać leczenia nawet dłużej. W miarę poprawy w trakcie stosowania tego leku jest prawdopodobne, że dawka będzie powoli zmniejszana. Postępuj zgodnie z zaleceniami lekarza, jak często przyjmować leki. Nie próbuj zmniejszać dawki samodzielnie lub nagle przerywać przyjmowania leków, ponieważ objawy mogą się nasilić.
potencjalne skutki uboczne kortykosteroidów
przez długi czas kortykosteroidy mogą powodować takie działania niepożądane jak:
- przyrost masy ciała
- przerzedzenie kości (osteoporoza)
- depresja i wahania nastroju
- zwiększone ryzyko infekcji
- zaćma
- jaskra
- pogorszenie cukrzycy lub Nowa cukrzyca u osoby, która nigdy jej nie miała
- przerzedzenie skóry i łatwe siniaki
- zaokrąglenie twarzy
- trudności w zasypianiu
- wysokie ciśnienie krwi (nadciśnienie tętnicze)
- martwica jałowa choroba podobna do zapalenia stawów, która najczęściej dotyka bioder lub ramion i może być leczona całkowitą wymianą stawu biodrowego lub całkowitą wymianą ramienia
te leki wpływają na każdego inaczej. Możesz mieć niektóre z tych działań niepożądanych lub w ogóle ich nie mieć. Jeśli wystąpią, większość z tych działań niepożądanych zniknie, gdy lek zostanie zatrzymany lub zmniejszony. Lekarz może dać ci kilka pomocnych wskazówek na temat diety i ćwiczeń fizycznych, aby pomóc w niektórych skutkach ubocznych. Jeśli jesteś umieszczony na tym leku, to dlatego, że lekarz uważa, że objawy są na tyle poważne, aby potrzebować tego leku. Należy poinformować lekarza o wszelkich działaniach niepożądanych, które mogą wystąpić.
musisz regularnie odwiedzać lekarza po rozpoczęciu przyjmowania leków. Należy poinformować lekarza, w jaki sposób lek wpływa na objawy. Zgłaszać wszelkie działania niepożądane, które mogą wystąpić, takie jak zwiększenie masy ciała lub depresja. Lekarz może stosować różne testy, takie jak ESR, aby dostosować lek. Nawet jeśli czujesz się dobrze, ważne jest, aby regularnie odwiedzać lekarza, aby można było sprawdzić, czy nie ma żadnych objawów nawrotu choroby. Po odpowiedzi na kortykosteroidy celem jest powolne zmniejszanie dawki do najniższego poziomu niezbędnego do kontrolowania objawów i zapobiegania nawrotom.
specjalne instrukcje dotyczące kortykosteroidów
kortykosteroidy różnią się od wielu leków, które można było przyjmować w przeszłości. Organizm naturalnie wytwarza niewielkie ilości hormonów, które są postaciami kortykosteroidów. Gdy pacjent przyjmuje kortykosteroidy dłużej niż kilka dni, organizm może przestać wytwarzać niektóre z tych hormonów. To nie jest trwałe. Twoje ciało stopniowo zacznie ponownie wytwarzać hormony, gdy dawka leku zostanie obniżona.
twoje ciało zależy od kortykosteroidów dla wielu codziennych funkcji. Hormony te są ważne w czasach stresu. Twoje ciało nie obchodzi, czy otrzymuje kortykosteroidy z naturalnych hormonów lub z leków. Jeśli jednak nagle przestaniesz przyjmować ten lek, twoje ciało może nie wytwarzać wystarczającej ilości hormonów od razu. To może poważnie zachorować. Również zapotrzebowanie organizmu na ten lek jest największe rano. Jest to jeden z powodów, dla których większość ludzi powinna przyjmować niektóre lub wszystkie leki rano.
niektóre ważne zasady dotyczące kortykosteroidów są następujące:
- nie przerywaj tego leku bez omówienia go z lekarzem.
- nie próbuj zmniejszać tego leku na własną rękę. Pacjent i lekarz będą musieli współpracować w celu stopniowego odstawiania leku.
- należy poinformować innych lekarzy i pracowników służby zdrowia o przyjmowaniu tego leku. W niektórych przypadkach mogą chcieć opóźnić niektóre rodzaje zabiegów, jeśli pacjent przyjmuje kortykosteroidy. Twoje leki mogą wymagać zwiększenia przez krótki czas, jeśli twoje ciało jest w dużym stresie-na przykład, jeśli jesteś w trakcie rekonwalescencji po operacji lub poważnej chorobie. Nawet po odstawieniu kortykosteroidów przez okres jednego roku, należy poinformować lekarza o ich przyjmowaniu.
- noś identyfikator medyczny, aby poinformować ludzi, że przyjmujesz te leki w przypadku wystąpienia zagrożenia medycznego. Jeśli uczestniczysz w wypadku lub poważnie zachorujesz, bardzo ważne jest, aby ta informacja była znana. Również powiedzieć rodzinie, że bierzesz kortykosteroidy, więc mogą powiedzieć innym w nagłych przypadkach.
- jeśli zachorujesz i nie możesz przyjąć tego leku z powodu wymiotów, poinformuj o tym lekarza. W przypadku wystąpienia choroby może być konieczne zwiększenie zwykłej dawki przez kilka dni.
wiele działań niepożądanych kortykosteroidów jest bezpośrednio związanych z podaną dawką. Celem terapeutycznym jest zawsze znalezienie najniższej skutecznej dawki, która pozwoli uniknąć jak największej liczby skutków ubocznych. Pacjent prawdopodobnie nie będzie potrzebował dużych dawek kortykosteroidów, chyba że PMR towarzyszy olbrzymiokomórkowemu zapaleniu tętnic. Poważne działania niepożądane są znacznie mniej powszechne w przypadku małych dawek kortykosteroidów zwykle stosowanych w PMR, ale nadal jest mądry, aby przestrzegać tych zasad bezpieczeństwa.
co to jest gigantyczne komórkowe zapalenie tętnic?
Gigantyczne komórkowe zapalenie tętnic lub GCA jest stanem, w którym niektóre tętnice (naczynia krwionośne) w organizmie stają się stan zapalny.
objawy GCA
do objawów olbrzymiokomórkowego zapalenia tętnic należą:
- ból mięśni szczęki podczas jedzenia lub mówienia
- silne bóle głowy
- utrata wzroku niewyraźne widzenie lub podwójne widzenie-utrata wzroku często jest opisywana jako zasłona częściowo naciągnięta na oko
- tkliwość skóry głowy lub skroni
- trudności ze słuchem
- uporczywy ból gardła lub trudności w połykaniu
utrata wzroku może być tymczasowa lub trwała i jest powodem, dla którego wyższe dawki potrzebny jest prednizon. W przypadku wystąpienia PMR i wystąpienia problemów ze wzrokiem należy natychmiast skontaktować się z lekarzem. Należy również poinformować lekarza, jeśli wystąpi którykolwiek z pozostałych objawów. Ważne jest wczesne diagnozowanie i leczenie olbrzymiokomórkowego zapalenia tętnic, aby zapobiec ślepocie.
częstość występowania GCA i czynniki ryzyka
GCA może rozwinąć się u niektórych osób z PMR. Te dwie choroby często występują razem. Około 10-15 procent osób z PMR ma również GCA.
jednak GCA może wystąpić samodzielnie bez PMR. Prawie 40 procent osób z GCA ma również PMR.
przyczyny GCA
podobnie jak w przypadku PMR przyczyna GCA nie jest znana. Gigantyczne komórkowe zapalenie tętnic zwykle dotyka obszarów w pobliżu skroni na górnej przedniej stronie głowy. Dotyczy to również innych tętnic w głowie, szyi, ramionach i od czasu do czasu wpływa na inne tętnice w ciele. Zapalenie powoduje, że tętnica staje się wąska lub zablokowana. Zapalenie może powodować problemy, ponieważ zbyt mało krwi dostaje się przez naczynia krwionośne.
rozpoznanie GCA
lekarz może wymagać usunięcia małego kawałka tętnicy nad i przed uchem, aby określić, czy u pacjenta występuje gigantyczne komórkowe zapalenie tętnic. Często tętnica zostanie pobrana ze świątyni przez małe nacięcie. Nie musisz być uśpiony, aby to zrobić, ale otrzymasz lek znieczulający obszar. Kawałek tętnicy następnie zostaną zbadane pod mikroskopem. W przypadku olbrzymiokomórkowego zapalenia tętnic tętnica ulegnie zapaleniu. Odczyt szybkości sed może również pomóc w ustaleniu diagnozy, ponieważ podobnie jak w przypadku PMR szybkość sed jest prawie zawsze wyższa niż normalnie.
leczenie GCA
leki kortykosteroidowe są stosowane w leczeniu olbrzymiokomórkowego zapalenia tętnic. W leczeniu olbrzymiokomórkowego zapalenia tętnic wymagane są większe dawki niż w leczeniu PMR. Zazwyczaj stosowana dawka prednizonu w przypadku olbrzymiokomórkowego zapalenia tętnic wynosi 30-60 mg na dobę. Inne leki są dostępne, jeśli skutki uboczne kortykosteroidów stają się problemem. Można oczekiwać, aby pozostać na tym leczeniu przez wiele miesięcy do kilku lat, ale dawka zostanie zmniejszona w czasie, gdy objawy są kontrolowane.
kredyty
niektóre z tych materiałów mogą być również dostępne w broszurze Fundacji zapalenia stawów.