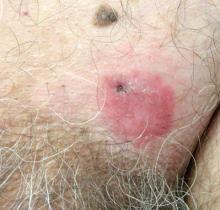
70-vuotiaalla miehellä oli vasemmassa suprapubiaalialueella 6 kuukautta kestänyt nonpruriittinen punoittava hilseilevä plakki, joka ei ollut reagoinut terbinafiinivoiteeseen 1% sen jälkeen, kun tinea cruris-epäiltyä oli hoidettu 1 kuukausi. Hänen sairaushistoria oli merkittävä verenpainetauti, hyperlipidemia, krooninen obstruktiivinen keuhkosairaus, hyvänlaatuinen eturauhasen liikakasvu, vatsa-aortan aneurysma, alkoholiriippuvuus, tupakan käyttö häiriö, ja tahaton laihtuminen 15 lb viime vuoden aikana.
diagnoosi: Ekstramammaarinen Pagetin tauti
plakista otettu biopsia paljasti suurten solujen intraepidermaalisen proliferaation, johon liittyi runsaasti kirkasta sytoplasmaa ja suuria vesikulaarisia tumia, jotka jakautuivat koko orvaskeden alueelle (Kuva 1). Neoplastiset solut värjäytyvät positiivisiksi sekä jaksollisen happo–Schiff-tahran (kuva 2) että CK7: n (kuva 3) osalta. Kemia-ja maksafunktiopaneeli, virtsan analyysi, karsinoembryoniantigeenitasot ja eturauhasspesifiset antigeenitasot olivat viitealueen sisällä. Täydellinen verenkuva paljasti lievän megaloblastisen anemian. Tämän jälkeen rintakehän, vatsan ja lantion tietokonetomografia paljasti vatsa-aortan aneurysman ja eturauhasen laajentumisen ilman merkkejä mahdollisista maligniteeteista. Kolonoskopia paljasti useita hyperplastisia polyyppejä ja putkimainen adenooma. Kystoskopia oli normaali, lukuun ottamatta merkkejä eturauhasen laajentumisesta. Virtsan sytologia ei ollut merkittävä. Potilas ohjattiin leikkaamaan vaurio Mohsin mikrograafisella leikkauksella. Seurantaa suositeltiin 3 kuukauden välein ensimmäisten 2 vuoden ajan leikkauksen jälkeen ja 6 kuukauden välein sen jälkeen uusimisen tai sekundaaristen kasvainten havaitsemiseksi.
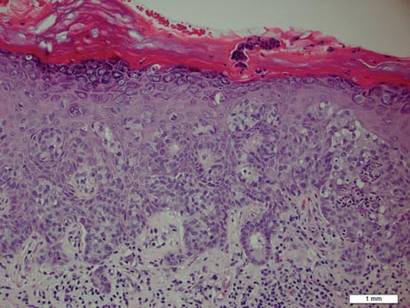
Kuva 1. Suurten solujen intraepidermaalinen proliferaatio, jossa on runsaasti kirkasta sytoplasmaa ja suuria vesikulaarisia tumia, jotka ovat jakautuneet orvaskeden läpi yksittäisinä soluina ja vaihtelevan kokoisina solujen aggregaatteina (H&E, alkuperäinen suurennos ×200). (Viitepalkki ilmaisee 1 mm.)
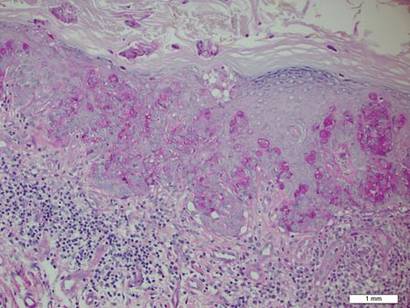
kuva 2. Rakeinen sytoplasma oli positiivinen jaksollisessa happo-Schiff-värjäyksessä (alkuperäinen suurennos ×200). (Viitepalkki ilmaisee 1 mm.)
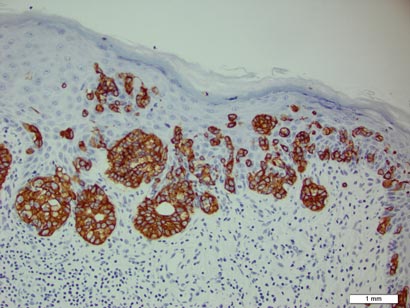
kuva 3. Neoplastiset Paget-solut olivat CK7: n värjäyksessä tyypillisesti positiivisia (alkuperäinen suurennos ×200). (Viitepalkki osoittaa 1 mm.)
Sir James Paget kuvasi ensimmäisen kerran nännipihan nisäkässairauden vuonna 1874 raportissaan 15 naisesta, joilla oli nännipihan ja areolan ihopurkauksia ja sitä seurannut piilevän rinnan karsinooma.1 Paget kuvasi myös potilaan, jolla oli samanlainen terskan puhkeaminen ja Crocker2 kuvasi kivespussin ja peniksen ekstramammary Pagetin taudin (EMPD) vuonna 1889. Tärkein ero rintarauhasen Pagetin taudin ja EMPD: n välillä on anatominen sijainti.
Ekstramammary Paget-tauti on harvinainen sairaus, joka vaikuttaa tyypillisesti 50-80-vuotiaisiin potilaisiin ja on yleisempi naisilla ja valkoihoisilla roduilla.3 Extramammary Paget tauti kohdistuu usein ihon sivustoja, jotka ovat runsaasti apocrine rauhaset. Yleisimmin vaikuttaa sivusto on vulva seuraa perineal, perianal, scrotal, ja peniksen iho. Harvemmin, axillae, pakarat, reidet, silmäluomet, ja ulkoiset korvakäytävät voivat vaikuttaa.4
EMPD-potilailla esiintyy tyypillisesti hyvin rajattuja, resolvoimattomia, punoittavia ja eksemaattisia plakkeja, joihin voi liittyä karstoittumista, hilseilyä, papillomatoottisia esiintymiä, lichenifikaatiota, haavaumia tai verenvuotoa. Yleisin oire on kutina, jota seuraa kirvely, ärsytys, kipu ja arkuus.5 kymmenen prosenttia potilaista on oireettomia. Oireiden alkamisen ja diagnoosin välinen aika on keskimäärin 2 vuotta.5
histopatologia paljastaa orvaskeden sisällä diffuusioituvia, epäsäännöllisiä neoplastisia pagettisoluja, jotka ovat suuria ja vakuolisoituneita runsaalla vaaleansinertävällä sytoplasmalla ja suurilla vesikulaarisilla ytimillä, jotka voivat olla keskitetysti tai sivusuunnassa puristuneita. Solut voivat jakautua yksittäin tai ryhminä säikeinä, pesiinä tai rauhasten kuvioina alapesäkkeessä, rete-harjanteissa ja adnexal-rakenteissa. Myös hyperkeratoosia, akantoosia ja aurinkokeratoosia voi esiintyä. Paget-solut värjäävät apokriini-ja ekcriinijohdannaisten immunohistokemiallisia markkereita, mukaan lukien pienimolekyylipainoiset sytokeratiinit, gross-kystisen sairauden nesteproteiini 15, periodinen acid–Schiff-tahra ja karsinoembryoninen antigeeni.5 Perrotto ja al6 tutkivat 98 näytettä 61 potilaalta ja havaitsivat, että CK7 oli positiivinen kaikissa EMPD-näytteissä, kun taas CK20 ja gross cystic disease fluid protein 15 olivat positiivisia sekä primaarisen että sekundaarisen EMPD: n suurissa osajoukoissa. Anorektaalisen adenokarsinooman sekundaariset EMPD-tapaukset olivat suurelta osin erbb2 (aiemmin HER2/neu) – negatiivisia ja CDX2-positiivisia.
EMPD-diagnoosin jälkeen on tehtävä perusteellinen tutkimus taustalla olevien karsinoomien varalta. 197 empd-tapausta koskeneessa katsauksessa 24%: lla EMPD-potilaista oli taustalla in situ-tai invasiivinen adnexal apocrine-karsinooma, johon liittyi suurempi kuolleisuus kuin potilailla, joilla ei ollut tätä peruslääkettä. Lisäksi 12%: lla EMPD-potilaista oli jokin taustalla oleva sisäinen maligniteetti.7 näitä maligniteetteja voivat olla virtsaputken, virtsarakon, emättimen, kohdunkaulan, endometriumin, eturauhasen, paksusuolen ja peräsuolen karsinoomat. Perianaalisessa EMPD: ssä on korkeampi esiintyvyys siihen liittyviä maligniteetteja kuin vulvar EMPD: ssä.5 empd: n sijainti liittyy taustalla olevan maligniteetin sijaintiin; esimerkiksi perianaalinen EMPD liittyy paksusuolen adenokarsinoomiin ja peniksen, kivespussin ja nivusten EMPD liittyy urogenitaalisiin maligniteetteihin. Empd-potilailla tehtäviin syöpätutkimuksiin voi sisältyä lantion ultraäänitutkimus ja/tai magneettikuvaus, hysteroskopia, kolonoskopia, sigmoidoskopia, kystoskopia, laskimoon annettavat pyelogrammi, mammogrammi ja/tai rintakehän röntgenkuvaus.