a Conjunctivitis egy általános kifejezés, amely bármely olyan betegségre és rendellenességre utalhat, amely elsősorban a kötőhártyát érinti. Az érintett betegek vörösségre vagy “rózsaszín szemre” panaszkodnak, amely a kitágult kötőhártya erek miatt következik be.1 panaszkodhatnak fájdalomra, viszketésre vagy kisülésre is. Míg a legtöbb eset önkorlátozó és ritkán látásvesztést eredményez, egyesek előrehaladhatnak és súlyos szemészeti szövődményeket eredményezhetnek, és a látásvesztés nem kizárt. Ezért elengedhetetlen a vörös szem látást fenyegető okainak kizárása.
ezenkívül a kötőhártya-gyulladás különböző gyökerekből származhat, és megkülönböztetésük segíthet a kezelési lehetőségek azonosításában. A kötőhártya-gyulladás bármilyen korú, demográfiai vagy társadalmi-gazdasági státusú embert érinthet.2 széles körben kategorizálhatjuk akutnak vagy krónikusnak, vagy fertőzőnek vagy nem fertőzőnek, de ezeken belül számos alosztályozás létezik.2
Ez a cikk részletes magyarázatot ad az összes olyan kötőhártya-gyulladás típusról, amellyel valószínűleg találkozik—és néhány, ami meglehetősen ritka. Áttekintjük a differenciáldiagnózis protokollját és az egyes lehetséges kötőhártya-gyulladás esetek kezelését.2
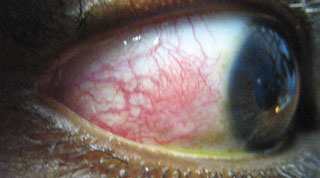
Ez a beteg episcleritis-t mutat be, amely a diszkomfort vagy irritáció (nem pedig valódi szemfájdalom), bőrpír és ödéma panaszaival jár az érintett területen a sclera felett. Kattintson a képre a nagyításhoz.
etiológia és epidemiológia
a kötőhártya-gyulladás a szem vörösségének és kisülésének leggyakoribb oka.2 A három leggyakoribb típus a vírusos, allergiás és bakteriális.2 az allergének, toxinok és helyi irritáló anyagok felelősek a nem fertőző kötőhártya-gyulladásért.2
az összes ok akut kötőhártya-gyulladása becslések szerint évente hatmillió amerikainál fordul elő.3 a legmagasabb arány a hét évnél fiatalabb gyermekek körében fordul elő, a legmagasabb előfordulási gyakoriság a születés és a négy év között fordul elő.2 egy másik csúcs a nőknél 22 éves korban fordul elő, a férfiaknál pedig 28,4 éves korban az Általános kötőhártya-gyulladás aránya valamivel magasabb a nőknél, mint a férfiaknál.4 a szezonális előfordulási csúcs a gyermekeknél márciusban, más korcsoportokban pedig májusban fordul elő, és ez a szezonális előfordulás minden földrajzi régióban következetes, függetlenül az éghajlat vagy az időjárási viszonyok változásától.4 az allergiás kötőhártya-gyulladás a leggyakoribb ok, amely a lakosság 15-40% – át érinti, és leggyakrabban tavasszal és nyáron fordul elő. Az akut bakteriális kötőhártya-gyulladás a második leggyakoribb, aránya decembertől áprilisig a legmagasabb.1,4-7
vírusos
a vírusok az akut kötőhártya-gyulladás összes esetének 80% – át okozzák, sok esetben tévesen diagnosztizálták bakteriális kötőhártya-gyulladásként.8,9 a vírusos conjunctivitis (VC) 65-90% – át adenovírusok okozzák, és ezek termelik a VC-vel kapcsolatos három leggyakoribb prezentációt; follicularis conjunctivitis, pharyngoconjunctivalis láz és járványos keratoconjunctivitis.9,10
a follikuláris kötőhártya-gyulladás a vírusos kötőhártya-fertőzés legenyhébb formája. Akut kezdete van, kezdetben egyoldalú, a második szem egy héten belül részt vesz. Vizes kisüléssel, kötőhártya-vörösséggel, follikuláris reakcióval és preauricularis lymphadenopathiával jár az érintett oldalon. A legtöbb eset spontán megoldódik.10
a Pharyngoconjunctivalis lázra jellemző a hirtelen fellépő magas láz, valamint a torokfájás, a periauricularis nyirokcsomó-megnagyobbodás és a kétoldalú kötőhártya-gyulladás.
epidémiás keratoconjunctivitis, a kettő közül a súlyosabb, ipsilaterális lymphadenopathiával, kötőhártya-vörösséggel, duzzanattal és vizes kisüléssel jár.11 lymphadenopathia a VC esetek legfeljebb 50% – ában fordul elő, és gyakoribb a VC-ben, mint a bakteriális kötőhártya-gyulladás.9
laboratóriumok és tenyészetek ritkán szükségesek a bakteriális kötőhártya-gyulladás megerősítéséhez, és általában súlyos vagy ellenszenves esetekre van fenntartva.12 az adenovírusok gyors antigénvizsgálata rendelkezésre áll, és felhasználható a kötőhártya-gyulladás feltételezett vírusos okainak megerősítésére a felesleges antibiotikum-használat megelőzése érdekében. A Quidel QuickVue (Quidel) adenovírus conjunctivitis teszt egy gyors, immunkromatográfiás teszt az adenovírus antigének vizuális, kvalitatív in vitro kimutatására közvetlenül a szemfolyadékból. A gyors antigéntesztet polimeráz láncreakcióval és víruskultúrával, valamint megerősítő immunfluoreszcens festéssel összehasonlító vizsgálat megállapította, hogy a gyors antigénteszt 89% – os érzékenységgel és 94% – os specifitással rendelkezik.13
az adenovírusos kötőhártya-gyulladás nagyon fertőző, az átvitel kockázata körülbelül 50%.14,15 a fertőzést gyakran járványos keratoconjunctivitisnek nevezik, mivel az adenovírus képes gyorsan megfertőzni a családtagokat, osztálytársakat vagy munkatársakat. A vírus az ujjakkal, az úszómedence vizével és a személyes tárgyakkal való közvetlen érintkezés útján terjed, és akár 14 napig is terjedhet.16-18 ilyen magas átviteli sebesség mellett a kézmosás elengedhetetlen. Egy tanulmány szerint a fertőzött egyének 46% – ának pozitív tenyészete volt a kezük tamponjaiból.18 lehetséges adenovírusos fertőzésben szenvedő beteget el kell különíteni az irodában lévő többi betegtől, és az esetleges expozíciót követően minden műszert és felületet fertőtleníteni kell.19
bár a VC hatékony kezelése még nem létezik, a tünetek enyhítésére szolgáló támogató intézkedések közé tartozik a mesterséges könnyek, a helyi antihisztaminok és a hideg kompressziók.12 a rendelkezésre álló vírusellenes gyógyszerek nem hasznosak, és a helyi antibiotikumok nem javallottak.20,21 povidon-jód-széles spektrumú antimikrobiális, magas mikrobiális megölési sebességgel – 5%-os szemészeti készítményben használható címkén kívül az adenovirális kötőhártya-gyulladás kezelésére.22 valójában a 0,6% – os povidon-jód és a 0,1% – os dexametazon helyi szemészeti szuszpenziója klinikai vizsgálat alatt áll.23 Ez a gyógyszer képes kezelni mind az adenovirális fertőzés vírusos, mind gyulladásos összetevőit, valamint immunrendszeri következményeket, például subepithelialis infiltrátumokat.23

a gyors antigénvizsgálat ilyen eszközökkel megakadályozhatja a felesleges antibiotikum-használatot. A vizsgálatok azt mutatják, hogy magas az érzékenységük és a specifikusságuk. Kattintson a képre a nagyításhoz.
bakteriális
míg a vírusos kötőhártya-gyulladás gyakoribb, a bakteriális kötőhártya-gyulladás (BC) inkább klinikai kihívást jelenthet. Ez a második leggyakrabban előforduló fertőző ok a kötőhártya-gyulladás megjelenésében.5,17 BC sokkal gyakoribb a gyermekek, mint a felnőttek, és a kórokozók felelős BC függően változik a korcsoportban. A leggyakoribb oka a BC gyermekeknél Haemophilus influenzae, majd Streptococcus pneumoniae és Moraxella catarrhalis.24 a felnőttek bakteriális fertőzése gyakrabban Staphylococcus eredetű, a Staphylococcus aureus gyakrabban fordul elő felnőtteknél, a meticillin-rezisztens Staphylococcus aureus (MRSA) másodlagos kötőhártya-gyulladásának növekedésével.7 a gram-negatív fertőzések gyakoribbak a kontaktlencse viselőinél, a Pseudomonas aeruginosa a leggyakoribb ok ebben a csoportban.25 Pseudomonas is a legvalószínűbb oka a BC a kritikusan beteg és kórházi beteg.7 Az újszülöttek akut BC-je jellemzően a Neisseria gonorrhoeae és a Chlamydia trachomatis eredménye.1
a BC három klinikai prezentációra osztható: akut, hiperakut és krónikus.10 a leggyakoribb kórokozók a fent említett Staphylococcus aureus, Streptococcus pneumoniae és Haemophilus influenzae.10
az akut BC jelei és tünetei közé tartozik a vörös szem, a gennyes vagy mucopurulens kisülés és a kötőhártya ödéma gyors egyoldalú megjelenése. A második szem általában egy vagy két nappal később vesz részt.10 a kétoldalú szemhéjak és a szemhéjak összetapadása, a viszketés hiánya és a korábbi kötőhártya-gyulladás hiánya az akut BC erős pozitív előrejelzői.26 Az akut BC kezelés helyi antibiotikum cseppekből vagy kenőcsökből áll. Míg a BC fertőzések általában a megjelenéstől számított egy-két héten belül önkorlátozóak, az antibiotikum terápia felgyorsítja a felbontást és csökkenti a betegség súlyosságát.17 széles spektrumú antibiotikum öt-hét napig alkalmazható. Nincs klinikai bizonyíték arra, hogy az egyik antibiotikum jobb, mint a másik.12
a Hiperakut BC-t leggyakrabban a Neisseria gonorrhoeae okozza.27 a betegség súlyos bőséges gennyes váladékkal, csökkent látással, gyakran szemhéjduzzanattal, tapintásos szemfájdalommal és preauricularis adenopathiával jár. A fertőzés nagy kockázatot hordoz a szaruhártya érintettsége és az azt követő szaruhártya perforáció esetén.1 A kötőhártya-kultúrák erősen ajánlottak ebben a bemutatóban. A gonokokkusz kötőhártya-gyulladás kezelési rendje egy gramm intramuszkuláris ceftriaxont tartalmaz. Ha szaruhártya-fekély van jelen,ajánlott egy gramm IV ceftriaxonnal három napig kórházi ápolás.10
a krónikus bakteriális kötőhártya-gyulladást a három hétnél hosszabb kötőhártya-gyulladás leírására használják, a leggyakoribb bűnösök a Staphylococcus aureus, a Moraxella lacunata és az enterális baktériumok.10 a krónikus staphylococcus conjunctivitis tüneteket mutathat, beleértve a diffúz kötőhártya-vörösséget, minimális kisüléssel. Papillák vagy tüszők lehetnek jelen, valamint a szemhéj érintettsége, amely vörösséget, szempillavesztést, kitágult kis ereket, fedő gallérokat, visszatérő hordeolát mutathat, és marginális szaruhártya fekélyhez vezethet. A krónikus BC kezelése magában foglalja az antimikrobiális terápiát és a jó fedőhigiéniát. Az azitromicin cseppek, eritromicin és bacitracin kenőcsök hatékony helyi antibiotikumok. Kombinált antibiotikum / szteroid cseppek vagy kenőcsök dörzsölhetők a fedél margójába, ha súlyos gyulladás van jelen.10 orális tetraciklin-osztályú antibiotikumokra lehet szükség a súlyosabb prezentációkhoz.10
Ez a beteg allergiás reakciókat tapasztal a szemhéjakon és a kötőhártya körül. Allergén expozíció esetén a bőr vörös, feszes és viszkető lesz. Kattintson a képre a nagyításhoz.
allergiás
a szemallergia a klinikai gyakorlatban gyakori állapot. Az allergiás megbetegedések száma drámaian megnőtt az elmúlt évtizedekben, a növekedést számos tényező okozza, beleértve a genetikát, a városi területek megnövekedett légszennyezettségét, a háziállatokat és a korai gyermekkori expozíciót.28-30 az allergiás kötőhártya-gyulladás általános kifejezés, amely magában foglalja a szezonális allergiás kötőhártya-gyulladást (sac), az évelő allergiás kötőhártya-gyulladást (PAC), a tavaszi keratoconjunctivitist (VKC) és az atópiás kötőhártya-gyulladást (AKC). Kontaktlencsék vagy szemprotézis kapcsolódó óriás papilláris kötőhártya-gyulladás (GPC) gyakran ebbe a csoportba tartoznak, mégis a GPC nem igazi allergiás betegség, hanem krónikusabb szem mikro-trauma rendellenesség.31
A SAC és a PAC a szemallergia leggyakoribb formái, amelyek a lakosság 15-20% – át érintik.29 specifikus IgE antitestek a SAC és a PAC szinte minden esetben dokumentálhatók.30 az allergiás kötőhártya-gyulladás patogenezise nagyjából IgE által közvetített túlérzékenységi reakció, ahol az allergének kölcsönhatásba lépnek az érzékeny hízósejtekhez kötött IgE-vel, ami degranulációt okoz. Ez a hízósejt-degranuláció a hisztamin, a prosztaglandinok és a leukotriének megnövekedett szintjét okozza, és a vaszkuláris endothel sejtek aktiválódását is indukálja, amelyek viszont kemokinokat és adhéziós molekulákat expresszálnak. Ez a korai fázisú reakció klinikailag 20-30 percig tart.32 a kemokin felszabadulás gyulladásos sejtek toborzását indítja el a kötőhártya nyálkahártyájába, ami a gyulladásos sejtek infiltrációjával jellemzett késői fázisú allergiás reakcióhoz vezet, amely néhány órával a kezdeti hízósejtek aktiválása után következik be.33
a jelek és tünetek SAC-ban vagy PAC-ban azonosak. A SAC-ot általában tavasszal és nyáron előforduló, télen pedig fogyó pollenek okozzák. A PAC egész évben olyan allergéneknek van kitéve, amelyekre a beteg érzékeny. Mind a SAC, mind a PAC klinikai jellemzői viszketés, bőrpír és duzzanat. A viszketés mind a SAC, mind a PAC következetes tünete. Itt egy régi mondás érvényes: “ha viszket, akkor allergia.”Szerencsére a szaruhártya érintettsége ritka.
kontakt allergiás reakciók általában a bőrön fordulnak elő, beleértve a szemhéjakat is, de a kötőhártya kontakt allergiás reakciókat is láthat. Allergén expozíció esetén a bőr vörös, feszes és viszkető lesz. A kezelés magában foglalja a jogsértő szerrel való érintkezés elkerülését. Helyi és orális antihisztaminok, helyi szteroidok és hideg borogatást segíthet enyhíteni a tüneteket.
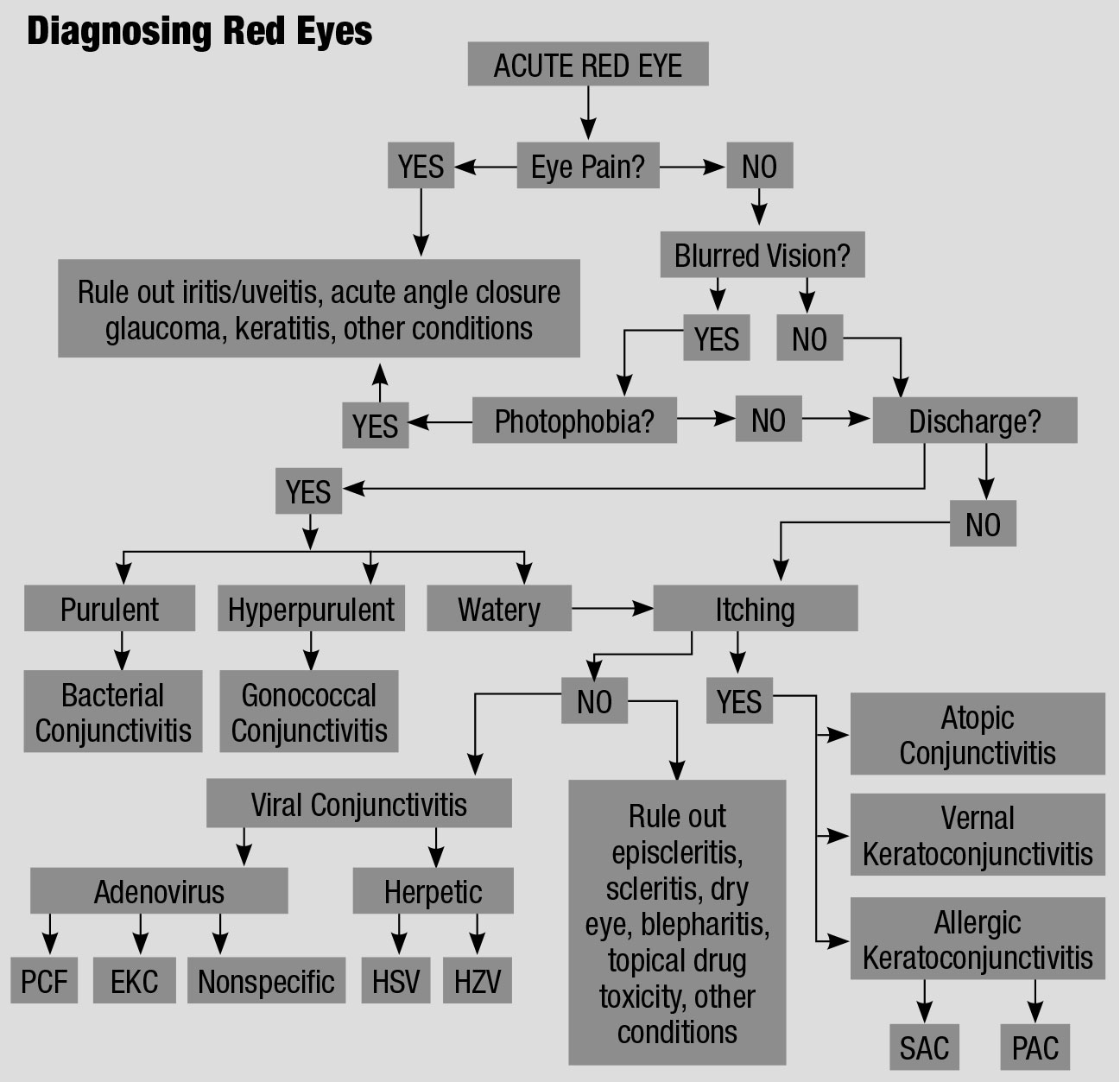
Ez a folyamatábra a vörös szem differenciáldiagnózisához, különféle forrásokból adaptálva, magyarázza az irritált betegek kezelésének rendezett megközelítését.61,62 kattintson táblázat nagyításhoz.
az allergiás kötőhártya-gyulladás kezelési lehetőségei
az AC minden típusának első kezelése a sértő allergén elkerülése, ha lehetséges, ami nehéz, ha a szer nem könnyen ismert. A mesterséges könnyek akadályt képeznek a jogsértő szer és a kötőhártya között, és segítenek hígítani és lemosni az allergént a szem felületéről.
a könnyek hűtve tartása nyugtató megkönnyebbülést is nyújt, csakúgy, mint a hideg Kompresszorok. A farmakológiai terápia antiallergén szerekből áll, mint például antihisztaminok, hízósejt stabilizátorok és kettős hatású gyógyszerek. Rövid hatástartamuk miatt a helyi antihisztaminok gyakori adagolást igényelnek, napi négyszer. A kombinált antihisztamin/dekongesztánsok hatékonyabbak, mint az antihisztaminok önmagukban.34 a dekongesztánsok elsősorban vazokonstriktorok, és bár hatékonyak a bőrpír csökkentésében, csak rövid távú enyhítésre alkalmazhatók, és nem ajánlottak szűk zugú glaukómás betegek számára. A hízósejt-stabilizátorok nem enyhítik a meglévő tüneteket, és profilaktikusan alkalmazzák a hízósejtek degranulációjának megelőzésére.
a szem allergia kezelésére leggyakrabban alkalmazott gyógyszerek a többhatású szerek, amelyek több farmakológiai hatást fejtenek ki. Ezek közé tartozik az olopatadin, ketotifen, azelasztin, epinasztin és beposztatin. Ezek a gyógyszerek a választott gyógyszerek, amelyek gyors tüneti enyhülést biztosítanak az AC-ben szenvedő betegek számára. Ha ezek a gyógyszerek nem adják meg a kívánt kontrollt, a következő lépés a gyulladáscsökkentő szerek. Nem szteroid gyulladáscsökkentő gyógyszerek (NSAID-ok) adhatók hozzá a tünetek csökkentése érdekében.
a szteroidok a leghatásosabb gyógyszerek, amelyeket AC-ben használnak, és hatékonyak mind az akut, mind a krónikus prezentációk kezelésében.35 de mint minden gyógyszer esetében, a szteroidhasználatnak is vannak korlátai, beleértve a késleltetett sebgyógyulást, a másodlagos fertőzést, az emelkedett intraokuláris nyomást és a szürkehályog kialakulását. Ezen lehetséges mellékhatások miatt a szteroid terápia rövid ideje megfelelő. A kiindulási intraokuláris lencseértékelést és az IOP méréseket el kell végezni, ha hosszabb szteroid-kezelésre van szükség.36
az immunterápia hatékony lehet az AC okuláris tüneteinek kezelésében, és megfontolható hosszú távú AC kontroll esetén.37 Az orális antihisztaminokat általában az orr-és szemallergia tüneteinek kezelésére használják. Az újabb második generációs antihisztaminok (cetirizin, fexofenadin, loratadin) előnyösek, mivel kevesebb mellékhatást okoznak, különösen kevesebb álmosságot, de szemszárazságot okozhatnak, ami valójában súlyosbíthatja a szem allergiás tüneteit, és a kutatók azt sugallják, hogy a helyi cseppek egyidejű alkalmazása hatékonyabban kezelheti a szem allergiás tüneteit.38,39
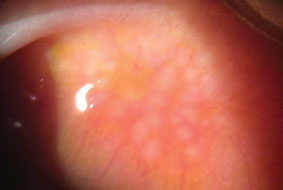
az Óriás papilláris kötőhártya-gyulladás okozza ezt a gyulladást, amelyet a felső tarsalis kötőhártya papilláris hipertrófiája jellemez. Kattintson a képre a nagyításhoz.
tavaszi
a VKC a meleg éghajlat (a trópusokon gyakoribb) és a meleg hónapok betegsége, de nem szokatlan, hogy az alkalmi VKC-betegeket Észak-Amerikában látják.40 főként gyermekek és fiatal felnőttek, jellemzően férfiak, akiknek az anamnézisében atópia van.41 a tünetek közé tartozik a szem viszketése (amely meglehetősen intenzív lehet), bőrpír, duzzanat és váladékozás. A betegek gyakran fotofóbiával rendelkezhetnek. A legjellemzőbb jelek óriás,” macskaköves ” papillák a felső tarsális kötőhártyán, könnyen láthatók a fedél elfordulásán, nyálkahártyával.42
a szaruhártya érintett lehet A VKC-ben. Trantas pontok (nekrotikus eozinofil csomók) jelenhetnek meg a limbuson, amikor a VKC aktív, és csökken, amikor a tünetek elmúlnak.33 nem fertőző pajzsfekély jelenhet meg a felső szaruhártyában. Cornea epithelialis punctate keratitis jelen lehet, és cornea makroerosionokká, fekélyekké és plakkokká fejlődhet.28
atópiás
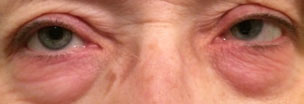
az AKC a szemhéjak és a szemfelszín kétoldalú krónikus gyulladásos betegsége, valamint az atópiás dermatitis vagy atópiás ekcéma “szempárja”.42 a szemészeti tünetek közé tartozhat az enyhe vagy súlyos kötőhártya-injekció és a duzzanat. Az Óriás papillák és a Trantas pontok jelen lehetnek vagy nem, de a kötőhártya hegesedése gyakori. Az AKC-betegeknél atópiás szürkehályog is kialakulhat, és nem szokatlan, hogy az AKC-betegek fiatal korban szürkehályog-műtéten esnek át.43 mind a VKC, mind az AKC óriás papillákkal és Trantas pontokkal jelenhet meg. A VKC 20 éves korig oldódik meg, míg az AKC az egész életen át fennmaradhat.33
Óriás papilláris kötőhártya-gyulladás
a GPC egy kötőhártya-gyulladás, amelyet a felső tarsalis kötőhártya papilláris hipertrófiája jellemez, hasonlóan a VKC-hez, de szaruhártya bevonása nélkül.33 a GPC-t limbális varratok, szemprotézisek és kontaktlencsék okozhatják.44 ennélfogva a GPC nem valódi allergiás betegség, mivel a papilláris kötőhártya-változások lendülete inert anyag, nem pedig allergének.
herpeszes kötőhártya-gyulladás
Ha a beteg kötőhártya-gyulladása nem kapcsolódik az adenovírushoz, akkor az egyik a Közel 50,000 új vagy ismétlődő esetek ocular herpes simplex vírus (HSV) kapcsolatos kötőhártya-gyulladás diagnosztizáltak az Egyesült Államokban minden évben.1 A HSV az összes akut kötőhártya-gyulladás 1,3-4,8% – át teszi ki.2 elkezdheti megkülönböztetni az adenovírus kötőhártya-gyulladástól, mivel a HSV szinte mindig egyoldalú, míg az adenovírus általában kétoldalú.2 a HSV-ben follicularis conjunctivitis, vizes kisülés és hólyagos szemhéj elváltozások lehetnek jelen.
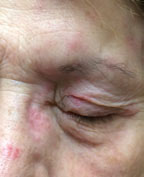
Ez a beteg a homlok herpes zoster vírusát mutatja szemészeti érintettséggel. A szem az esetek körülbelül 75% – ában vesz részt, amikor a nasociliáris ideg érintett. Kattintson a képre a nagyításhoz.
az adenovirális conjunctivitis kezeléstől eltérően a lokális és orális vírusellenes szereket a HSV betegség időtartamának lerövidítésére használják.3 a helyi kezelések közé tartozik a trifluridin egy százalék egy csepp kétóránként, napi öt alkalommal három-hét nap után, vagy ganciklovir 0,15% gél naponta ötször. Orális kezelések közé acyclovir 400mg három-öt alkalommal naponta felnőtteknél, valcyclovir 500mg naponta háromszor, vagy famciklovir 250mg naponta háromszor.1 kerülje a helyi szteroid használatát a HSV – ben, mivel ezek fokozzák a vírust és kárt okozhatnak.4
az övsömörért felelős vírus, a herpes zoster (HZV) egy varicella zoster (bárányhimlő) fertőzés reaktivációja, amely behatolhat a szemszövetekbe, a szemhéjakat leggyakrabban a kötőhártya követi.A homlok 5 HZV-je az esetek körülbelül 75% – ában érinti a szemet, amikor a nasociliáris ideg érintett.6
a szemhéj érintettségét mutató betegeket, vagy azokat, akiknél az orr végén hólyagok vannak (a Hutchinson jel), gondosan meg kell vizsgálni, mivel a HZV-t szinte mindig szem érintettsége kíséri. Míg a Hutchinson jel biomarker, nem érzékeny vagy specifikus, és a szem érintettsége akkor is előfordulhat, ha a Hutchinson jel hiányzik.7 a kezelés általában orális vírusellenes szerekből és helyi szteroidokból áll. A helyi vírusellenes szereknek nincs szerepe a HZV kezelésében. Orális acyclovir lehet használni, 800mg naponta ötször, Hét-14 napig. Valaciklovir és famciklovir is alkalmazható. A HZV kezelésére jó ökölszabály a HSV keratitishez használt gyógyszerek adagjának megduplázása.7 a tünetek megjelenésétől számított 72 órán belül megkezdett orális vírusellenes szerek csökkenthetik a betegség súlyosságát és a hosszú távú szövődményeket.6
1. Weiner G. a szem herpes simplex vírusának Demisztifikálása. EyeNet. www.aao.org/eyenet/article/demystifying-ocular-herpes-simplex-virus.január 2013. Hozzáférés November 11, 2019.
2. Uchio E, Takeuchi S, Itoh N, et al. Az akut follikuláris kötőhártya-gyulladás klinikai és epidemiológiai jellemzői, különös tekintettel az 1. típusú herpes simplex által okozott tünetekre. Br J Ophthalmol. 2000;84:968-972.
3. Amerikai szemészeti Akadémia. Szaruhártya / Külső Betegség Panel. Conjunctivitis Előnyös Gyakorlati Minta. Amerikai szemészeti Akadémia: San Francisco, Kalifornia: 2018.
4. Wilhelmus K. a herpes simplex stromalis keratitis diagnosztizálása és kezelése. Szaruhártya. 1987;6:286-91.
5. Puri L, Shrestha G, Shah D, et al. Szemészeti megnyilvánulások a herpes zoster ophthalmicusban. Nepál J Oftalmol. 2011;3:165-71.
6. Roat M. Herpes zoster ophthalmicus. Merck manual. www.merckmanuals.com/professional/eye-disorders/corneal-disorders/herpes-zoster-ophthalmicus. August 2018. Accessed November 11, 2019.
7. American Academy of Ophthalmology. Herpes zoster ophthalmicus. www.aao.org/focalpointssnippetdetail.aspx?id=8367b620-245c-4ebf-89e7-eca0c8d35aa3. Accessed November 11, 2019.
Episcleritis
Any discussion of the red eye must include episcleritis. Ez az episclera akut egyoldalú vagy kétoldalú gyulladása, a laza kötőszövet vékony rétege a kötőhártya és a sclera között. Az Episcleritis lehet diffúz, ágazati vagy noduláris, általában idiopátiás és önkorlátozó, de néha szisztémás kollagén érrendszeri betegségekkel és autoimmun betegségekkel jár.
az esetek körülbelül egyharmadában egy kiváltó ok található.45 ezen állapotok közé tartozik a rheumatoid arthritis, a Chron-betegség, a colitis ulcerosa, az arthritis psoriatica, a szisztémás lupus erythematosus, a reaktív arthritis, a relapszusos polychrondritis, a spondylitis anklylopoetica, a nodosa polyarteritis, a Be Xxihet-betegség, a Cogan-szindróma és a Wegener granulomatosis.46 egyes fertőzések is kapcsolódnak episcleritis, beleértve a Lyme-kór, macska karcolás láz, szifilisz és herpeszvírus, de sokkal ritkább, mint a kollagén vaszkuláris és autoimmun betegségek.46
az episcleritist általában fiatal és középkorú nőknél diagnosztizálják, gyermekeknél pedig ritkán. Az episcleritisben szenvedő betegek kellemetlen érzést vagy irritációt (nem pedig valódi szemfájdalmat), bőrpírt és ödémát panaszkodnak az érintett területre a sclera felett. A látásélességet nem befolyásolja, ritkán van kisülés vagy fotofóbia. Az Episcleritis diffúz, ahol az episclera egésze vagy egy része gyulladt, vagy noduláris, ahol a gyulladás egy olyan területre korlátozódik, ahol jól meghatározott, nem mozgékony, vörös csomó van jelen. A diffúz episcleritis az esetek körülbelül 70% – ában fordul elő, míg a nodularis episcleritis körülbelül 30% – ban fordul elő.47 a nodularis episcleritis gyakran kényelmetlenebb, mint a diffúz episcleritis, és hosszabb ideig tart megoldani.
az állapot önkorlátozó, általában néhány nap alatt fut, míg a nodularis forma hetekig tarthat. Sok betegnek szüksége lehet a bőrpír és a kellemetlen érzés kezelésére. A hideg kompressziók és a mesterséges könnyek tüneti enyhülést nyújtanak. A lokális nem szteroid gyulladáscsökkentőket (NSAID-ok) és szteroidokat tartós tünetek kezelésére használják. Ritkán szisztémás szteroidokra lehet szükség. Immunszuppresszív kezelés a mögöttes autoimmun rendellenesség kezelésére a rezisztens esetek utolsó lehetősége.48 bár az episcleritis általában jóindulatú állapot, jó prognózissal, előfordulhat, hogy a beteg reumatológusával való kommunikáció rendben van.
a kötőhártya-gyulladás a világszerte előforduló betegségek széles skáláját öleli fel. Ritkán okoz állandó látásvesztést, de a betegek életminőségére gyakorolt hatása jelentős lehet. Ez azt okozhatja, hogy hiányzik a munka vagy az iskola, nem is beszélve annak a pénztárcájukra gyakorolt hatásáról.49 klinikai feladatunk, hogy ezt az állapotot-függetlenül annak eredetétől-célzott megközelítéssel megfelelően diagnosztizáljuk, és ha szükséges, kezeljük.
Dr. Bowling a Georgia Optometric Association Bernard Kahn Emlékdíjának korábbi kedvezményezettje az Optometriai szakma kiemelkedő szolgálatáért.
1. Azari AA, Barney NP. Conjunctivitis: a diagnózis és a kezelés szisztematikus áttekintése. JAMA. 2013;310:1721-9.
2. Ryder E, Benson S. Kötőhártya-Gyulladás. StatPearls. Kincses sziget (FL): StatPearls Publishing; 2019.
3. Sheikh a, Hurwitz B. helyi antibiotikumok akut bakteriális kötőhártya-gyulladás esetén: Cochrane szisztematikus áttekintés és metaanalízis. Br J Gen Gyakorlat. 2005;55(521):962-4.
4. Ramirez D, Porco T, Lietman T, et al. A kötőhártya-gyulladás epidemiológiája az amerikai sürgősségi osztályokon. JAMA Oftalmol. 2017;135(10):1119-21.
5. Patel PB, Diaz MC, Bennett JE, et al. A bakteriális kötőhártya-gyulladás klinikai jellemzői gyermekeknél. Acad Emerg Med. 2007;14(1);1-5.
6. Alfonso SA, Fawley JD, AlexaLu X. kötőhártya-gyulladás. Prim Ellátás 2015;42 (3): 325-45.
7. Leung A, Hon K, Wong a, et al. Bakteriális kötőhártya-gyulladás gyermekkorban: etiológia, klinikai megnyilvánulások, diagnózis és kezelés. Legutóbbi Pat Inflamm Allergia Gyógyszer Discov. 2018;12(2):120-7.
8. Fitch C, Rapoza P, Owens S, et al. Epidemiológia és akut kötőhártya-gyulladás diagnózisa egy belvárosi kórházban. Ophthalmol. 1989;96(8):1215-20.
9. O ‘ Brien T, Jeng B, McDonald M, et al. Akut kötőhártya-gyulladás: igazság és tévhitek. Curr Med Reg Opin. 2009;25(8):1953-61.
10. Rubenstein J, Spektor T. Conjunctivitis: fertőző és nem fertőző. Ban ben: Yanoff M, Duker JS, Szerk. Szemészet. 5. kiadás. Philadelphia: Elsevier; 2019: 183-191.
11. Mahood AR, Narang AT. Az akut vörös szem diagnózisa és kezelése. Emer Clin Észak Am. 2008;26(1):35-55.
12. Amerikai szemészeti Akadémia. Szaruhártya / Külső Betegség Panel. Conjunctivitis Előnyös Gyakorlati Minta. Amerikai szemészeti Akadémia: San Francisco, Kalifornia: 2018.
13. Sambursky R, Tauber S, Schippa F, et al. Az RPS adeno detektor az adenovirális kötőhártya-gyulladás diagnosztizálására. Ophthalmol. 2006;113(10):1758-64.
14. Udeh B, Schneider J, Ohsfeldt R. Az adenovírusos kötőhártya-gyulladás kezelési pontjának költséghatékonysága. Am J Med Sci. 2008;336(3):254-64.
15. Kaufman HE. Adenovírus advances: új diagnosztikai és terápiás lehetőségek. Curr Opin Ophthalmol. 2011;22(4):290-3.
16. Adhikary A, Banik U. 8. típusú humán adenovírus: a járványos keratoconjunctivitis (EKC) fő kórokozója. J. Clin Virol. 2014;61(4):477-86.
17. Hovding G. akut bakteriális kötőhártya-gyulladás. Acta Oftalmol. 2008;86(1):5-17.
18. Azar M, Dhaliwal D, Bower K, et al. Lehetséges következményei kezet a betegek járványos keratoconjunctivitis. Am J Oftalmol. 1996;121(6):711-2.
19. Calkavur S, Olukman O, Ozturk A, et al. Epidémiás adenovirális keratoconjunctivitis esetleg szemészeti eljárásokkal kapcsolatos újszülött intenzív osztályon: kitörés tanulságai. Szemészeti Epidemiol. 2012;19(6);371-9.
20. Skevaki C, Galani J, Pararas M, et al. Vírusos kötőhártya-gyulladás kezelése vírusellenes gyógyszerekkel. Drogok. 2011;71(3):331-47.
21. Cronau H, Kankanala R, Mauger T. a vörös szem diagnózisa és kezelése az alapellátásban. Fam Orvos Vagyok. 2010;81(2):137-44.
22. Chronister D, Kowalski R, Mah F, et al. A povidon-jód és a SteriLid független in vitro összehasonlítása. J Ocul Pharmaco Thera. 2010;26(3):277-80.
23. Pepose J, Ahuja a, Liu W, et al. Adenovirális kötőhártya-gyulladás kezelésére szolgáló povidon-jód/dexametazon szemészeti szuszpenzió randomizált, kontrollos, 2. fázisú vizsgálata. Vagyok J Szemészeti. 2018;194(10):7-15.
24. Chen F, Chang T, Cavoto K. a gyermekek bakteriális kötőhártya-gyulladásának demográfiai és mikrobiológiai tendenciái. J AAPOS. 2018;22(1):66-7.
25. Willcox M, Holden B. Kontaktlencsével kapcsolatos szaruhártya-fertőzések. Biosci Rep. 2001; 21(4): 445-61.
26. Rietveld R, ter Riet G, Bindels P, et al. A bakteriális ok előrejelzése fertőző kötőhártya-gyulladásban. BMJ. 2004;329(7459):206-10.
27. Mannus M. bakteriális kötőhártya-gyulladás. Ban ben: Tasman W, Jaeger EA (Szerk.) Duane klinikai Szemészete. vol. 4. Philadelphia: JB Lippencott; 1990: 5.3-5.7.
28. Leonardi A, Motterle L, Bortolotti M, allergia és a szem. Clin Exp Immunol. 2008;153 (1. Kiegészítő): 17-21.
29. Wong A, Barg S, Leung A. szezonális és évelő kötőhártya-gyulladás. Legutóbbi Pat Inflamm Allergia Gyógyszer Discov. 2009;3(2):118-27.
30. Bonini S. atópiás kötőhártya-gyulladás. Allergia 2004; 59 (Suppl 78): 71-3.
31. Leonardi a, Bogacka E, Fauquert J, et al. Szemallergia: a szemfelszín túlérzékenységi rendellenességeinek felismerése és diagnosztizálása. Allergia. 2012;87(11):1327-37.
32. Leonardi S, del Gludice Miraglia M, la Rosa M, et al. Atópiás betegség, immunrendszer és a környezet. Allergia Asztma Proc 2007; 28(1-2): 410-7.
33. Friedlander M. szem allergia. Curr Opin Allergia Clin Immunol. 2011;11(5):477-82.
34. Ben-Eli H, Solomon A. Helyi antihisztaminok, hízósejt-stabilizátorok és kettős hatású szer szemallergiában: jelenlegi trendek. Curr Opin Allergia Clin Immunol. 2018;18(5):411-6.
35. Pflugfelder S, Maskin S, Anderson B, et al. Randomizált, kettős-maszkos, placebo-kontrollos, multicentrikus összehasonlítása loteprednol etabonát szemészeti szuszpenzió 0,5% és placebo kezelésére keratoconjunctivitis sicca betegeknél késleltetett könny clearance. Am J Oftalmol. 2004;138(3):444-57.
36. Constock T, Decory H. a szemgyulladás kortikoszteroid terápiájának előrehaladása: loteprednol etabonát. Int J Inflamm. 2012;2012:789623.
37. Starchenka S, Heath MD, Lineberry A, et al. Az adjuvánshoz kötött grass allergoid immunterápiára adott korai fázisú klinikai válasz transzkriptom analízise és biztonságossági profilja. Világallergia Szerv J. 2019;12(11): 100087.
38. Maziak W, Behrens T, Brasky T, et al. A gyermekek és serdülők asztmája és allergiája növekszik. Az ISAAC I. fázisú és II. fázisú felméréseinek eredményei Munsterben, Németországban. Allergia. 2003;58:572-79.
39. Welch D, Osler G, Nally L, et al. Orális antihisztaminokkal (loratadin) összefüggő szemszáradás a normál populációban – a túlzott dózishatás értékelése. Adv Exp Med Biol. 2002;506:1051-5.
40. Kumar S. tavaszi kötőhártya-gyulladás: jelentős áttekintés. Acta Oftalmol. 2009;87:133-47.
41. Vichyanond P, Pacharn P, Pleyer U, et al. Tavaszi keratoconjunctivitis: súlyos allergiás szembetegség, átalakulási változásokkal. Pediatr Allergia Immunol 2014;25: 314-22.
42. Barney NP. Tavaszi és atópiás keratoconjunctivitis. In: szaruhártya: alapok, diagnózis és menedzsment, 3. kiadás. Krachner JA, Mannus MJ, Holland EJ, Szerk. St. Louis: Mosby Elsevier; 2011: 573.
43. Guglielmetti S, Dart J, Calder V. atópiás keratoconjunctivitis és atópiás dermatitis. Curr Opin Allergia Clin Immunol. 2010;10(5):478-85.
44. Forister J, Forister E, Yeung K, et al. A kontaktlencsével kapcsolatos szövődmények prevalenciája: UCLA kontaktlencse-vizsgálat. Szem Kontaktlencse. 2009;35(4):176-80.
45. Goldstein D, Tessler H. Episcleritis és scleritis. Ban ben: Yanoff M, Duker JS, Szerk. Szemészet, 3. kiadás. Philadelphia: Elsevier 2009: 255-61.
46. Schonberg S, Slokkermans TJ. Episcleritis. StatPearls. Kincses sziget (FL): StatPearls Publishing; 2019.
47. Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. A scleritisben és episcleritisben szenvedő betegek nagy csoportjának klinikai jellemzői. Ophthalmol. 2012;119(1):43-50.
48. Salama a, Elsheikh a, Alweis R. ez aggasztó vörös szem? Episcleritis az alapellátásban. J Közösség Hosp Gyakornok Med Perspect. 2018;8(1):46-8.
49. Smith a, Waycaster C. A bakteriális kötőhártya-gyulladás közvetlen és közvetett költségének becslése az Egyesült Államokban. BMC Oftalmol. 2009;9:13.