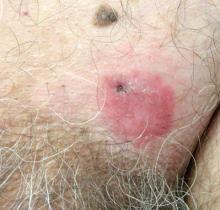
un bărbat în vârstă de 70 de ani a prezentat o placă solzoasă eritematoasă nonpruritică în regiunea suprapubiană stângă cu o durată de 6 luni care nu a răspuns la crema de terbinafină 1% după 1 lună de tratament pentru tinea cruris suspectată. Istoricul său medical a fost remarcabil pentru hipertensiune arterială, hiperlipidemie, boală pulmonară obstructivă cronică, hiperplazie benignă de prostată, anevrism aortic abdominal, dependență de alcool, tulburare de consum de tutun și pierdere neintenționată în greutate de 15 lb în ultimul an.
diagnosticul: boala Paget Extramamară
o biopsie a plăcii a evidențiat o proliferare intraepidermică a celulelor mari cu citoplasmă limpede abundentă și nuclee veziculare mari distribuite pe epidermă (Figura 1). Celulele neoplazice s–au colorat pozitiv atât pentru pata periodică acid-Schiff (Figura 2), cât și pentru CK7 (Figura 3). Chimia și panoul funcției hepatice, analiza urinei, nivelurile antigenului carcinoembrionic și nivelurile antigenului specific prostatei au fost în intervalul de referință. Un număr complet de celule sanguine a relevat anemie megaloblastică ușoară. Tomografia computerizată ulterioară a pieptului, abdomenului și pelvisului a relevat un anevrism aortic abdominal și o mărire a prostatei fără nicio dovadă a potențialelor malignități. Colonoscopia a relevat polipi hiperplastici multipli și un adenom tubular. Cistoscopia a fost normală, cu excepția dovezilor de mărire a prostatei. Citologia urinei a fost de neimaginat. Pacientul a fost trimis pentru excizia leziunii cu chirurgie micrografică Mohs. Urmărirea a fost recomandată la fiecare 3 luni în primii 2 ani după intervenția chirurgicală și la fiecare 6 luni după aceea pentru a monitoriza recurența sau neoplasmele secundare.
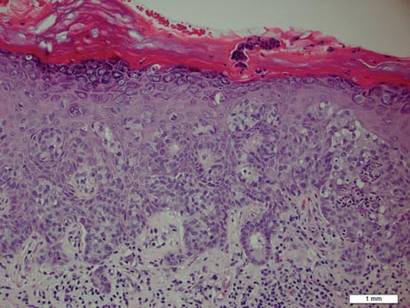
Figura 1. Proliferarea intraepidermică a celulelor mari cu citoplasmă limpede abundentă și nuclei veziculari mari distribuiți în epidermă ca celule individuale și ca agregate de celule de dimensiuni variabile (H&E, Mărire originală 200). (Bara de referință indică 1 mm.)
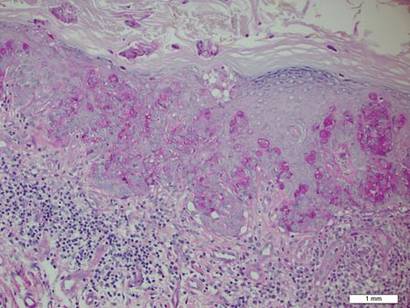
Figura 2. Citoplasma granulară a fost pozitivă la colorația periodică acid-Schiff(Mărire originală 200). (Bara de referință indică 1 mm.)
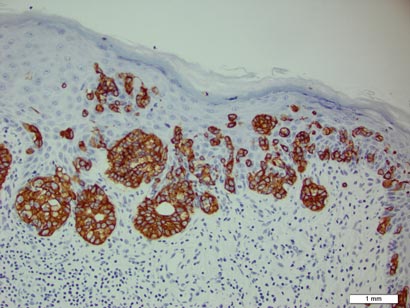
Figura 3. Celulele Paget neoplazice au fost caracteristice pozitive la colorare pentru CK7(Mărire originală 200). (Bara de referință indică 1 mm.)
Sir James Paget a descris pentru prima dată boala Paget mamară a mamelonului în 1874 în raportul său de 15 femei cu erupții cutanate ale mamelonului și areolei și carcinomul ulterior al sânului subiacent.1 Paget a descris, de asemenea, un pacient cu o erupție similară pe penisul glandului și Crocker2 a descris boala Paget extramamară (EMPD) a scrotului și a penisului în 1889. Diferența principală dintre boala Paget mamară și EMPD este localizarea anatomică.
boala Paget Extramamară este o afecțiune rară care afectează de obicei pacienții cu vârsta cuprinsă între 50 și 80 de ani și este mai frecventă la femei și la rasele cu piele albă.3 Boala Paget Extramamară vizează frecvent site-urile cutanate bogate în glande apocrine. Cel mai frecvent afectat site este vulva urmată de pielea perineală, perianală, scrotală și peniană. Mai puțin frecvent, axilele, fesele, coapsele, pleoapele și canalele auditive externe pot fi afectate.4
pacienții cu EMPD prezintă de obicei plăci eritematoase și eczematoase bine delimitate, neresolvante, care pot fi asociate cu cruste, descuamare, excrescențe papilomatoase, lichenificare, ulcerații sau sângerări. Cel mai frecvent simptom este pruritul, urmat de arsură, iritație, durere și sensibilitate.5 zece la sută dintre pacienți sunt asimptomatici. Intervalul mediu dintre debutul simptomelor și diagnostic este de 2 ani.5
histopatologia relevă celule Paget neoplazice difuze infiltrate, neregulate, în epidermă, care sunt mari și vacuolate cu citoplasmă albăstruie palidă abundentă și nuclee veziculare mari, care pot fi comprimate central sau lateral. Celulele pot fi distribuite individual sau în grupuri ca fire, cuiburi sau modele glandulare în epiderma inferioară, crestele rete și structurile adnexale. Hiperkeratoza, acantoza și parakeratoza pot fi, de asemenea, prezente. Celulele Paget colorează pentru markerii imunohistochimici ai derivării apocrine și ecrine, inclusiv citokeratine cu greutate moleculară mică, proteina fluidă a bolii chistice brute 15, pata periodică acid-Schiff și antigenul carcinoembrionic.5 Perrotto și colab. 6 au studiat 98 de exemplare de la 61 de pacienți și au constatat că CK7 a fost pozitiv la toate exemplarele EMPD, în timp ce ck20 și proteina fluidă a bolii chistice brute 15 au fost pozitive în subseturi mari de EMPD primar și secundar. Cazurile de EMPD secundare adenocarcinomului anorectal au fost în mare parte ERBB2 (anterior HER2/neu) negativ și CDX2 pozitiv.6
diagnosticul EMPD trebuie urmat de o investigație amănunțită pentru carcinoamele subiacente. Într-o analiză a 197 de cazuri de EMPD, 24% dintre pacienții cu EMPD au avut un carcinom apocrin adnexal asociat in situ sau invaziv, care a fost asociat cu o rată de mortalitate mai mare decât la pacienții fără această malignitate subiacentă. În plus, 12% dintre pacienții cu EMPD au prezentat o malignitate internă subiacentă asociată.7 aceste afecțiuni maligne pot include carcinoame ale uretrei, vezicii urinare, vaginului, colului uterin, endometrului, prostatei, colonului și rectului. EMPD Perianal are o frecvență mai mare a malignităților asociate decât empd vulvar.5 localizarea EMPD este legată de localizarea malignității subiacente; de exemplu, empd perianal este asociat cu adenocarcinoamele colorectale, iar EMPD al penisului, scrotului și inghinei este asociat cu malignități genitourinare. Investigațiile pentru căutarea malignităților asociate la pacienții cu EMPD pot include ultrasonografie pelvină și/sau imagistică prin rezonanță magnetică, histeroscopie, colonoscopie, sigmoidoscopie, cistoscopie, pielogramă intravenoasă, mamografie și/sau radiografie toracică.