Bases de la polymyalgie rhumatismale
La polymyalgie rhumatismale (PMR) est un trouble qui provoque des raideurs et des douleurs qui commencent au niveau du cou, des épaules et des hanches. On ne sait pas s’il s’agit d’une maladie des muscles articulaires ou des artères. Cependant, on pense que l’inflammation dans ces zones entraîne des douleurs et des raideurs.
Incidence
La polymyalgie rhumatismale touche généralement les personnes âgées de 60 et 70 ans. Elle est rare avant l’âge de 50 ans. Il affecte les personnes d’ascendance nord-européenne, en particulier celles de Scandinavie. Il est rare chez les personnes d’ascendance africaine.
Le PMR n’a pas de fortes tendances héréditaires.
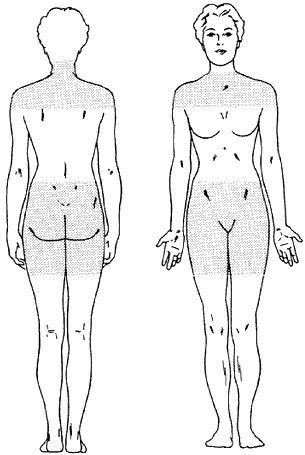
habituellement touchées par la PMR
Symptômes
Polymyalgie rhumatismale (PMR) commence généralement très soudainement. Les personnes atteintes de RMP peuvent aller parfaitement bien un jour et ressentir tous les effets de cette maladie le lendemain. La RMP provoque une raideur et des douleurs musculaires au niveau des épaules et des hanches du cou (voir figure 1). La plupart des personnes atteintes de RMP présentent des symptômes dans au moins deux de ces trois zones. La région de l’épaule comprend les muscles du haut du bras. La région de la hanche comprend les muscles du bas du dos et des cuisses.
La rigidité est une caractéristique majeure de la PMR. C’est la pire première chose le matin et quand c’est grave, les gens se plaignent de devoir se rouler hors du lit. La douleur réveille généralement les gens la nuit et se retourner au lit peut être difficile. La rigidité peut être pire pendant les périodes d’inactivité, comme après une longue promenade en voiture.
La RMP peut provoquer d’autres symptômes. Ceux-ci incluent la fatigue, la perte de poids et une légère fièvre. Les articulations dans d’autres zones du corps peuvent également faire mal. Parfois, les articulations des mains gonflent. Un engourdissement et des picotements dans les doigts (syndrome du canal carpien) peuvent également survenir avec la RMP.
La plupart des personnes atteintes de cette maladie étaient en bonne santé avant leurs premiers symptômes. Les gens ne comprennent souvent pas pourquoi ils se sentent si terribles lorsque la maladie commence. Ces symptômes les rendent généralement très différents de ceux d’avant et peuvent être assez accablants en raison de leur effet sur la vie quotidienne.
La RMP n’est généralement associée à aucune autre maladie. Cependant, une personne atteinte de RMP peut également développer d’autres formes d’arthrite. Certaines personnes atteintes de PMR ont également une maladie appelée artérite à cellules géantes qui est décrite plus loin.
Diagnostic
Il n’existe aucun test unique pouvant être utilisé pour poser le diagnostic de la PMR chez toutes les personnes.
La RMP est un syndrome qui est un ensemble de symptômes. Cela peut rendre le diagnostic de PMR difficile. Pour poser le diagnostic, votre médecin examinera vos symptômes ainsi que les résultats de votre examen physique et des tests de laboratoire. D’autres maladies rhumatismales les infections et le cancer peuvent provoquer des symptômes similaires à ceux de la RMP. Cela peut prendre un certain temps pour enfin poser le diagnostic de PMR.
Pour savoir si vous avez une PMR, votre médecin:
- renseignez-vous sur vos symptômes et sur les changements récents de votre santé
- effectuez un examen physique
- obtenez certains tests sanguins
Ces tests sanguins seront utilisés pour rechercher des maladies qui provoquent des symptômes similaires à la RMP tels que la polyarthrite rhumatoïde. Un test sanguin appelé sédimentation érythrocytaire (ESR) sera probablement inclus. L’ESR peut mesurer la quantité d’inflammation présente. Ce test mesure la vitesse à laquelle les globules rouges s’accrochent, tombent et se déposent au fond d’un tube de verre comme des sédiments en une heure. Lorsque l’inflammation est présente, les globules rouges coulent plus rapidement et la VS est plus élevée que la normale. Lorsque l’inflammation répond aux médicaments, la VS diminue généralement. Chez presque toutes les personnes atteintes de PMR, la VS est supérieure à la normale. Cependant, la VS est plus élevée que la normale dans d’autres maladies que la PMR. Par conséquent, le diagnostic de PMR ne peut pas être posé uniquement par un test sanguin, car le test sanguin ne permet pas de distinguer la PMR d’autres conditions telles qu’une infection ou d’autres formes d’arthrite.
Traitement
Le traitement comprend des médicaments pour aider à réduire l’inflammation ainsi que de l’exercice et du repos appropriés pour certaines personnes afin de maintenir la flexibilité articulaire, la force musculaire et la fonction.
L’objectif du traitement de la RMP est d’aider à soulager la douleur, la raideur et la douleur.
Médicaments
Les corticostéroïdes, médicaments puissants qui aident à réduire l’inflammation, sont les médicaments habituels utilisés pour traiter la RMP. Ils aident également à soulager la raideur et la douleur. Ils agissent rapidement en PMR. La plupart des gens se sentent mieux en quelques jours ou parfois même le lendemain. Il existe de nombreuses formes de corticostéroïdes. Par exemple, la prednisone est un médicament souvent utilisé dans la RMP.
Si votre médecin vous met sous corticostéroïde, vous devez suivre attentivement les instructions. Votre médecin peut vous demander de prendre la dose entière le matin ou de diviser la dose tout au long de la journée. Vous vous sentirez probablement mieux très peu de temps après le début de ce médicament. Il est important de continuer à prendre le médicament même si vous vous sentez mieux. La RMP peut revenir si vous arrêtez ce médicament trop rapidement. La dose habituelle de prednisone est comprise entre 10 et 20 mg par jour.
Vous devrez peut-être prendre des corticostéroïdes aussi brièvement que six mois ou aussi longtemps qu’un ou deux ans. Certaines personnes peuvent avoir besoin d’être traitées encore plus longtemps. Au fur et à mesure que vous prenez ce médicament, il est probable que la dose diminuera lentement. Suivez les instructions de votre médecin sur la fréquence de prise de vos médicaments. N’essayez pas de réduire la dose par vous-même ou d’arrêter soudainement de prendre votre médicament car vos symptômes peuvent s’aggraver.
Effets secondaires potentiels des corticostéroïdes
Sur une longue période, les corticostéroïdes peuvent provoquer des effets secondaires tels que:
- prise de poids
- amincissement des os (ostéoporose)
- dépression et sautes d’humeur
- risque accru d’infection
- cataractes
- glaucome
- aggravation du diabète ou du nouveau diabète chez une personne qui ne l’a jamais eu
- amincissement de la peau et ecchymoses faciles
- arrondi du visage
- difficulté à dormir
- hypertension artérielle (hypertension)
- nécrose avasculaire une affection semblable à l’arthrite qui affecte le plus souvent les hanches ou les épaules et qui peut être traitée par un remplacement total de la hanche ou un remplacement total de l’épaule
Ces médicaments affectent tout le monde différemment. Vous pouvez avoir certains de ces effets secondaires ou aucun du tout. S’ils surviennent, la plupart de ces effets secondaires disparaîtront lorsque le médicament sera arrêté ou diminué. Votre médecin peut vous donner quelques conseils utiles sur l’alimentation et l’exercice pour vous aider avec certains des effets secondaires. Si vous prenez ce médicament, c’est parce que votre médecin estime que vos symptômes sont suffisamment graves pour avoir besoin de ce médicament. Informez votre médecin de tout effet secondaire que vous pourriez ressentir.
Vous devrez consulter votre médecin régulièrement une fois que vous commencerez à prendre des médicaments. Informez votre médecin de l’incidence du médicament sur vos symptômes. Signalez tous les effets secondaires que vous avez peut-être développés, tels que la prise de poids ou la dépression. Votre médecin peut utiliser divers tests comme l’ESR pour ajuster votre médicament. Même si vous vous sentez peut-être bien, il est important de consulter régulièrement votre médecin afin de détecter tout signe de rechute. Une fois que vous avez répondu aux corticostéroïdes, l’objectif est de réduire lentement la dose au niveau le plus bas nécessaire pour contrôler les symptômes et prévenir une rechute.
Instructions spéciales pour les corticostéroïdes
Les corticostéroïdes sont différents de la plupart des médicaments que vous avez pris dans le passé. Votre corps produit naturellement de petites quantités d’hormones qui sont des formes de corticostéroïdes. Lorsque vous prenez des corticostéroïdes pendant plus de quelques jours, votre corps peut cesser de produire certaines de ces hormones. Ce n’est pas permanent. Votre corps recommencera progressivement à produire des hormones à mesure que la dose de votre médicament sera abaissée.
Votre corps dépend des corticostéroïdes pour de nombreuses fonctions quotidiennes. Ces hormones sont importantes en période de stress. Votre corps ne se soucie pas de savoir s’il reçoit des corticostéroïdes d’hormones naturelles ou de médicaments. Cependant, si vous arrêtez soudainement de prendre ce médicament, votre corps peut ne pas produire suffisamment d’hormones tout de suite. Cela peut vous rendre gravement malade. De plus, le besoin de votre corps pour ce médicament est le plus important le matin. C’est l’une des raisons pour lesquelles la plupart des gens devraient prendre tout ou partie du médicament le matin.
Certaines règles importantes concernant les corticostéroïdes sont les suivantes:
- N’arrêtez pas ce médicament sans en discuter avec votre médecin.
- N’essayez pas de diminuer ce médicament par vous-même. Vous et votre médecin devrez travailler ensemble pour vous sevrer progressivement de ce médicament.
- Informez vos autres médecins et autres professionnels de la santé que vous prenez ce médicament. Dans certains cas, ils peuvent vouloir retarder certains types de traitements si vous prenez des corticostéroïdes. Il se peut que votre médication doive être augmentée pendant de courtes périodes si votre corps subit beaucoup de stress, par exemple si vous vous remettez d’une intervention chirurgicale ou d’une maladie grave. Même après avoir cessé de prendre des corticostéroïdes pendant un an, vous devez informer votre médecin que vous les preniez auparavant.
- Portez une pièce d’identité médicale pour informer les gens que vous prenez ces médicaments en cas d’urgence médicale. Si vous êtes impliqué dans un accident ou si vous tombez gravement malade, il est très important que ces informations soient connues. Dites également à votre famille que vous prenez des corticostéroïdes afin qu’elle puisse le dire aux autres en cas d’urgence.
- Si vous tombez malade et que vous êtes incapable de prendre ce médicament à cause de vomissements, informez-le immédiatement à votre médecin. Vous devrez peut-être augmenter votre dose habituelle pendant plusieurs jours lorsque vous êtes malade.
De nombreux effets secondaires des corticostéroïdes sont directement liés à la dose administrée. L’objectif thérapeutique est de toujours trouver la dose efficace la plus faible qui évitera autant d’effets secondaires que possible. Vous n’aurez probablement pas besoin de fortes doses de corticostéroïdes à moins que votre RMP ne soit accompagnée d’une artérite à cellules géantes. Les effets secondaires graves sont beaucoup moins fréquents avec les faibles doses de corticostéroïdes habituellement utilisés dans les PMR, mais il est toujours sage de suivre ces règles de sécurité.
Qu’est-ce que l’artérite à cellules géantes?
L’artérite à cellules géantes ou GCA est une affection dans laquelle certaines artères (vaisseaux sanguins) du corps s’enflamment.
Symptômes de l’ACG
Les symptômes de l’artérite à cellules géantes comprennent:
- douleur dans les muscles de la mâchoire en mangeant ou en parlant
- maux de tête sévères
- perte de vision vision floue ou vision doublethela perte de vision est souvent décrite comme ayant un rideau tiré en partie sur l’œil
- sensibilité du cuir chevelu ou des tempes
- difficulté auditive
- maux de gorge persistants ou difficulté à avaler
La perte de vision peut être temporaire ou permanente et est la raison pour laquelle des doses plus élevées de la prednisone est nécessaire. Si vous avez une RMP et que vous commencez à avoir des problèmes de vision, appelez immédiatement votre médecin. Informez également votre médecin si vous développez l’un des autres symptômes. Il est important de diagnostiquer et de traiter précocement l’artérite à cellules géantes pour prévenir la cécité.
Facteurs d’incidence et de risque de l’ACG
L’ACG peut se développer chez certaines personnes atteintes de RMP. Ces deux maladies surviennent souvent ensemble. Environ 10 à 15% des personnes atteintes de PMR ont également une ACG.
Cependant, l’ACG peut se produire d’elle-même sans PMR. Près de 40% des personnes atteintes d’ACG ont également une PMR.
Causes de l’ACG
Comme pour la PMR, la cause de l’ACG est inconnue. L’artérite à cellules géantes affecte généralement les zones proches des tempes sur les côtés supérieurs avant de la tête. Il concerne également d’autres artères de la tête, du cou et des bras et affectera occasionnellement d’autres artères du corps. L’inflammation provoque l’étroitesse ou le blocage de l’artère. L’inflammation peut causer des problèmes car trop peu de sang pénètre dans les vaisseaux sanguins.
Diagnostic de l’ACG
Votre médecin peut avoir besoin de retirer un petit morceau d’artère au-dessus et devant votre oreille pour déterminer si vous souffrez d’artérite à cellules géantes. Souvent, l’artère sera prélevée du temple par une petite incision. Vous n’aurez pas besoin d’être endormi pour ce faire, mais vous recevrez des médicaments pour engourdir la zone. Le morceau de l’artère sera alors examiné au microscope. Si vous avez une artérite à cellules géantes, l’artère sera enflammée. Une lecture du taux de DSE peut également aider à déterminer le diagnostic car, comme dans le cas de la RMP, le taux de dse est presque toujours plus élevé que la normale.
Traitement de l’ACG
Les corticostéroïdes sont utilisés pour traiter l’artérite à cellules géantes. Des doses plus élevées sont nécessaires pour traiter l’artérite à cellules géantes que pour traiter la RMP. La dose habituelle de prednisone pour l’artérite à cellules géantes est de 30 à 60 mg par jour. D’autres médicaments sont disponibles si les effets secondaires des corticostéroïdes deviennent un problème. Vous pouvez vous attendre à suivre ce traitement pendant plusieurs mois à plusieurs années, mais la dose sera réduite au fil du temps une fois les symptômes contrôlés.
Crédits
Une partie de ce matériel peut également être disponible dans une brochure de la Fondation de l’arthrite.