biomaterialen
Het is mogelijk om de studie van biomaterialen af te bakenen door middel van een zeer algemene maar coherente definitie per Park en meren . Volgens hen kan een biomateriaal worden gedefinieerd als elk materiaal dat wordt gebruikt bij de productie van apparaten om een deel of functie van het lichaam te vervangen op een veilige, betrouwbare, economische en fysiologisch aanvaardbare manier.
om de functie van vervanging, vergroting of ondersteuning van een structuur naar behoren uit te voeren, moet het implantaat de eigenschappen van het weefsel nabootsen of matchen. De literatuur vermeldt het bestaan van verschillende soorten bottransplantaten die in implantaten worden gebruikt: autoloog (afkomstig van hetzelfde individu); homoloog (afkomstig van een individu van dezelfde soort van de ontvanger); en heteroloog (wanneer de soort van de donor en de ontvanger niet hetzelfde zijn – vee bijvoorbeeld ).
autologe enten hebben bepaalde nadelen, bijvoorbeeld: interventie in een gezond gebied van het lichaam van de patiënt; donorgebied morbiditeit, hogere herstelperiode; gevoeligheid voor infecties; en progressieve en constante resorptie . Zo zijn implantaten in synthetische biomaterialen zoals Keramiek en polymeren op grote schaal ontwikkeld en toegepast. Volgens Pereira, Buono en Zavaglia is de vraag naar biomaterialen elk jaar gestegen van 5 naar 15%.
classificatie van biomaterialen
volgens Bath en Santos kunnen biomaterialen worden ingedeeld in vier klassen , afhankelijk van de compatibiliteit met de omringende weefsels:
Biotolerant: implantaat gescheiden van het omringende bot door een laag zacht weefsel over het raakvlak. Geen contact in de osteogenese. De laag wordt geïnduceerd door het vrijkomen van monomeren, ionen en/of corrosieproducten in het implantaat. Bijna alle synthetische polymeren en de meeste metalen behoren tot deze categorie.
Bioinert: Implantaten in direct contact met botweefsel, voorkomende betrokkenheid bij de osteogenese. Er is echter geen chemische reactie tussen het weefsel en het implantaat. Er is, althans in hoeveelheden die door cellen kunnen worden gedetecteerd, geen enkele component vrij. Voorbeelden van bioinert biomaterialen zijn: aluminiumoxide, zirkonia, titanium, tantaal, niobium en koolstof.
bioactief: er is een interactie tussen het implantaat en het botweefsel, die direct interfereert met de osteogenese. Door chemische gelijkenis bindt het minerale deel van botweefsel zich aan het implantaat, waardoor de osteoconductie wordt bevorderd. De belangrijkste materialen van deze klasse zijn: Ca-fosfaat, vitro-Keramiek en hydroxyapatiet.
Bioresorbeerbaar: materialen die na een bepaalde periode in contact met de weefsels door het lichaam worden afgebroken, opgelost of fagocytose ondergaan. Ze zijn van belang voor klinische toepassingen waar het af te raden is de heropening om het implantaat te verwijderen. Tot deze klasse behoren tricalciumfosfaat (TCP) en PLLA (poly-L-melkzuur).
metallische biomaterialen
soms worden metallische elementen in hun natuurlijke vorm en in kleine hoeveelheden door het lichaam getolereerd, zoals ijzer (Fe) in rode bloedcellen, kobalt (Co) in de synthese van vitamine B12 en in de dwarsverbindingen van de elastine in de aortaklagader . Echter, in grote hoeveelheden worden de meeste metalen niet getolereerd door het lichaam.
sommige metalen worden gebruikt als vervanging van harde weefsels, bijvoorbeeld bij volledige heup-en knievervangingen, platen en schroeven voor fixatie van fracturen, kolomfixatiemiddelen en tandheelkundige implantaten vanwege hun uitstekende mechanische eigenschappen en corrosiebestendigheid . Volgens Barbucci moet een metalen materiaal dat wordt gebruikt voor de bouw van orthopedische prothesen, osteosynthese-hulpmiddelen en tandheelkundige implantaten de volgende kenmerken hebben:
- Limietweerstand gelijk aan of groter dan 800 MPa;
- corrosieweerstand (lokaal en algemeen);
- biocompatibiliteit.
biocompatibiliteit is geen effect of uniek fenomeen. Het verwijst naar een scala van processen waarbij verschillende interactiemechanismen, maar onderling afhankelijk met betrekking tot materialen en weefsel. Het is het vermogen van het materiaal om een specifieke functie in het lichaam uit te voeren zonder toxische of schadelijke effecten op de biologische systemen te veroorzaken .
deze eigenschappen zijn zo beperkend dat slechts een klein aantal klassen metalen materialen met succes kunnen worden gebruikt.
de eerste legering speciaal ontwikkeld voor gebruik in het menselijk lichaam was het” vanadiumstaal”, gebruikt voor de vervaardiging van platen en schroeven voor botbreuken . Onder de metallische biomaterialen zijn austenitische roestvrije stalen van type 316 LVM, legeringen Co-Cr-Mo, Co-Ni-Cr-Mo, puur titanium En Ti-6Al-4V het meest gebruikt . Enkele voorbeelden zijn weergegeven in Figuur 1.

figuur 1: metalen hulpmiddelen voor medisch gebruik: A) femurkop; b) superieure articulatieknie; c) mandibulaire gezamenlijke plaat.
in dit werk zullen we meer specifiek ingaan op legeringen Co En Ti, waarvan de toepassing in DML ‘ s rapid prototyping op medisch gebied expressiever is.
Kobaltlegeringen
Kobaltlegeringen werden oorspronkelijk voorgesteld voor chirurgische implantaten meer dan 70 jaar geleden . Er zijn in principe twee soorten Co-legeringen voor medische toepassing. De Legering Co-Cr-Mo voor coating en de bewerkte legeringen Co-Ni-Cr-Mo . De American Society for Testing and Materials (ASTM) noemt vier Co-legeringen die worden aanbevolen voor gebruik in chirurgische implantaten: coating Legering Co-Cr-Mo (F75) en bewerkte legeringen Co-Cr-W-Ni (F90), Co-Ni-Cr-Mo (F562), en Co-Cr-Mo (F1537).
deze legeringen zijn een klasse materialen die zeer goed bestand zijn tegen corrosie in fysiologische omgevingen en tegen slijtage, waardoor het roestvast staal wordt overtroffen . Bovendien maken de superieure weerstandslimiet en vermoeidheidsweerstand het mogelijk om deze aan te brengen waar een lange levensduur zonder het optreden van breuken of stress/vermoeidheid vereist is . Veel eigenschappen zijn ontstaan uit de kristallografische aard van kobalt, het booster effect van Cr en Mo, en de Carbide vorming van hoge hardheid .
dergelijke speciale eigenschappen hebben geleid tot het gebruik van deze legeringen in verschillende medische toepassingen, met name in die welke bedoeld zijn om de gewrichtsoppervlakken te vervangen. Hun eigenschappen van weerstand tegen slijtage, corrosie en lage wrijvingscoëfficiënt zijn doorslaggevend in deze keuze.
een voorbeeld van toepassing is de totale Heupartroplastie (Tha). De nieuwere systemen bestaan uit een femorale staaf bevestigd aan een modulaire kop onderworpen aan coördinatie met de acetabulaire component . Dit systeem staat bekend als MoM (metaal op metaal) – in relatie tot het oppervlak van contact-en is beter dan MoP (metaal op polyethyleen) systemen, gebruikt in relatie tot de volumetrische snelheid van slijtage en andere parameters tot nu toe, zoals gerapporteerd in . Figuur 2 toont een voorbeeld van de dweil-en MoM-systemen voor THA.

Figuur 2: links: MoP; rechts: MoM.
Een ander voorbeeld van toepassing van Co-legeringen, waarmee dit werk direct verband houdt, is de totale reconstructie van het temporomandibulaire gewricht. Dit type prothese, bekend als Christensen prothese, is in gebruik voor meer dan 30 jaar en wordt gekenmerkt door de bevordering van een stabiele, betrouwbare en voorspelbare reconstructie, waardoor de vermindering van het niveau van pijn, verbetering van de functionaliteit en hogere mate van beweging . Figuur 3 illustreert een temporomandibulaire prothese.
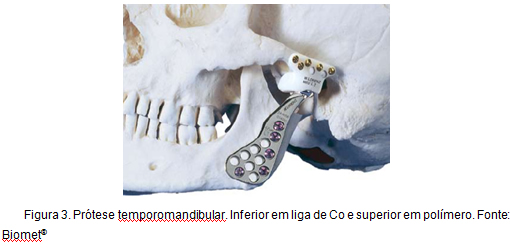
Figuur 3: temporomandibulaire prothese.
titaniumlegeringen
ontdekt in 1791 door William Gregor, een Britse mineraloog , titanium – en recenter, zijn legeringen – wordt al tientallen jaren gebruikt bij de fixatie van breuken en gewrichtsreconstructie omdat het voldoet aan de noodzakelijke eisen voor biomedische toepassingen, zoals: slijtvastheid, biocompatibiliteit, bioadhesion (inductie van botgroei), modulus van elasticiteit (hoe dichter bij het menselijk bot – 10-30 GPa -, hoe beter), weerstand tegen vermoeidheid, en goede verwerkbaarheid , .
Titaan heeft een hexagonale gesloten verpakte (hcp) structuur met betrekking tot de alfafase, die een allotrope verandering kan ondergaan bij 881º C voor de body-centered cubic (bcc) structuur bekend als de bètafase. De manipulatie van deze kristallografische kenmerken door de toevoeging van bindmiddelen en thermomechanische processen maakt het verkrijgen van legeringen met verschillende eigenschappen mogelijk.
de titaanklassen die aanvankelijk werden geïntroduceerd als biomaterialen waren ASTM F67 (commercieel zuiver titanium in de klassen 1, 2, 3 en 4), ASTM F136 (Legering Ti-6Al-4V Extra laag interstitiële) en ASTM F1472 (Legering Ti-6Al 4W-standaard) . In deze materialen stabiliseren sommige legeringselementen de alfafase, terwijl andere de bètafase stabiliseren. Men kan de alfafase stabiliseren door aluminium, tin en zirkonium op te nemen, terwijl de bètafase kan worden gestabiliseerd met vanadium, molybdeen, niobium, chroom, ijzer en mangaan . Het wordt opgemerkt, daarom, dat de legering ASTM F136 een voorbeeld van gestabiliseerde alpha / beta legering is.
Een deel van de slijtvastheid die in titaan en zijn legeringen wordt waargenomen, is het gevolg van de vorming van een passieve oxidelaag die voornamelijk bestaat uit TiO2, die hecht aan het oppervlak van het metaal en het beschermt, en bovendien grotendeels verantwoordelijk is voor de biocompatibiliteit van het materiaal. Deze laag kan worden verkregen door anodische oxidatie in azijnzuur elektrolyt en, wanneer de aanwezigheid van titanium in weefsel grenzend aan het implantaat wordt beoordeeld, is het aanzienlijk kleiner in het geanodiseerde implantaat in vergelijking met die zonder oppervlakte anodiseren , .voor ernstig trauma in de gezichtsstructuur is een groot aantal platen en schroeven nodig, en de titaniumimplantaten zijn bijzonder geschikt, vanwege de eigenschappen die in dit overzicht worden genoemd. Er zijn platen en schroeven voor het cranio-maxillofaciale gebied in verschillende configuraties, zodat de arts het systeem kan aanpassen aan de anatomie van de patiënt. Figuur 4 is een voorbeeld van toepassing van titanium in fixatie van cranio-maxillofaciale fracturen.

Figuur 4: platen voor fixatie van cranio-maxillofaciale fracturen.
Een andere toepassing die de veelzijdigheid van het materiaal aantoont , vindt plaats in de intramedullaire staven voor gesloten en samengestelde tibia-fracturen, waarbij het implantaat (Figuur 5) is geïndiceerd voor grotere botfracturen en wordt onderworpen aan grotere mechanische spanningen (tibia).
Figuur 5: tibiale intramedullaire as in Ti.
keramische biomaterialen
de ontwikkeling van keramische materialen voor biomedische toepassingen richt zich voornamelijk op de gebieden orthopedie en tandheelkunde . Het is een klasse van materialen die verscheidene eigenschappen van biomaterialen omvat. Het heeft vertegenwoordigers van de bio-inerte, bioresorbeerbare, bioactieve en poreuze klassen voor weefselgroei .
het potentieel van keramiek als biomaterialen komt voort uit de gelijkenis met de fysiologische omgeving, vanwege de basisconstructie van ionen die ook in de fysiologische omgeving (calcium, kalium, magnesium, natrium, enz.) en andere waarvan de toxiciteit zeer beperkt is (zirkonium en titanium).
de bio-inerte keramiek is representatiever in de verbindingen van aluminiumoxide (Al2O3), zirkonia (ZrO2) en zirkonia gestabiliseerd met yttriumoxide (ZrO2 (Y2O3)). Hun vermogen om niet te reageren met het omringende weefsel, corrosiebestendigheid, hoge slijtvastheid, en hoge mechanische weerstand zijn essentiële kenmerken in hun gebruik als scharnierende oppervlakken onderworpen aan belastingen en wrijving,.
in het hart van bioactieve en bioresorbeerbare Keramiek kunnen verbindingen worden gevonden zoals hydroxyapatiet (HA), calciumfosfaten, met name het β-tricalciumfosfaat (β-TCP), evenals de bioglasses en glaskeramiek, waarvan de samenstelling bestaat uit een uitgebreide reeks oxiden (SiO2, P2O5, CaO, CaF2, Na2O, Al2O3, Ta2O5 en TiO2). onder andere.) .
Park, J; Lakes, R. S.”Biomaterials – An Introduction”. Springer. 3ª edição. 2007. blz. 2.
Gália, C. A; et al. “Use of homologe and heterologe graft in femoral diaphysis of rats: comparison between Frozen and lyofilised bone graft”. Braziliaans Tijdschrift voor Orthopedie en Traumatologie. Maart 2005. Marzola, C; Toledo Filho, J. L. “fundamentals of Oral Maxillofacial Surgery-implants of alloplastic materials”” Chapter X.
Pereira, M. M; Buono, V. T. L; Zavaglia, C. A. C. ” Metallic Materials: Science and application as biomaterials. In: Orefice, R. A; Pereira, M. M; Mansur, H. S. “Biomaterials: fundamentals and applications “” Rio de Janeiro. Medical culture, 2006, chap. 2, blz. 39-58.
Bath, S. V. “Biomaterials”. Narosa Publishing House. Nova Dheli, India. 2002. P. 181
Santos, L. A. ” Development of calcium phosphate reforçado por fibras para uso na área médico-odontológica.”Tese de Doutorado. State University of Campinas. 2002. Wong, J. Y; Bronzinho, J. D. “Biomaterials”. Taylor en Francis Groep. LLC. 2007. p. 1-1. Barbucci, R. “Integrated Biomateriais Science”. Kluwer Academic / Plenum Publishers. New York.2002. chap.6. blz. 289-290.
Bertol, L. S. “Contribution to the study of rapid prototyping, three-dimensional digitalisation and material selection in the design of custom implantaten “”Master’ s dissertation. Federale Universiteit van Rio Grande do Sul. Porto Alegre. 2008.
Donachie M. “Metals Handbook desk Edition”. 2nd Edition, edited by Davis, J. R. ASM International. 1998.
Disegi, J. A; Kennedy, R. L; Pilliar, R. “Cobalt-Base Alloys for Biomedical Application”. ASTM-STP 1365. 1999.
Shi, D. “Introduction to Biomaterials”. Tsinghua University Press, World Scientific. 2006. p-123.
Marti, A. “Cobalt-base alloys used in bone surgery”. Blessure-International Journal of the care of the Blessed. 2000 (31).
Wnek, G. E; Bowlin, G. L. “Encyclopedia of Biomaterials and Biomedical Engineering”. Vol 2. 2ª edição. Informa Healthcare. 2008.Sieber, H. P; Rieker, C. B; Köttig, P. “Analysis of 118 second-generation metal-on-metal retrieved hip implants”. The Journal of Bone & Joint Surgery (Br). 1998; 80-B: 46-50.het is niet de bedoeling dat er in de toekomst nog meer middelen beschikbaar zullen zijn. “Temporomandibulaire gewrichtsreconstructie met een aangepaste Total temporomandibulaire gewrichtsprothese: Use in the multiply operated patient”. A reprint from Surgical Technology International VI.
Leyens, C; Manfred, P. “Titanium and Titanium alloys: fundamentals and applications”. Wiley-VCH. Eerste editie. 2003. p-1.Yaszemski, M. J; Tantrolo, D. J; Lewandrowski, K; Hasirci, V; Altobelli, D. E; Wise, D. L. “Biomaterials in orthopedics”. Marcel Dekker Inc. 2004. p-2.
Lütjering, G; Williams, J. C. ” Titanium-Engineering Materials and Processes. Springer-Verlag. Tweede editie. 2003. p-399.
Brown, S. A; Lemons, J. E. “Medical applications of titanium and its alloys: the material and biological issues”. Verslag van een symposium gehouden in 1994 in Phoenix, Arizona. STP 1272. ASTM. 1996.
Brunette, D. M; Tengvall, P; Textor, M; Thomsen, P. “Titanium in medicine: material science, surface science, engineering, biological responses and medical applications”. Springer-Verlag. 2001. p-28.Larsson, C; Thomsen, P; Aronsson, B. O; Rodahl, M; Lausmaa, J; Kasemo, B; Ericson, L. E. “Bone response to surface-modified titanium implants: studies on the early tissue response to machined and electropolished implants with different oxide diktes”. Biomaterias 17 (1996) 605-616. Elsevier .Jorgenson D. S; Centeno, J. A; Mayer M. H; Topper, M. J; Nossov, P. C; Mullick, F. G; Manson, P. N. “Biologic response to passive dissolution of titanium craniofacial microplates”. Biomaterialen 20 (1999) 675-682. Elsevier.
Zimmer Sirus® – Intramedullair Nagelsysteem. Zimmer, 2007.Shakelford, J. F. “Bioceramics-Advanced ceramics; v. 1”. Gordon en Breach Science Publishers, 1999. p-5.
Hench, L. L. “Bioceramics: From concept to Clinic”. J. Am. Ceram. Soc., 74 (7) 1487-510 (1991).
Hench, L. L; Wilson, J. “An introduction to Bioceramics”. World Scientific Publishing Co, 1993. p-25.
Bubok, V. A. “Bioceramics-Yesterday, Today, Tomorrow”. Powder Metallurgy and Metal Ceramics, Vol. 39, Nr. 7-8, 2000.
aanpasbare prothesen
cranio-maxillofaciale reconstructie via rapid prototyping
Rapid prototyping is de techniek voor het vervaardigen van onderdelen volgens de additieve methode. Een 3D-model gemaakt in een CAD-systeem is onderverdeeld in 2D-profielen die vervolgens worden geconstrueerd door rapid prototyping apparatuur laag voor laag. Verschillende technieken zijn vandaag de dag beschikbaar, zoals: stereolithografie (SLA), Direct Metal Laser Sintering (DMLS), Laser Surface smolt (LSM), Fused Deposition Modeling (FDM), 3D printing (3DP) en Electron Beam Welding (EBW).
In het eerste decennium van het gebruik van de DML-techniek, van 1994 tot 2004, werd het gedomineerd, althans in zijn commerciële toepassingen, door speciaal voor het DML-proces ontwikkelde materialen, met name met de nadruk op verbeteringen in de verwerkbaarheid en eigenschappen die aanvaardbaar zijn voor de meest voorkomende toepassingen. Tegenwoordig is een breed scala van legeringen beschikbaar voor gebruik in DML ‘ s, zoals lichte legeringen van titanium. Van speciaal belang op medisch gebied zijn de Ti-6Al-4V – titanium, aluminium, vanadium en ticp – commercieel zuiver titanium. Beide kenmerken zich door hun uitstekende mechanische eigenschappen, corrosiebestendigheid, laag soortelijk gewicht en vooral door de biocompatibiliteit .
van oudsher wordt rapid prototyping (RP) gebruikt in de industrie en engineering als een middel om betrouwbare prototypes in korte tijd te produceren, wat kostenwinst oplevert . Onlangs heeft RP zijn toepassing uitgebreid tot andere producten dan engineering. Het gebruik ervan op medisch gebied voor de productie van aangepaste implantaten en prothesen, de studie van anatomie en chirurgische planning omvatten belangrijke onderzoeksgebieden . De aantrekkingskracht met betrekking tot de medische sector treedt op geconfronteerd met belangrijke obstakels, zoals het feit dat een geval nooit gelijk aan elkaar is – dat is de reden waarom standaardisatie in de productie van implantaten is niet voordelig – en kwesties met betrekking tot de obscure punten van de regio van de chirurgie maken chirurgische planning moeilijk .
onder de aangeboren afwijkingen zijn craniofaciale afwijkingen (CFA) een groep die zeer divers en complex is en een aanzienlijk deel van de mensen in de wereld treft .
naast de gevallen van congenitale misvormingen, zijn er craniofaciale defecten ontstaan als gevolg van andere aandoeningen, zoals tumoren. In de afgelopen vier decennia is ook een groeiend aantal gevallen van gezichtstrauma waargenomen, wat nauw samenhangt met de toename van auto-ongevallen en stedelijk geweld.
in alle gevallen maakt de cranio-maxillofaciale revalidatie deel uit van het proces van reïntegratie van patiënten in de samenleving en de bevordering van het welzijn.
Rapid prototyping in skull and face reconstruction
het conventionele middel om een implantaat te maken voor herstel van schedeldefecten bestaat uit het direct modelleren van het implantaat op de operatieplaats tijdens de operatie. De druk wordt gedaan in was en vervolgens gebruikt bij de productie van een biomateriaal mal . Aan het einde van de jaren tachtig verschenen de resultaten van het eerste onderzoek dat een manier probeerde te vinden om een fysiek model rechtstreeks uit een digitaal driedimensionaal model te produceren .
Rapid prototyping is een laag voor laag productiemethode die complexe geometrie kan produceren uit een CAD-model .
het gebruik ervan in medische toepassingen heeft een revolutie teweeggebracht in de planning van complexe operaties door de constructie van preoperatieve anatomische modellen die het medisch personeel in staat stellen een kritische evaluatie van elk specifiek geval te hebben . Het heeft ook veel nadruk gekregen op het gebruik ervan in de aangepaste productie van implantaten voor de reconstructie van de schedel en gezichtsfouten , , , , .
bij de constructie van aangepaste implantaten is het invoeren van de patiëntengegevens vereist. De gegevens worden verkregen uit CT of NMRI in 2D transversale plakjes in DICOM-formaat, waarvan de dikte wordt bepaald op de apparatuur bij het verkrijgen van de beelden. Het aantal slices bepaalt de beeldresolutie en dus het 3D-model. De 2D-slices worden overgebracht naar de medische modelleringssoftware waar het mogelijk is om het drempelsignaal aan te passen om na interpolatie een 3D-weergave van de botstructuur te verkrijgen .
na het verkrijgen van het model kan het worden behandeld in CAD-software voor het modelleren van het implantaat dat het botdefect zal herstellen.
de vaste stof met patroon wordt dan omgezet in het STL-formaat en kan worden geprototypeerd door middel van rapid prototyping technieken.
recente toepassingen, materialen en casusrapporten
in het cranio-maxillofaciale herstelgebied zijn verschillende gevallen van succesvolle toepassing van 3D-modelleringstechnologieën en rapid prototyping voor aangepaste implantaten gemeld.
Bertol et al. rapporteerde het gebruik van tomografie beelden in het krijgen van een 3D virtueel model voor virtuele resectie procedure van een deel van de kaak beïnvloed door een tumor en vervolgens implantaat ontwerp om het getroffen gebied te vervangen door de techniek van spiegelen door vlak van symmetrie, waar het gezonde gedeelte van de kaak wordt gespiegeld en gebruikt in de reconstructie van het verwijderde gebied.
Figuur 7: Verkrijgproces van het 3D-model en implantaat (links). Implantaat gebouwd door DML ‘ s (rechts).
het implantaat werd gebouwd in titanium (Ti-6Al-4V) door gebruik te maken van de techniek van direct metal Laser Sintering (DML ‘ s). In dit proces wordt het gepoederde metaal gesmolten tot een vast onderdeel door het lokale smelten dat wordt geleverd door een laserstraal met hoge energie die door de computer wordt geleid volgens het ontwerp van het onderdeel.
na de productie van het implantaat werd het gescand met de 3D-scantechniek voor de dimensionale vergelijking met het virtuele model. De verschillen waren niet groter dan 0,05 mm, wat de nauwkeurigheid van de methode aantoont.
Drstvensek et al rapporteerden ook succesvolle gevallen die het grote potentieel van rapid prototyping op medisch gebied aantonen. In één gemeld geval werd een ernstige asymmetrie van het gezicht (hemifaciale microsomia) behandeld. De gebruikte methode was vergelijkbaar met die van Bertol et al. 3D-modellen werden verkregen uit CT-beelden en het implantaat werd ontwikkeld in een virtuele omgeving door het onaangetaste deel te spiegelen.
Figuur 8: virtueel model van het te bouwen gebied (links); implantaat vervaardigd door DML ‘ s .
In een ander geval dat werd gemeld door Drstvensek et al , werd het gebruikt dezelfde technieken bij de productie van een schedelimplantaat en posterieure 3D-scanning voor dimensionale controle. In vergelijking met het virtuele model vertoonde het implantaat variaties van 0,8 tot 1,0 mm in sommige regio ‘ s. Volgens de auteur, als gevolg van het feit dat de regio in kwestie is niet gelegen in een kritiek deel, werd het implantaat goedgekeurd en met succes geïmplementeerd. De in beide gevallen gebruikte prototypingtechniek was DML en het materiaal was Ti-6Al-4V.
figuur 9: Prothese vervaardigd door DMLS (links). Resultaat van de virtuele geometrische inspectie (rechts).
onlangs zijn verschillende studies gericht op de eigenschappen associatie bij de productie van implantaten. Dit gebeurt bijvoorbeeld in de combinatie van mechanische weerstandseigenschappen en titaniumcorrosie met de bioactiviteit van keramiek zoals HA en α-TCP.
Ning en Zhou , evalueerden de bioactiviteit in vitro en in vivo van biocomposiet vervaardigd uit ha-en Ti-poeders met de poedermetallurgische methode. Mengsels in verschillende verhoudingen van HA / Ti werden gemengd en gesynthetiseerd bij 1200° C. De resultaten tonen aan dat de composieten met het hoogste ti-gehalte het vermogen hebben om nucleatie en groei van apatiet op hun oppervlak te induceren, die botgroei bieden en de metaal/keramische biocomposieten kandidaten maken voor botvervanging.
Kim et al legde dichte en uniforme lagen van HA en FHA (hydroxyapatiet-fluor) met een dikte van ~ 5 µm af in titaansubstraten met behulp van de sol-gel-techniek. Het substraat presenteerde gunstige groei en proliferatie van osteoblasten, waardoor de activiteit en functie van het substraat.
in dezelfde lijn van het werk, Bertol gemeld twee gevallen met de associatie van TI EN α-TCP. Een op maat gemaakt implantaat werd verkregen door handmatig gieten op het fysieke model van de patiënt verkregen uit tomografische beelden (orbitale vloer), terwijl de andere werd bewerkt volgens het virtuele ontwerp ook verkregen uit tomografische beelden (onderkaak). In beide gevallen werden de implantaten gecoat met α-TCP en succesvol uitgevoerd.
Figuur 10:
niet alleen titaan, maar ook Co-legeringen hebben keramiekcomposieten gebruikt om bepaalde eigenschappen te verbeteren. Yen et al melden de elektrolytische coating van een legering Co-Cr-Mo met ZrO2 aan een heupprothese. In dit geval verminderde het aanbrengen van de coating de slijtage van de metalen component tegen de polymere component en verminderde de wrijvingscoëfficiënt tussen de oppervlakken.
Khan, S. F.; Dalgarno K. W. “Ontwerp van aangepaste medische implantaten door gelaagde productie”. School voor Mechanical and Systems Engineering. NC University-UK.
Ma, d; Lin F; Chua C. K. ” Rapid Prototyping Applications In Medicine. Part 1: NURBS-Based Volume Modelling”. Het International Journal of Advanced Manufacturing Technology. Springer-Verlag London Limited. 2001
Lima, B. C. “Engenharia Reversa e Prototipagem Rápida: Estudo de Casos”. pp 15-16. 2003.
Shellabear, M; Nyrhilä, O. “DMLS-Development History and State of the Art”. LANE, Erlanger. 2004.
Schellabear, M; Nyrhilä, O. “Advances in Materials and Properties of Direct Metal Laser-Syntered Parts”. LANE, Erlanger. 2004. Molleó, I. L. “Craniofacial anomalies, Genetics and Public Health: contributions to the recognition of the current situation of care in the Unified Health System “” Unicamp. 2004. Lima Silva, J. J. de; Lima, A. A. A. S.; Torres, S. M. “face fractures: analysis of 105 cases “” Revista Brasileira de Cirurgia Craniomaxilofacial / Brazilian Association of Cranio-Maxillofacial Surgery. – Vol.12, Nr. 1 (Jan.2009).
Gopakumar, S. ” RP in medicine: a case study in cranial reconstructive surgery”” Rapid Prototyping Journal. Volume 10 * Number 3 * 2004 * pp. 207-211. Bertol, L. S. “contribution to the study of rapid prototyping, three-dimensional digititization and selection of materials in the design of custom implants”” Master ‘ s dissertation. Federale Universiteit van Rio Grande do Sul. Porto Alegre. 2008. Naber, H. “Advances in rapid prototyping technologies”, Materials and Manufacturing Conference, METALEX, Thailand. 1998.
Gibson, I; Cheung, L. K; Chow, S. P; Cheung, W. L; well, S. L; Savalani, M; Lee, S. H. “The use of rapid prototyping to assist medical applications”. Rapid Prototyping Journal 12/1 (2006) 53-58.
Hench, L. L. “Bioceramics: From concept to Clinic”. J. Am. Ceram. Soc., 74 (7) 1487-510 (1991).
Wu, W; Shang, Y; Li, H; Wang, W. “Fabrication of repairing skull bone defecten based on the rapid prototyping”. Journal of Bioactive and Compatible Polymers, Vol. 24-mei 2009.
Bertol, L. S; Junior, W. K; Silva, F. P. D.; Aumund-Kopp, C. “Medical design: Direct metal laser sintering of Ti-6Al-4V”. Materials and Design (2010), doi: 10.1016 / j.matdes.2010.02.050.Oliveira, R. S. d; Brigato, R; Madureira, J. F. G; Cruz, A. A. V; Filho, F. V. D. M; Alonso, n; Machado, H. R. “Reconstruction of a large complex skull defect in a child: a case report and literature review”. Childs Nerv Syst (2007) 23: 1097-1102.
Drstvensek, I; Hren, N. I; Strojnik, T; Brajlih, T; Valentan, B; Pogacar, V; Hartner, T. Z. “Applications of Rapid Prototyping in Cranio-Maxilofacial Surgery Procedures”. Internacional Journal of Biology and Biomedical Engineering. Uitgave 1, volume 2, 2008.
Ning, C. Q; Zhou, Y. ” In vitro bioactivity of a biocomposite fabricated from HA and Ti powders by powder metallurgy method. Biomaterialen 23 (2002) 2909-2915.
Ning, C. Q; Zhou, Y.”Correlations between the in vitro and in vivo bioactivity of the Ti/HA composites fabriced by a powder metallurgy method”. Acta Biomaterialia 4 (2008) 1944-1952.