 Het is een typische drukke zaterdagavond in uw ED. De volgende grafiek die je oppakt is een 15-jarige man met hoest kortademigheid en pijn op de borst voor een dag. Hij is lang, met normale vitale functies en in geen nood, en je ziet verminderde ademhaling geluiden aan zijn rechterkant. Thoraxfoto ‘ s bevestigen het: pneumothorax.
Het is een typische drukke zaterdagavond in uw ED. De volgende grafiek die je oppakt is een 15-jarige man met hoest kortademigheid en pijn op de borst voor een dag. Hij is lang, met normale vitale functies en in geen nood, en je ziet verminderde ademhaling geluiden aan zijn rechterkant. Thoraxfoto ‘ s bevestigen het: pneumothorax.
een gedetailleerde handleiding voor het inbrengen van kleine katheters voor de behandeling van pneumothorax op de afdeling spoedeisende hulp.
Het is een typische drukke zaterdagavond in uw ED. De volgende grafiek die je oppakt is een 15-jarige man met hoest kortademigheid en pijn op de borst voor een dag. Hij is lang, met normale vitale functies en in geen nood, en je ziet verminderde ademhaling geluiden aan zijn rechterkant. Thoraxfoto ‘ s bevestigen het: pneumothorax. Als je begint na te denken over hoe je hem het beste kunt managen, wordt het traumateam opgepiept overhead. EMS brengt een 40-jarige vrouwelijke voetganger binnen die werd aangereden door een auto. Ze heeft normale vitale functies en klaagt over pijn in haar linkerrib en kortademigheid. Op uw uitgebreide snelle onderzoek detecteert u geen long glijden aan de linkerkant, en uw vermoeden van traumatische pneumothorax wordt bevestigd door Borst X-ray. Hoewel u expert bent op het gebied van conventionele thoracostomie, vraagt u zich af of er andere, misschien minder pijnlijke of traumatische methoden zijn voor het verlichten van de pneumothoraces van deze twee stabiele patiënten.
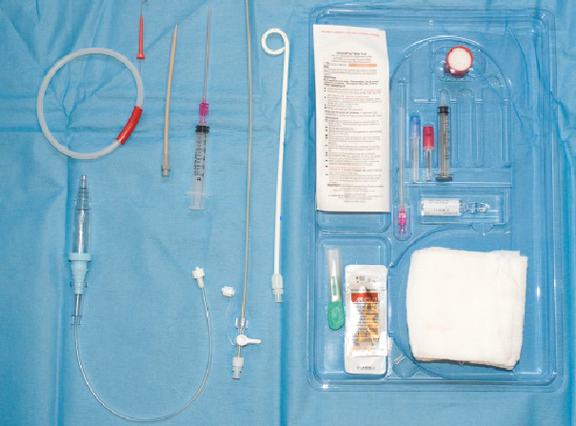
Introduction
traditioneel krijgen patiënten met pneumothoraces die in de ED worden gezien tube thoracostomie. Echter, in de afgelopen jaren, richtlijnen en verklaringen van American College of Chest Physicians (ACCP) en British Thoracic Society (BTS) benadrukken de waarde van observatie, herhaalde beeldvorming en snelle follow-up voor stabiele, asymptomatische patiënten zonder onderliggende longziekte of trauma. Een consensusverklaring van de ACCP kan bij een asymptomatische patiënt met een PTX van minder dan 3 cm zonder progressie bij verdere uitbreiding van de CXR veilig worden ontladen met onmiddellijke follow-up en herhaalde radiografie binnen 48 uur. Bij patiënten die niet in aanmerking komen voor conservatieve therapie, alternatieve therapieën zijn eenvoudige aspiratie in geselecteerde kandidaten (stabiele patiënten met primaire spontane pneumothorax), en in toenemende mate, kleine boring Borst buizen met Heimlich kleppen voor een grotere verscheidenheid van patiënten.
kleine borstbuisjes – ook wel pigtailkatheters genoemd-worden gebruikt om zowel spontane als in sommige gevallen traumatische pneumothorax te verlichten. Deze vlechten worden geplaatst met een Seldinger katheter-over-wire techniek zeer vergelijkbaar met de centrale veneuze katheter inbrengen. Voordelen van de percutane plaatsing van kleine boring Borst buizen zijn: minder pijn, geen behoefte aan weefsel dissectie, minder littekens en geen behoefte aan hechtingen op de borst buis verwijderen. De techniek vermindert het risico op complicaties en verkort (of elimineert) ziekenhuisopname.

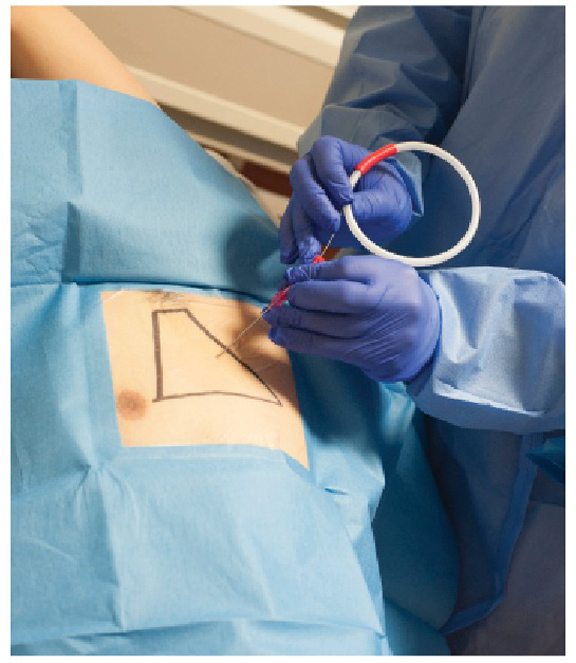
links: voor PTX is de optimale plaatsing in de veiligheidsdriehoek, begrensd door de laterale rand van de borstspier, de laterale rand van de latisimus dorsi en een lijn langs de vijfde intercostale ruimte ter hoogte van de tepel.
rechts: Verdoven de huid en diepere weefsels met steeds grotere naalden die over het superieure aspect van de rib worden ingebracht om schade aan de neurovasculaire bundel te minimaliseren die langs het inferieure aspect van de rib reist.
indicaties
Thoraxbuizen werden traditioneel geplaatst om pneumothoraces, hemothoraces en pleurale effusies te evacueren en pleurodese te veroorzaken. Terwijl rapid tube thoracostomy nog steeds de voorkeur in een onstabiele patiënt, pigtail katheters met Heimlich kleppen zijn steeds meer de voorkeur aan grote boring Borst buizen in de behandeling van pneumothoraces en eenvoudige pleurale effusies als gevolg van hun minder traumatische minder pijnlijke insertie en lagere kosten. Zij bieden ook verminderd risico op bloeding in anticoagulated patiënten of die met het aftappen van diathese.
kleine-boring katheters (6-12 F) werden vergeleken met traditionele grote-boring katheters (20-32 F) in een recente retrospectieve studie bij Britse patiënten met spontane pneumothoraces (Benton 2009). Bij beide groepen werd een succesvol herstel waargenomen (80-88%), maar bij de patiënten met grote boring was het aantal complicaties hoger (32%) met meer infecties (24%). De belangrijkste complicatie bij patiënten met een katheter met kleine boring was dislodgement (21%).
bevestiging van een katheter met kleine boring aan een Heimlich-klep biedt een bijkomend voordeel. De Heimlich-klep is een eenrichtingsflutter die lucht in staat stelt om de thorax te verlaten bij uitademing, maar sluit om pneumothoraxuitzetting tijdens inademing te voorkomen. Een kleinere retrospectieve studie van Canadese patiënten met spontane pneumothoraces die 8 f kleine boring katheters met Heimlich kleppen kregen (Hassani 2009) toonde vergelijkbare succes-en complicatie-percentages aan als de Benton-studie, en merkte verder op dat 81% van de patiënten die deze interventie kregen rechtstreeks uit de ED werden ontslagen.
een heronderzoek van 221 traumapatiënten in een traumacentrum van niveau 1 die door het traumateam een thoraxdrain of een varkensstaartkatheter moesten plaatsen voor traumatische pneumothorax (EP & chirurgen) als initiële patiëntmanagement toonde geen significante verschillen in het gebruik van mechanische beademing, het aantal buisdagen en het aantal INTENSIEVEDAGEN (Kulvatunyou 2011). In feite, een ander retrospectief overzicht van 202 stabiele trauma patiënten toonde het voordeel van pigtail katheters aan Borst buizen. In deze studie werden vlechtjes en borstbuizen geplaatst voor vergelijkbare indicaties (pneumothorax, hemothorax, empyeem en effusie) en de totale complicaties waren vergelijkbaar tussen de twee groepen, behalve voor de snelheid van fibrothorax die significant lager was voor vlechtjes dan borstbuizen (Rivera 2009). Ondanks deze en verscheidene andere studies die pigtail katheters aan borstbuizen vergelijken, moet verder onderzoek, in het bijzonder prospectieve studies, worden uitgevoerd om indicaties voor vlechten versus borstbuizen verder te karakteriseren.
omdat de vloeistofstroom afhankelijk is van de inwendige diameter van de buis en de viscositeit van de vloeistof, zijn vlechten over het algemeen beperkt tot het afvoeren van lucht of dunne, vrij stromende vloeistoffen. Zo, optimale kandidaten voor vlechten zijn stabiele patiënten die aan de ED met pneumothorax of nieuwe pleurale effusie presenteren. In het geval van pleurale effusie, kan een laterale decubitus CXR worden verkregen om de mobiliteit en dus viscositeit van de effusie te beoordelen als pigtails preform beter met minder viskeuze vloeistoffen.
verwijder de spuit van de naald en steek de geleidingsdraad er net genoeg in om de naald te verwijderen. Het grootste deel van de geleidingsdraad zou eruit moeten hangen. Indien te ver ingebracht zal het moeilijk zijn om de pigtail katheter superiorly in de top van de thorax.
Pigtail katheters bij pediatrische patiënten
de literatuur waarin grote versus kleine boring thoraxbuizen bij pediatrische patiënten worden geëvalueerd, is minder robuust dan bij volwassenen. Echter verschillende studies (Dull 2002, Kuo 2013) suggereren dat, zoals bij volwassenen, vlechten hebben vergelijkbare werkzaamheid en complicatie tarieven conventionele Borst buizen in de behandeling van spontane pneumothoraces.
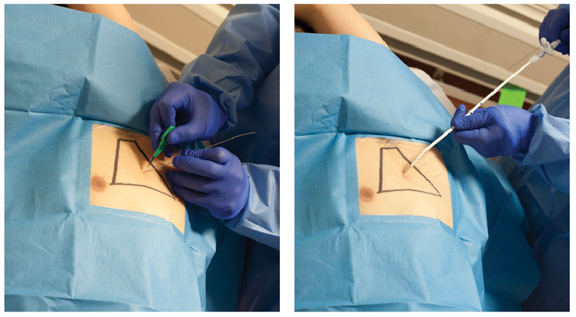
links: Maak een kleine incisie in de huid naast de geleidingsdraad, net als bij het inbrengen van de centrale lijn, breng de dilator over de draad en in de pleurale ruimte. Je zou de dilator moeten voelen “wijken” als je eenmaal binnen bent. Controleer of de geleidingsdraad tijdens dit proces vrij in en uit de dilator beweegt om te voorkomen dat de draad knipt.
rechts: verwijder de spuit van de naald en steek de geleidingsdraad er net genoeg in om de naald te verwijderen. Het grootste deel van de geleidingsdraad zou eruit moeten hangen. Indien te ver ingebracht zal het moeilijk zijn om de pigtail katheter superiorly in de top van de thorax.
Casusconclusies
beide patiënten krijgen percutaan geplaatste pigtailkatheters. De procedures ontvouwen zich met minimaal ongemak en ze waarderen hun mobiliteit en verbetering van de symptomen. Als hun pneumothoraces oplossen, worden ze naar huis afgevoerd met Heimlich kleppen en uitgebreide instructies voor het onderhoud (het houden van de omringende huid schoon, het houden van de uitlaat Onbelemmerd) en hebben kliniek follow-up geregeld voor pigtail verwijderen een paar dagen later.
stap voor stap
- plaats de patiënt in laterale ligpositie of in liggende positie, met het hoofd van het bed 40-45 graden omhoog (het beste voor pneumothorax) of in een zittende positie voor posterior toegang tot effusies.
- Bepaal de beste plaats voor invoegen. Voor PTX is de optimale plaatsing in de veiligheidsdriehoek, begrensd door de laterale rand van de borstspier, de laterale rand van de latisimus dorsi en een lijn langs de vijfde intercostale ruimte ter hoogte van de tepel. Inbrengen hier minimaliseert het risico op schade aan zenuwen, bloedvaten en organen. Voor effusies, kan de plaatsing worden gewijzigd op basis van de locaties van de vloeistof op echografie (VS). Hoewel tot op heden geen studies zijn gedaan die echografie begeleiding vergelijken met blinde plaatsing van pigtails katheters, studies met thoracentese hebben aangetoond verminderde complicaties met echografie begeleiding.
- steriliseren en draperen.
- meet de kleine boringkatheter (6-12F) tegen de borst om te bepalen hoe ver deze moet worden ingebracht voor plaatsing in het superieure aspect van de borst met alle zijdelingse gaten in de pleurale holte. Vergeet niet dat pigtails gemakkelijk kunnen worden getrokken terug, maar kan niet verder worden ingevoegd nadat de procedure is voltooid.
- verdoven de huid en de diepere weefsels met steeds grotere naalden ingebracht over het superieure aspect van de rib om schade aan de neurovasculaire bundel die langs het inferieure aspect van de rib reist, te minimaliseren. Verdoven aan de pariëtale pleura. De pleura is bijzonder gevoelig; wees gul met verdoving op deze locatie.
- Laad de vindernaald met een paar ml steriel water zodat u tijdens het inbrengen de aspiratie van lucht kunt visualiseren. Steek de naald over de bovenkant van de boordsteek terwijl u naar achteren trekt. Eenmaal in de pleurale ruimte, zal de zuiger van de spuit weg aspirerende bellen in pneumothorax en pleurale vloeistof in effusies.
- verwijder de spuit van de naald en steek de geleidingsdraad er net genoeg in om de naald te verwijderen. Het grootste deel van de geleidingsdraad zou eruit moeten hangen. Indien te ver ingebracht zal het moeilijk zijn om de pigtail katheter superiorly in de top van de thorax.
- verwijderde de naald terwijl de draad op zijn plaats bleef. Maak een kleine incisie in de huid naast de geleidingsdraad net als in de centrale lijn inbrengen, dan de dilator over de draad en in de pleurale ruimte. Je zou de dilator moeten voelen “wijken” als je eenmaal binnen bent. Controleer of de geleidingsdraad tijdens dit proces vrij in en uit de dilator beweegt om te voorkomen dat de draad knipt.
- laat de varkensstaart en de trocar over de draad lopen, zorg ervoor dat het laatste gat in de pleurale ruimte zit.
- verwijder de trocar en geleidingsdraad, laat de pigtail katheter op zijn plaats, en hecht de pigtail op de borstwand op een vergelijkbare manier als conventionele thoraxbuizen.
- plaats de Heimlich (flutter) klep op het uiteinde van de vlechtkatheter en laat deze open voor lucht of sluit deze aan op waterafdichting door afzuiging.
- Maak een bevestigende röntgenfoto nadat de procedure is voltooid. De hele procedure moet 10-15 minuten duren.
- a demonstration of small-bore tube thoracostomy from Al Sacchetti: http://www.youtube.com/watch?v=xsB9MkuCQE4
- Benton IJ, Benfield GF. Vergelijking van een buisafvoer van groot en klein kaliber voor het beheer van spontane pneumothoraces. Respir Med. 2009 okt; 103 (10):1436-40.
- Dull KE, Fleisher GR. Pigtail katheters versus grote boring Borst buizen voor pneumothoraces bij kinderen behandeld in de spoedeisende hulp. Kinderverzorging Emerg. 2002 Aug; 18 (4): 265-7.
- Gammie JS et al. De pigtail katheters voor pleurale drainages: een minder invasief alternatief voor tube thoracostomie. JSLS. 1999 Jan-MRT;3 (1): 57-61.
- Hassani B, Foote J, Borgundvaag B. Poliklinische behandeling van primaire spontane pneumothorax op de spoedeisende hulp van een gemeenschapsziekenhuis met behulp van een katheter met kleine boring en een Heimlich-klep. Acad Emerg Med. 2009 Jun; 16 (6): 513-8.
- Jones PW, et al. Echografie geleide thoracentese: is het een veiliger methode? Borst. 2003 Feb;123 (2): 418-23.
- Kulvatunyou N, et al. Een prospectieve gerandomiseerde studie van 14-Franse pigtail katheters vs 28F Borst buizen bij patiënten met traumatische pneumothorax: impact op tube-site pijn en falen tarief. EAST Annual Surgical Assembly, Oral paper 12, 17 januari 2013.
- Kulvatunyou N, Vijayasekaran A, Hansen A, et al. Twee jaar ervaring met het gebruik van pigtail katheters voor de behandeling van traumatische pneumothorax: een veranderende trend. J Trauma. 2011 Nov; 71 (5): 1104-7.
- Kuo HC, et al. Kleinborige pigtail katheters voor de behandeling van primaire spontane pneumothorax bij jonge adolescenten. Emerg Med J. 2013 mrt; 30(3): e17.
- wetten D et al. BTS richtlijnen voor het inbrengen van een borst drain. Thorax. 2003 mei; 58 Suppl 2: ii53-9.
- Liu YH, et al. Echografie geleide pigtail katheters voor drainage van verschillende pleurale ziekten. Am J Emerg Med. 2010 okt; 28 (8):915-21.
- Repanshek ZD, Ufberg JW, Vilke GM, Chan TC, Harrigan RA. Alternatieve behandelingen van Pneumothorax. J Emerg Med. 2013 Feb; 44 (2): 457-466.Rivera L, O ‘ Reilly EB, Sise MJ, et al. Kleine katheterbuis thoracostomie: effectief in het beheer van borsttrauma bij stabiele patiënten. J Trauma. 2009 Feb; 66 (2): 393-9
- Thomsen TW, et al. Thoracentese, video ‘ s in klinische geneeskunde. N Engl J Med. 2006 Oct 12; 355 (15): e16.Drs. J. Michael Guthrie, Ben Azan en George Lim wonen op het Mount Sinai Department Of Emergency Medicine