de Stacy Brethauer, MD și Philip Schauer, MD
toamna 2007
pentru o versiune PDF a acestui articol, vă rugăm să faceți clic aici.
pe măsură ce pacienții încep să investigheze opțiunile chirurgicale de pierdere în greutate, una dintre primele întrebări care apar este „ce procedură este cea mai bună pentru mine?”Răspunsul la această întrebare trebuie să vină după o cercetare amănunțită cu privire la riscul și beneficiile fiecărei proceduri și o evaluare pentru a determina riscul individual al pacientului de a fi supus unei intervenții chirurgicale.aproximativ 80% din procedurile bariatrice efectuate în Statele Unite sunt proceduri de bypass gastric. Celelalte 20% sunt compuse din proceduri restrictive, cum ar fi banda gastrică reglabilă laparoscopică. Gastrectomia cu manșon laparoscopic (LSG), un nou venit relativ la chirurgia bariatrică, crește în popularitate.gastrectomia manșonului a apărut ca parte restrictivă a operației de comutare duodenală. În ultimii ani, însă, a fost folosit de unii chirurgi ca o procedură de stadializare înainte de un bypass gastric sau comutator duodenal la pacienții cu risc foarte mare. De asemenea, a fost folosit ca o procedură primară, de sine stătătoare de către unii chirurgi.
cum se efectuează gastrectomia manșonului?
majoritatea gastrectomiilor Cu mânecă efectuate astăzi sunt finalizate laparoscopic. Aceasta implică efectuarea a cinci sau șase incizii mici în abdomen și efectuarea procedurii folosind o cameră video (laparoscop) și instrumente lungi care sunt plasate prin aceste mici incizii.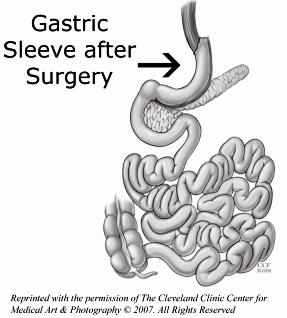
în timpul gastrectomiei manșonului, aproximativ 75% din stomac este îndepărtat lăsând un tub îngustgastric sau „manșon” (imaginea din dreapta). Nici un intestin nu este îndepărtat sau ocolit în timpul gastrectomiei manșonului. Această procedură durează una până la două ore. Acest timp operativ scurt este un avantaj important pentru pacienții cu boli cardiace sau pulmonare severe.
Cum provoacă gastrectomia manșonului pierderea în greutate?
gastrectomia manșonului este o procedură restrictivă. Reduce foarte mult dimensiunea stomacului și limitează cantitatea de alimente care poate fi consumată la un moment dat. Nu provoacă scăderea absorbției nutrienților sau ocolirea intestinelor. După această intervenție chirurgicală, pacienții se simt plini după ce au consumat cantități foarte mici de alimente. Gastrectomie manșon poate provoca, de asemenea, o scădere a apetitului. În plus față de reducerea dimensiunii stomacului, procedura reduce cantitatea de „hormon de foame”, ghrelin, produsă de stomac.1 durata acestui efect nu este încă clară, dar majoritatea pacienților au scăzut semnificativ foamea după operație.
cine ar trebui să aibă o gastrectomie cu mânecă?
această operație a fost utilizată cu succes pentru multe tipuri diferite de pacienți bariatrici.2 deoarece este o procedură relativ nouă, nu există date privind pierderea în greutate, complicațiile sau recâștigarea greutății peste trei ani. La Clinica Cleveland, folosim această procedură ca parte a unei abordări etapizate pentru pacienții cu risc ridicat. Pacienții care au un indice de masă corporală foarte mare (IMC) sau boli cardiace sau pulmonare severe pot beneficia de o operație mai scurtă, cu risc mai mic, cum ar fi gastrectomia manșonului ca procedură în prima etapă. Uneori, decizia de a continua cu gastrectomia manșonului se face în sala de operație din cauza unui ficat excesiv de mare sau a unui țesut cicatricial extins la intestine care fac imposibilă bypassul gastric.
la pacienții care suferă LSG ca procedură în prima etapă, a doua etapă (bypass gastric) se efectuează 12 până la 18 luni mai târziu, după ce a avut loc o pierdere semnificativă în greutate, ficatul a scăzut în dimensiune și riscul de anestezie este mult mai mic. Deși această abordare implică două proceduri, considerăm că este o strategie sigură și eficientă pentru pacienții selectați cu risc ridicat.
LSG este, de asemenea, utilizat ca o procedură primară de pierdere în greutate la pacienții cu IMC mai mici. Deoarece aceasta este o aplicare mai recentă a acestei proceduri, aceasta este în prezent efectuată ca parte a unui protocol de investigație pentru acest grup de pacienți cu IMC mai mic.
cât de mult pierdere în greutate are loc după LSG?
Mai multe studii au documentat o pierdere excelentă în greutate până la trei ani după LSG.3-6 la pacienții cu IMC mai mare care suferă LSG ca procedură în prima etapă, pacientul mediu va pierde 40-50% din excesul de greutate în primii doi ani după procedură.4 aceasta echivalează de obicei cu aproximativ 125 de kilograme de pierdere în greutate pentru pacienții cu un IMC mai mare de 60.
pacienții cu IMC mai mic care suferă LSG vor pierde o proporție mai mare din excesul de greutate (60 – 80%) în decurs de trei ani de la operație. 3, 5, 6 pierderea în greutate după LSG a fost comparată direct cu bandajul gastric reglabil Laparoscopic (LAGB). Într-un studiu randomizat care a comparat LSG cu LAGB, LSG a dus la o mai bună pierdere în greutate la trei ani (66% față de 48% pierdere în greutate în exces). În plus, mai mult de 75% dintre pacienți vor avea o îmbunătățire semnificativă sau o rezoluție a comorbidităților majore legate de obezitate, cum ar fi diabetul, hipertensiunea, apneea de somn și hiperlipidemia după gastrectomia manșonului.4, 5, 7, 8
care sunt riscurile gastrectomiei manșonului?
riscul complicațiilor postoperatorii majore după LSG este de 5-10%, ceea ce este mai mic decât riscul asociat cu bypass gastric sau proceduri malabsorbante, cum ar fi comutatorul duodenal. Acest lucru se datorează în primul rând faptului că intestinul subțire nu este divizat și reconectat în timpul LSG, așa cum este în timpul procedurilor de bypass. Acest risc mai mic și timpul operativ mai scurt este principalul motiv pentru care îl folosim ca procedură de stadializare pentru pacienții cu risc ridicat.
complicațiile care pot apărea după LSG includ o scurgere din manșon care duce la o infecție sau abces, tromboză venoasă profundă sau embolie pulmonară, îngustarea manșonului (strictura) care necesită Dilatare endoscopică și sângerare. Complicațiile majore care necesită reoperație sunt mai puțin frecvente după gastrectomia manșonului și apar la mai puțin de 5% dintre pacienți.
este LSG o alegere bună pentru mine?
ar trebui să cunoașteți mai întâi riscurile și beneficiile gastrectomiei Cu mânecă, bandarea gastrică reglabilă și bypass gastric. Pentru pacienții cu risc ridicat și pacienții cu IMC foarte mare, discutăm LSG ca o procedură în prima etapă înainte de bypass gastric. De asemenea, efectuăm un studiu clinic care include gastrectomie cu mânecă pentru pacienții cu IMC mai mic cu diabet. În cele din urmă, decizia cu privire la procedura de efectuat se bazează pe riscul operativ al fiecărui pacient și pe așteptările și obiectivele sale pentru pierderea în greutate chirurgicală.
gastrectomie manșon poate fi efectuată din următoarele motive:
- Indicele de masă corporală este mai mare de 60
- comorbidități Severe (boli cardiace, pulmonare, hepatice)
- vârstă avansată
- boala inflamatorie intestinală (boala Crohn)
- necesitatea continuării medicamentelor specifice (medicamente antiinflamatoare, medicamente pentru transplant)
- necesitatea continuării supravegherii stomacului (care nu a putut fi evaluată după un bypass gastric)
- ficat mărit sever găsit în timpul operației
- adeziuni (cicatrici) la intestin găsit în timpul operației
- orice combinație a celor de mai sus, care în mod semnificativ crește riscul pacientului
Despre autori:
Stacy Brethauer, MD, este un chirurg personal la Clinica Cleveland specializata in laparoscopie avansata si chirurgie bariatrica. Este membru activ al Societății Americane pentru metabolice & Chirurgie Bariatrică și este co-editor al minimal invazive Bariatric Surgery. El are un interes deosebit în procedurile endoscopice și tehnologiile emergente care beneficiază pacienții bariatrici.
Philip Schauer, MD, este fost președinte al Societății Americane pentru metabolice& Chirurgie Bariatrică și este directorul Institutului Bariatric și Metabolic de la Clinica Cleveland. A fost publicat pe larg despre procedurile și rezultatele bariatrice și a avut un rol esențial în promovarea domeniului chirurgiei bariatrice la nivel mondial prin numeroasele sale roluri de conducere.
1. Langer FB, Reza Hoda MA, Bohdjalian A, și colab. Gastrectomie cu mânecă și bandă gastrică: efecte asupra nivelurilor plasmatice de ghrelină. Obes Surg 2005; 15 (7):1024-9.
2. Baltasar A, Serra C, Perez N și colab. Gastrectomie cu manșon Laparoscopic: o operație bariatrică multifuncțională. Obes Surg 2005; 15 (8):1124-8.
3. Lee CM, Cirangle PT, Jossart GH. Gastrectomie verticală pentru obezitate morbidă la 216 pacienți: raport de rezultate de doi ani. Surg Endosc 2007.
4. Cottam D, Qureshi FG, Mattar SG și colab. Gastrectomia laparoscopică cu manșon ca procedură inițială de pierdere în greutate pentru pacienții cu risc ridicat cu obezitate morbidă. Surg Endosc 2006; 20(6):859-63.
5. Moon Han S, Kim WW, Oh JH. Rezultatele gastrectomiei laparoscopice cu manșon (LSG) la 1 an la pacienții coreeni obezi morbid. Obes Surg 2005; 15 (10):1469-75.
6. Himpens J, Dapri G, Cadiere GB. Un studiu prospectiv randomizat între bandajul gastric laparoscopic și gastrectomia cu manșon izolat laparoscopic: rezultate după 1 și 3 ani. Obes Surg 2006; 16 (11):1450-6.
7. Hamoui N, Anthone GJ, Kaufman HS, Crookes PF. Gastrectomie cu mânecă la pacientul cu risc ridicat. Obes Surg 2006; 16 (11):1445-9.
8. Silecchia G, Boru C, Pecchia A și colab. Eficacitatea gastrectomiei cu manșon laparoscopic (prima etapă a deturnării biliopancreatice cu comutator duodenal) asupra comorbidităților la pacienții cu risc ridicat super-obezi. Obes Surg 2006; 16(9):1138-44.