Sistemi di Revisione dell’Oculista Ruolo nella Diagnosi della Malattia di Wilson
Emily S. Birkholz, MD, Thomas A. Oetting, MS, MD
28 luglio 2009
Denuncia Capo: Rinvio per la valutazione di Kayser-Fleischer Anelli
Storia del Presente Malattia: Il paziente era un maschio di 25 anni che aveva sperimentato una tenerezza subcostale destra e una crescente stanchezza negli ultimi mesi. Aveva anche notato urine scure, ittero e una perdita di peso di 60 libbre. Il paziente è stato ricoverato per il work-up e il trattamento della sua condizione non diagnosticata. Il suo team di degenza era preoccupato per la possibile malattia di Wilson e ha indirizzato il paziente alla clinica oftalmologica per la valutazione degli anelli Kayser-Fleischer. Non ha avuto cambiamenti nella vista o altri disturbi oculari.
Di nota, una biopsia epatica all’età di 14 anni, eseguita dopo che è stato trovato per avere laboratori di routine anormali prima di una tonsillectomia, ha mostrato fegato grasso che si pensava fosse correlato al suo peso. Non ha avuto ulteriori follow-up.
Anamnesi oculare precedente: nessuna
Anamnesi: Il paziente ha effettuato una biopsia epatica all’età di 14 anni con diagnosi di fegato grasso. Ha anche avuto una tonsillectomia all’età di 14 anni.
Farmaci: Nessuno
Storia familiare: non esiste una storia familiare di malattia del fegato. La madre del paziente era un’alcolizzata.
Storia sociale: Il paziente è attualmente in carcere per furto con scasso. Egli riferisce l’uso di alcol pesante (più di una confezione da sei di birra al giorno per oltre otto anni). Fuma un pacchetto di sigarette al giorno e riporta l’uso precedente di marijuana, LSD e cocaina in passato.
Revisione dei sistemi: Il paziente ha riportato una perdita di peso involontaria di 60 libbre. Non ha avuto cambiamenti di umore, cambiamenti comportamentali o disturbi del movimento.
Esame oculare:
- Migliore acuità visiva corretta: 20/20 OD e 20/20 OS.
- Alunni: 6mm nel buio, 3mm in luce, no RAPD OU
- IOP: 12 mmHg OD e 14 mmHg OS
- EOM: Full OU
- CVF: Full OU
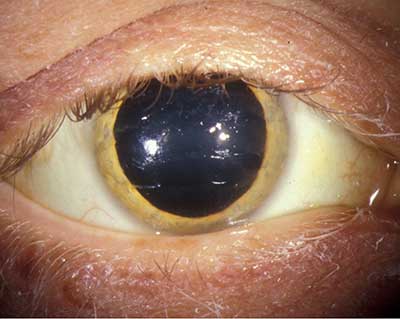
- Segmento anteriore vedere Figura 1. Ittero sclerale OU, banda marrone dorato di 1-2 mm vista al limbus OU.
- DFE: dischi normali, macula normale, periferia e vasi OU.
| Figura 1a: Anello Kayser-Fleischer marrone dorato | Figura 1b: Maggiore ingrandimento foto di golden brown anello a livello della membrana di Descemet |
 |
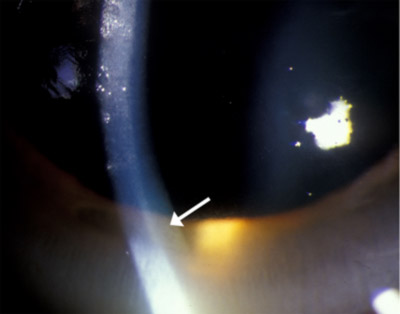 |
| Figura 1c: Gonioscopia di angolo, mostrando marrone dorato deposito in membrana di Descemet | |
 |
|
Corso
Il paziente è stato ammesso al UIHC per un work-up diagnostico così come il trattamento per l’insufficienza epatica grave. Il successivo lavoro ha rivelato un peggioramento dei test di funzionalità epatica. Aveva livelli sierici normali di ceruloplasmina e rame sierico, ma aveva un rame urinario elevato di 189 ng / ml (normale è 12-80) e un’escrezione urinaria di rame elevata di 1522 mcg/die (normale è 3-35) dopo il test di escrezione della penicillamina. La sua biopsia epatica ha rivelato una quantificazione di rame epatico di 763 mcg di rame per grammo di peso secco (normale è 10-35 mcg/gm).
A causa della presenza di anelli Kayser-Fleischer, elevata escrezione di rame nelle urine dopo test di escrezione di penicillamina e biopsia epatica diagnostica, al paziente è stata diagnosticata la malattia di Wilson. È stato quindi trattato con penicillamina 250 mg 4 volte al giorno e piridossina 25 mg PO al giorno che ha migliorato la sua clearance del rame nelle urine. Tuttavia, ha sviluppato un’encefalopatia significativa, una coagulopatia progressivamente peggiorata con emolisi e anemia di malattia epatica e un’ascite significativa. La sua malattia del fegato ha continuato a progredire nel corso di due settimane in ospedale, e ha dimostrato un corso sub-fulminante. I suoi epatologi ritenevano che la malattia avrebbe probabilmente progredito fino all’insufficienza epatica e probabilmente alla morte. Il trapianto di fegato non è stato possibile eseguire presso l’UIHC a causa della sua storia di consumo di alcol e della sua scarsa rete di supporto. Fu poi trasferito in un ospedale più vicino alla sua famiglia.
Discussione: Malattia di Wilson
La malattia di Wilson, descritta per la prima volta nel 1912 da Kinnear Wilson, è una rara malattia autosomica recessiva di ridotta escrezione di rame biliare e deposizione di rame in tutto il corpo, in particolare nel fegato, nel cervello, nei reni e nella cornea. La malattia è causata da una mutazione genetica nel gene ATP7B sul cromosoma 13 che codifica per una ATPasi di trasporto del rame legata alla membrana trovata principalmente nel fegato (Tanzi, 1993). I pazienti con malattia di Wilson possono presentare malattia epatica cronica, insufficienza epatica fulminante, insufficienza renale acuta, anemia emolitica o malattia neuropsichiatrica come disturbi del movimento, tremori, incoordinazione e cambiamenti comportamentali (vedere Tabella 1). La malattia può presentarsi a qualsiasi età, ma di solito si osserva tra il 1 ° e il 4 ° decennio di vita (Schoen, 1990). La prevalenza mondiale è stata riportata come 1 su 30.000 (Scheinberg, 1984). Se non trattata, questa malattia è letale. I trattamenti comuni con penicillamina, trientina e / o terapia con zinco (trattamenti di chelazione del rame) e diete a basso contenuto di rame sono sforzi duraturi, con il trapianto di fegato che salva la vita in casi molto avanzati (Mak, 2008).
| Epatica | Neurologici | Psichiatrica |
|---|---|---|
|
Ittero Epatite Acuta Cirrosi Malattia Cronica di Fegato Insufficienza Epatica fulminante Insufficienza Renale Acuta Anemia Emolitica |
Tremore Distonia Bradicinesia Incoordinazione l’Insonnia la Spasticità Corea Sbavando Sequestri l’Emicrania |
la Schizofrenia Depressione Maniaco Depressiva Deliri Disturbi Comportamentali cambiamenti di Personalità |
la Diagnosi di Malattia di Wilson
la malattia di Wilson è di solito sospettata in pazienti giovani di età inferiore a quaranta che sono inspiegabili malattie del fegato, inspiegabile neurologici comportamentali e/o malattie psichiatriche nell’impostazione di una malattia del fegato, o una storia familiare di malattia di Wilson. La diagnosi della malattia di Wilson è spesso basata sui criteri di Sternlieb, in cui un paziente deve avere almeno due dei seguenti risultati: la presenza di anelli Kayser-Fleischer, sintomi neurologici tipici e / o bassi livelli di ceruloplasmina (<0,20 g/L) (Sternlieb, 1990). Sfortunatamente, questi criteri sono spesso soddisfatti solo quando un paziente presenta una malattia avanzata e di solito ha manifestazioni neurologiche e/o psichiatriche. I pazienti con malattia precoce, solo malattia epatica o malattia asintomatica sono molto difficili da diagnosticare.
Non esiste un test di laboratorio che identifichi in modo affidabile la malattia di Wilson, ma una combinazione di test tra cui ceruloplasmina sierica, rame libero sierico e escrezione urinaria di rame di 24 ore vengono utilizzati insieme per identificare anomalie nel metabolismo del rame.
La ceruloplasmina è una proteina prodotta dagli epatociti che lega il rame e lo consegna ai tessuti periferici. Quando il rame non è disponibile, a causa del trasporto transmembrana carente, per essere incorporato nella molecola apoceruloplasmina come nella malattia di Wilson, l’apoceruloplasmina rilasciata viene rapidamente metabolizzata, causando livelli circolanti di ceruloplasmina bassi. Il livello normale di ceruloplasmina nel sangue è da 0,20 a 0,40 g / L, tuttavia, questo valore non è applicabile a pazienti pediatrici, pazienti in gravidanza o pazienti con estrogeni. Altre malattie possono causare bassi livelli tra cui malnutrizione, sindrome nefrosica, aceruloplasminemia ereditaria o disturbi infiammatori (in quanto è un reagente di fase acuta). Inoltre, i livelli di ceruloplasmina possono essere normali nei pazienti con malattia di Wilson, citati come ovunque da 35% -45% in pazienti con presentazione epatica e 60% di pazienti con insufficienza epatica fulminante (Steindl, 1997). Pertanto, nei pazienti con malattia epatica, un livello normale di ceruloplasmina non può escludere la malattia di Wilson, né un livello basso è sufficiente per diagnosticare la malattia di Wilson.
- Anelli Kayser-Fleischer
- Bassi livelli di ceruloplasmina sierica (<0,20 g/l, normale è da 0,20 a 0,40 g/l)
- Escrezione urinaria di rame di 24 ore (>100 µg/die o 1.0 mol/giorno)
- 24 ore Urinario l’Escrezione di Rame dopo il D-penacillamine (>25 mmol/giorno)
- Epatica Contenuto di Rame nel fegato biopsia (>250 µg/g di peso secco, normale è< 50 µg/g di peso secco)
- mutazione Genetica nel gene ATP7B
24 ore urinario l’escrezione di rame è sempre elevata nei pazienti con malattia di Wilson (>100 µg/die o 1.0 mol / die), ma risultati accurati sono difficili da ottenere in quanto la conformità può essere bassa, può verificarsi una raccolta incompleta e la contaminazione da rame esogeno può verificarsi come quando il contenitore di raccolta delle urine viene risciacquato con acqua di rubinetto. Misurare l’escrezione urinaria di rame di 24 ore prima e dopo la somministrazione di D-penacillamina può aiutare a differenziare il paziente con Wilson da pazienti con altri disturbi epatici poiché i pazienti con Wilsons avranno un’escrezione superiore a 25 mol/die. Questo test ha dimostrato di avere una sensibilità del 76-88% % e una specificità del 93-98% (Martins da Costa, 1992 e Muller, 2007). Questo test non era, tuttavia, affidabile per diagnosticare pazienti asintomatici con malattia di Wilson (sensibilità del 46%) ed è abbastanza ingombrante per i pazienti da eseguire (Muller, 2007).
Più recentemente, ci sono state segnalazioni di utilizzo della fosfatasi alcalina al rapporto bilirubina totale e/o il rapporto AST-ALT per aiutare nella diagnosi della malattia di Wilson nel contesto di insufficienza epatica acuta. Una pubblicazione di Korman et al. rapporti che una fosfatasi alcalina al rapporto totale della bilirubina di meno di 4 ha prodotto la sensibilità di 94% e la specificità di 96% con un rapporto di probabilità di 23 per la diagnosi della malattia di Wilson fulminante. Riferiscono inoltre che un rapporto AST:ALT superiore a 2,2 era sensibile al 94% e specifico all ‘ 86% con un rapporto di verosimiglianza di 7 per diagnosticare la malattia di Wilson fulminante e, quando i test sono stati combinati, la sensibilità e la specificità diagnostiche erano del 100% (Korman, 2008).
Il test gold standard per diagnosticare la malattia di Wilson sta misurando il contenuto di rame epatico su una biopsia epatica. Secondo Ferenci et al. un contenuto di rame >250 µg/g di peso secco (normale, fino a 50 µg/g di peso secco) è dell ‘ 83% sensibile e il 98,6% specifico per la diagnosi di malattia di Wilson, ma l’esecuzione di biopsie epatiche è una procedura invasiva e rischiosa in pazienti con insufficienza epatica grave che hanno coagulopatia (Ferenci, 2005).
Il test genetico del gene ATP7B può essere eseguito con alta sensibilità se la mutazione è nota da un probando o se il paziente ha una delle mutazioni genetiche comuni per la malattia di Wilson. Tuttavia, il test genetico non viene utilizzato abitualmente come strumento diagnostico in quanto il test è ingombrante da eseguire a causa della lunga lunghezza del gene (21 esoni), delle sue numerose mutazioni (oltre 70 diverse mutazioni) e del fatto che la maggior parte dei pazienti ha due diverse mutazioni (eterozigoti composti) (Mak, 2008).
A causa della difficoltà nella diagnosi della malattia di Wilson, un sistema di punteggio è stato creato e promosso dall ‘ 8 ° Incontro internazionale sulla malattia di Wilson che si basa su sette criteri, tra cui la presenza di anelli Kayser-Flesicher; sintomi neurologici tipici; diminuzione della concentrazione sierica di ceruloplasmina; Anemia emolitica negativa di Coombs; elevata escrezione urinaria di rame; alto valore di rame epatico in assenza di colestasi; e risultati mutazionali. Come tutti gli altri test di laboratorio, questo sistema di punteggio tende ad essere più affidabile nei pazienti con malattia avanzata (Ferenci, 2003).
Anello Kayser-Fleischer
L’anello Kayser-Fleischer è il segno distintivo della malattia di Wilson e la sua individuazione può essere fondamentale per la diagnosi. Ci sono rapporti in cui è stata la prima manifestazione rilevabile della malattia di Wilson, che ha portato alla diagnosi precoce e al trattamento della malattia (Liu, 2002).
La presenza di anelli Kayser-Fleischer in combinazione con ceruloplasmina sierica bassa è considerata diagnostica della malattia di Wilson sulla base dei criteri di Sternlieb (Martins da Costa, 1992). Nella cornea, il rame circolante in eccesso si deposita nella membrana di Descemet ed è solitamente visto come un anello marrone dorato situato nella cornea periferica, che inizia dalla linea di Schwalbe e si estende per meno di 5 mm sulla cornea (vedi video). L’anello può anche apparire come giallo verdastro, rosso rubino, verde brillante o blu oltremare. È quasi sempre bilaterale e appare prima superiormente, poi inferiormente, e poi diventa circonferenziale (Kim, 1979). Nelle prime fasi della malattia, la gonioscopia è spesso necessaria per rilevare questa scoperta sottile, ma nella malattia avanzata può essere vista ad occhio nudo.
Video 1: Golden Brown Kayser anello di Fleischer
link alternativo per Golden Brown Kayser anello di Fleischer
Questi anelli sono stati segnalati per essere visto in circa l ‘ 85%-100% dei pazienti con patologie neurologiche e/o psichiatriche manifestazioni della malattia di Wilson, ma solo il 33%-86% dei pazienti con malattia epatica e 0%-59% dei pazienti asintomatici (Mak, 2008). Gli anelli Kayser-Fleischer possono essere assenti fino al 50% dei pazienti con malattia epatica wilsoniana e in una proporzione ancora più elevata con malattia epatica fulminante Wilsoniana (Steindl, 1997). Ci sono un certo numero di condizioni che sono state anche collegate ad anelli colorati nella cornea, tra cui altre malattie del fegato come la cirrosi biliare primaria, l’epatite neonatale e la cirrosi criptogenetica, o rame elevato per altri motivi come nel mieloma multiplo, carcinoma polmonare, gammopatie monoclonali benigne, leucemia linfocitica cronica o persino uso di contraccettivi orali. Dopo l’inizio del trattamento, l’anello Kayser-Fleischer scompare nell ‘ 85-90% dei casi (Lossner, 1986).
Malattia di Wilson a UIHC
Presso l’Università dello Iowa, l’oftalmologia on-call clinic e il servizio ospedaliero ricevono spesso consulenze per valutare gli anelli Kayser-Fleischer in pazienti con malattia epatica inspiegabile, ma pochi oftalmologi hanno mai visto un vero anello Kayser Fleischer. In un sondaggio condotto su tutti i partecipanti, i borsisti e i residenti dell’UIHC, solo i medici 11 hanno riferito di aver mai visto un anello Kayser-Fleischer (41%), con un totale di casi segnalati 24 nell’intera carriera di tutti gli oftalmologi intervistati. Spesso, gli anelli Kayser-Fleischer di un paziente sono stati visti da più oftalmologi nel reparto, quindi il numero totale di pazienti diagnosticati è inferiore al numero totale di casi segnalati. Di quelli che avevano visto un anello Kayser-Fleischer, solo sei oftalmologi avevano visto più di un caso. Per il 64% dei medici, l’identificazione di un anello Kayser-Fleischer è stata utile nella diagnosi della malattia di Wilson in almeno un caso.
Un sondaggio di sei epatologi presso l’Università dell’Iowa, un centro di assistenza terziaria, ha rivelato solo quattro nuove diagnosi della malattia di Wilson in un periodo medio di pratica clinica di 13 anni per medico. Secondo il sondaggio, nessuno dei casi segnalati aveva un anello Kayser-Fleischer.
Il servizio di neurologia è stato anche esaminato per quanto riguarda la loro esperienza nella diagnosi della malattia di Wilson. Un neurologo, che ha praticato per 37 anni ha visto solo un paziente con la malattia di Wilson, e il paziente aveva un anello Kayser-Fleischer. Un altro neurologo che ha partecipato al sondaggio ha praticato per sette anni e non ha visto pazienti con la malattia di Wilson.
Costo della diagnosi della malattia di Wilson all’UIHC:
Con il costo sempre crescente dell’assistenza sanitaria in mente, è stata eseguita un’indagine sul costo medio della diagnosi di un paziente con la malattia di Wilson all’UIHC. Nella maggior parte dei casi è necessaria una consulenza specialistica e un’indagine di laboratorio per effettuare la diagnosi. Per la sola valutazione di laboratorio di base, il costo è di A 190 (AST, ALT, fosfatasi alcalina, bilirubina totale e ceruloplasmina sierica), esclusi gli altri test di laboratorio che normalmente sarebbero disegnati in un paziente con qualsiasi malattia epatica, inclusi emoglobina, piastrine, pannello metabolico di base e livelli di albumina (vedere Tabella 3a). In casi di difficoltà di diagnosi (precoce presentazione o malattia epatica solo), la diagnosi può costare fino a $605 per la valutazione di laboratorio (compresi i test di funzionalità epatica, ceruloplasmina, e 24 ore su urinario l’escrezione di rame), oltre a visite ambulatoriali spese per oculistica ($300), epatologia ($935), e/o di neurologia ($775), per un costo totale di $2,615 (Vedi Tabelle 3a, 3b e 3c). Il costo totale per l’esecuzione della biopsia epatica gold standard è di $3.105, che comprende la tassa medico, tassa ospedale, tassa patologia così come il valore di laboratorio inviare per il contenuto di rame epatico. In totale, se fossero utilizzati tutti i test di laboratorio, i servizi di consultazione e la biopsia epatica, il costo totale sarebbe di $5.720 (Vedere Tabella 3c
| Lab Test | Cost |
|---|---|
| AST | $29 |
| ALT | $34 |
| ALP | $32 |
| Total Bilirubin | $29 |
| Serum Ceruloplasmin | $66 |
| 24-h urine copper excretion | $70 |
| Hepatic Copper Content (from liver biopsy send out lab) |
$275 |
| Consult/Procedure | Cost |
|---|---|
| Ophthalmology outpatient consult (low-moderate complexity) | $300 |
| Ophthalmology inpatient consult (low-moderate complexity) | $280 |
| Neurology Outpatient consult (moderate-high complexity) | $775 |
| Neurology Inpatient Consultation (moderate-high complexity) | $650 |
| Hepatology Outpatient Consultation (moderate-high complexity) | $935 |
| Hepatology Inpatient Consultation (moderate-high complexity) | $860 |
| Liver Biopsy: Total (outpatient costs) | $2,830 |
| Physician charge | $1,226 |
| Hospital charge | $926 |
| Pathology professional fee | $312 |
| Pathology technical fee | $366 |
| services | cost |
|---|---|
|
Diagnosis without ophthalmology consultation |
$2,315 |
|
Diagnosis with ophthalmology consultation |
$2,615 |
|
Total cost of liver biopsy |
$3,105 |
|
Diagnosis with all common tests, consults, and la biopsia epatica |
$5,720 |
Sommario
anche se estremamente raro UIHC con solo quattro o cinque nuove diagnosi di malattia di Wilson in un tempo medio periodo di 13 anni, basato su un sondaggio di epatologi, oculistico di valutazione per cercare di Kayser-Fleischer anelli è ancora uno strumento diagnostico essenziale e non è invasiva ed economica per aiutare nella diagnosi di una malattia potenzialmente fatale. Tuttavia, pochi oftalmologi hanno esperienza nell’identificare un anello Kayser-Fleischer, poiché solo il 41% degli oftalmologi intervistati presso l’Università dell’Iowa ne ha mai visto uno.
Quando un paziente presenta una malattia avanzata o manifestazioni neurologiche e/o psichiatriche della malattia di Wilson, un anello Kayser-Fleischer è presente in quasi tutti i casi e può aiutare in modo non invasivo a solidificare la diagnosi. Quando un paziente presenta solo una malattia meno avanzata o una malattia epatica, la diagnosi è molto più difficile e la valutazione critica di tutti i test disponibili è spesso necessaria per confermare la diagnosi. Poiché molti test di laboratorio sono inconcludenti nei pazienti con malattia meno avanzata e poiché la biopsia epatica gold standard è una procedura invasiva e ad alto costo, la valutazione non invasiva per un anello Kayser-Fleischer è ancora una parte essenziale del lavoro diagnostico per la malattia di Wilson. In questi casi identificare un anello Kayser-Fleischer è spesso molto più difficile in quanto l’anello può essere molto debole e identificabile solo su gonioscopia. Pertanto, una valutazione in clinica che utilizza una lampada a fessura e una lente gonioscopica è essenziale in questo gruppo di pazienti.
- Aldave AJ, King JA, Kim BT, Hopp L. Deposizione di rame corneale associata a leucemia linfocitica cronica. Am J Ophthalmol 2006;142: 174-6.
- Ferenci P, Caca K, Loudianos G, Mieli-Vergani G, Tanner S, Sternlieb I, Schilsky M, Cox D, Berr F. Diagnosi e classificazione fenotipica della malattia di Wilson. Fegato Int 2003; 23: 139 – 142.
- Ferenci P, Steindl-Munda P, VogelW, JessnerW, Gschwantler M, Stauber R, Datz C, Hackl F,Wrba F, Bauer P, Lorenz O. Valore diagnostico della determinazione quantitativa del rame epatico nei pazienti con malattia di Wilson. Clin Gastroenterol Hepatol 2005; 3: 811-818.
- Fleming CR, Dickson ER, Wahner HW, Hollenhorst RW, McCall JT. Anelli corneali pigmentati nella malattia epatica non wilsoniana. Ann Stagista Med 1977;86:285-8.
- Frommer D, Morris J, Sherlock S, Abrams J, Newman S. Anelli simili a Kayser-Fleischer in pazienti senza malattia di Wilson. Gastroenterologia 1977;72: 1331-5.
- Garmizo G, Frauens BJ. Deposizione di rame corneale secondaria ai contraccettivi orali. Optom Vis Sci. 2008 Set;85(9):E802-7.
- Hawkins AS, Stein RM, Gaines BI, Deutsch TA. Deposizione oculare di rame associata a mieloma multiplo. Amj Ophthalmol 2001; 131: 257-9.
- Kim HB, Kim JC, Byan YJ. Anello Kayser Fleischer nella malattia di Wilson. J Coreano Ophthal Soc 1979;20:129-31.
- Korman JD, Volenber I, Balko J, et al. Screening per la malattia di Wilson nell’insufficienza epatica acuta: un confronto tra i test diagnostici attualmente disponibili. Epatologia. 2008;48(4): 1167-74.
- Liu M, Cohen EJ, Brewer GJ, Laibson PR. Kayser-Fleischer anello come il segno di presentazione della malattia di Wilson. Am J Ophthalmol. 2002 Giugno; 133 (6): 832-4.
- Lossner A, Lossner J, Bachmann H, Zotter J. L’anello Kayser Fleischer durante il trattamento a lungo termine nella malattia di Wilson (degenerazione epatolenticolare): uno studio di follow-up. Graefes Arch Clin Exp Ophthalmol. 1986;224:152-5.
- Mak CM, Lam CW. Diagnosi della malattia di Wilson: una revisione completa. Recensioni critiche nelle scienze cliniche di laboratorio. 2008;45(3):263-290.per maggiori informazioni clicca qui. Deposizione di rame oculare associata a carcinoma polmonare, gammopatia monoclonale IgG e ipercupremia. Una correlazione clinicopatologica. Oftalmologia 1983;90:110 – 16.
- Martins da Costa C, Baldwin D, Portmann B, Lolin Y, Mowat AP, Mieli-Vergani G. Valore dell’escrezione urinaria di rame dopo la sfida della penicillamina nella diagnosi della malattia di Wilson. Epatologia 1992; 15: 609 – 615.
- Muller T, Koppikar S, Taylor RM, Carragher F, Schlenck B, Heinz-Erian P, Kronenberg F, Ferenci P, Tanner S, Siebert U, Staudinger R, Mieli-Vergani G, Dhawan A. Rivalutazione del test di sfida della penicillamina nella diagnosi della malattia di Wilson nei bambini. J Hepatol 2007; 47: 270-276.
- Probst LE, Hoffman E, Cherian MG, Yang J, Feagan B, Adams P, Nichols B. Deposizione di rame oculare associata a gammopatia monoclonale benigna e ipercupremia. Cornea 1996;15: 94-8.
- Scheinberg I, Sternlieb I. Malattia di Wilson. Maggiore Tirocinante Probl Med 1984; 23: 1 – 24.
- Schoen RE, Sternlieb I. Aspetti clinici della malattia di Wilson. Am J Gastroenterol -1990;85: 1453-7.
- Steindl P, Ferenci P, Dienes HP. Malattia di Wilson in pazienti che presentano malattia epatica: una sfida diagnostica. Gastroenterologia 1997; 113: 212 – 218.
- Sternlieb I. Prospettive sulla malattia di Wilson. Epatologia 1990; 12: 1234 – 1239.
- Tanzi RE, Petrukhin K, Chernov I, et al. Il gene della malattia di Wilson è un rame che trasporta ATPasi con omologia al gene della malattia di Menkes. Nat Genet 1993;5: 344-50.
Un ringraziamento speciale al Dr. Michael Voigt, Dr. Bruce Luxon, Dr. Stephanie Dee, Dr. Kyle Brown, Dr. Douglas LaBrecque, e Dr. Warren Schmidt, tutti parte della divisione di epatologia del dipartimento di Gastroenterologia presso l’Università di Iowa Ospedali e cliniche (UIHC). Grazie anche al Dr. Robert Rodnitzky e al Dr. Pedro Gonzalez nel dipartimento di Neurologia dell’UIHC.
Formato di citazione suggerito: Birkholz ES, Oetting TA. Kayser Fleischer Ring: una revisione basata sui sistemi del ruolo dell’oftalmologo nella diagnosi della malattia di Wilson. EyeRounds.org. 28 Luglio 2009; Disponibile da: http://www.EyeRounds.org/cases/97-kayser-fleischer-ring-Wilsons-Disease.htm.